A Baby With Congenital Measles Has Died in Canada
胃病毒(胃肠炎)
Stomach Virus (Gastroenteritis) 最后更新时间:2024 年 11 月
2025 年 1 月 10 日的 NACI 声明摘要:2025 年至 2026 年夏季 COVID-19 疫苗使用指南
Summary of NACI statement of January 10, 2025: Gui
如何在麻疹爆发期间保护您的孩子
美国儿科学会 (AAP)、疾病控制与预防中心和美国家庭医生学会都建议儿童在 12-15 个月大时接种麻疹、腮腺炎和风疹 (MMR) 疫苗,并在 4-6 岁时再次接种。如果儿童在第一剂后至少 28 天,可以提前接种第二剂。
有一种称为 MMRV 的联合疫苗,它包含水痘和 MMR 疫苗。MMRV 是一些 12 个月至 12 岁儿童的一种选择。
社区的高免疫接种率可以保护那些年龄太小而无法接种疫苗的人,包括 12 个月以下的婴儿。这些婴儿因麻疹而患重病、住院和死亡的风险最高。查找有关6-12个月大婴儿在疫情暴发期间或前往麻疹疫情活跃地区的国际旅行前的疫苗信息。
Nirsevimab 为婴儿提供真实世界的 RSV 保护
Nirsevimab Provides Real-World RSV Protection in I
美国山谷热病例可能比报告的病例高 18 倍
US valley fever cases may be 18 times higher than
埃博拉概况
Ebola Fast Facts CNN 编辑研究 8 分钟阅读 更新 美国东部时间 2025 年
废水现在正在帮助追踪麻疹在美国的传播
Wastewater is now helping track measles spread aro
欧洲移民人群中的白喉棒状杆菌(白喉杆菌)暴发
Corynebacterium diphtheriae Outbreak in Migrant Po
CDC:健康儿童可以通过“共同临床决策”接种 COVID-19 疫苗
CDC: Healthy children can receive COVID-19 vaccine
县级数据集显示美国 MMR 疫苗接种率普遍下降
County-level data set reveals widespread decline i
HPV(人乳头瘤病毒)
Yale Medicine HPV (Human Papillomavirus) 对于医疗专业人员
从 2025 年 7 月 1 日起完成常规免疫接种计划(英国)
Complete routine immunisation schedule from 1 July
托儿所工作人员的疫苗注意事项
Vaccine Considerations for Childcare Workers  
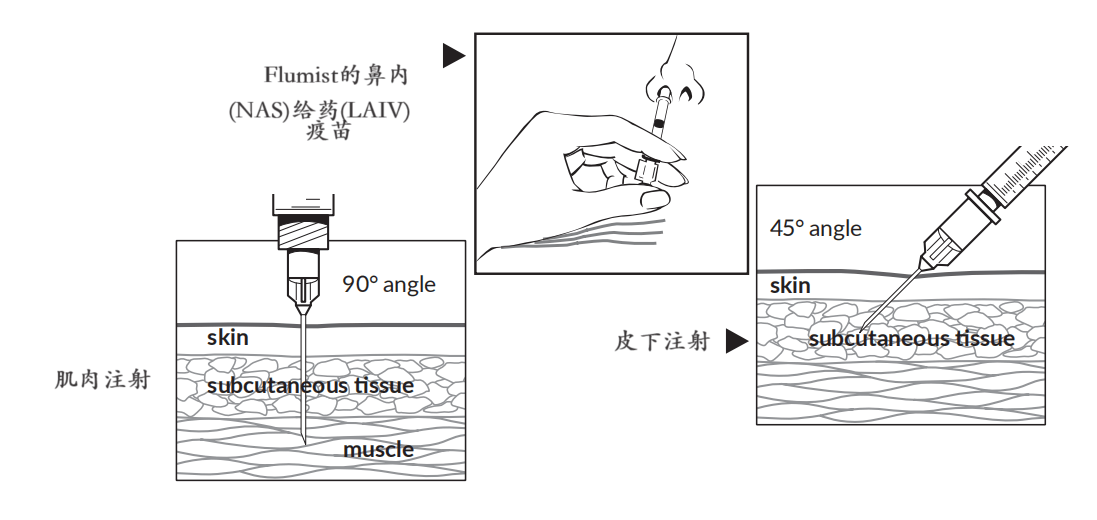
接种疫苗:剂量、途径、部位和针头大小
Administering Vaccines: Dose, Route, Site, and Nee
南达科他州确认首例麻疹病例,其他州的总数也有所增加
South Dakota confirms first measles case as other
数据集显示自 COVID 高峰以来全国 MMR 疫苗接种率下降
Dataset shows national decline in MMR vaccine upta
介绍 mNEXSPIKE:Moderna 的新型 COVID-19 疫苗
跳至主要内容 mRNA 管道 职业 编辑部 博客 Moderna 供应商页面 | 医疗保健专业人员
更多麻疹病例与美国国内航空旅行有关
More measles cases tied to domestic air travel in
孟加拉国向世卫组织通报最近发生的两起人类H5N1禽流感感染事件
Bangladesh notifies WHO of 2 recent human H5N1 avi
疫苗网周报第13季(2025.06.04)
研究亮点 Nature:呼吸道感染的鼻腔疫苗 Nature
猴痘 (Monkeypox)
ACOG Monkeypox 症状和治疗 什么是 mpox? 猴痘,也称为猴痘,是一种由猴痘病毒感染
疫苗会引起复杂的局部疼痛综合征吗?
Do Vaccines Cause Complex Regional Pain Syndrome?
疫苗怀疑论及其应对措施
Vaccine skepticism and what to do about it 公众态度对疫苗
COVID-19:指导文件
COVID-19: Guidance documents 现状 症状和治疗 传播、预防和风险 加拿大