乙型肝炎的故事
THE HEPATITIS B STORY
自有记录的历史开始以来,肝炎就一直困扰着人类。但是,这种疾病的病程被不可逆转地改变了,一位医学研究者好奇为什么有些人特别容易患各种疾病,另一位医学研究者想知道为什么人们在接受输血后经常生病,以及一个澳大利亚原住民的血液。收敛导致发现,在不到十年引发血液筛查活动,大大减少了肝炎的发病率传播的发现还导致了一种高效肝炎疫苗,不仅引入了一种新颖的方式保护人们免受传染病,也是第一个有效的肝癌疫苗。然而,那些工作彻底改变了肝炎研究的科学家们,在开始他们的调查时,甚至并没有想到这种疾病。正如在科学和医学领域经常发生的那样,这一里程碑式的发现并非源于“有针对性的研究”,而是源于旨在回答有关自然的更基本问题的研究。下面的文章,改编自一个帐户由研究员布鲁伯格,他分享1976年诺贝尔生理学或医学奖,探索研究的踪迹,导致发现许多病毒导致肝炎和血液筛查和革命性的疫苗。它提供了一个戏剧性的例子,说明科学如何工作,以及基础研究如何导致实际结果,这在研究完成时几乎是无法想象的。
乙型肝炎:一种使人衰弱的疾病
病毒性肝炎是最常见的传染病之一,每年造成全世界约150万人死亡。乙型肝炎通常给受害者的皮肤造成的独特的黄疸使它在历史上成为一种很容易发现的疾病。这种急性疾病的其他症状包括发烧、发冷、疲劳、恶心、食欲不振和腹痛。症状通常在几周后消退,尽管有些人会经历一种严重的乙型肝炎,并迅速致命。
然而,急性疾病并不是乙肝折磨人类的唯一方式。一些慢性肝炎患者不会出现急性症状,但可能会减轻体重,感到疲劳,有腹痛和黄疸,并经历肝损伤。在这些病例中,这种疾病在15年或更长的时间内继续损害更多的肝脏,直到因肝功能衰竭或肝癌而过早死亡。此外,世界上有很多人都是“携带者”,这意味着他们的免疫系统可以耐受该病毒,而不认为它是外来的。因此,携带者几十年来没有任何症状,但可以无意中感染其他人。携带病毒的母亲经常将病毒传播给新生儿,这些新生儿本身将成为携带者,因为病毒被视为她们身体的自然组成部分。
关岛部1988年发行的海报。公共卫生和社会服务机构敦促母亲让孩子接种乙肝疫苗。包括美国在内的85多个国家已经采用了普遍的儿童疫苗接种。(视觉图像展示)
尽管肝炎已经存在了几个世纪,但在二战之前,医生们并不知道它是由一种病毒引起的。它被认为是具有传染性的,因为肝炎的流行经常发生在拥挤、不卫生的条件下,但它是如何在人与人之间传播的还是个谜。
20世纪40年代,一位专攻肝病的英国医生F. O.麦卡勒姆成功地解开了这个谜团。他关心的不是肝炎,而是由蚊子传播的极其致命的黄热病,黄热病在非洲和南美洲杀死士兵。负责生产黄热病疫苗的麦卡勒姆困惑于为什么有相当一部分接受黄热病疫苗的士兵在几个月后患上了肝炎。黄热病疫苗含有人血清,麦卡勒姆知道在接种含有人血清的疫苗后的医学文献中报告的其他肝炎病例。他还知道,在重复使用未经消毒的注射器和针头治疗糖尿病或性病后出现的病例,这些仪器可能含有血液颗粒。麦卡勒姆开始怀疑人类血液中携带的病毒可能导致肝炎。
麦卡勒姆和其他人在战争期间和战后不久对志愿者进行的一系列观察加强了这一假设,并明确表明,肝炎也可以通过血液以外的其他方式传播。麦卡勒姆创造了甲型肝炎一词,指主要通过被少量粪便污染的食物和水传播的疾病,以及主要通过接触受污染的血液传播的乙型肝炎。
在血液中寻找线索
在接下来的15年里,许多实验室的研究人员试图分离出导致这两种肝炎的感染源,但都没有成功。科学家们怀疑罪魁祸首是病毒,因为它们足够小,可以通过实验中使用的一些最小孔过滤器,但科学家们无法培养它们来识别和研究它们。到了20世纪60年代中期,对肝炎的研究已经陷入了令人沮丧的僵局。后来,当时没有研究肝炎的人对肝炎的病因知识有了显著的进步。巴鲁克·布隆伯格是一位专门研究内科和生物化学的医学研究员,他对一个更基本的问题很感兴趣——为什么有些人容易患上特定的疾病?

在20世纪50年代末,作为他对血液蛋白质遗传变异的基础研究的一部分,巴鲁克·布伦伯格开始收集来自世界各地的人口的血液样本。几年后,他的努力发现了乙肝表面抗原(HBsAg),最初在一名澳大利亚土著人的血清中被发现。(照片由布隆伯格提供)
20世纪50年代初,作为一名医科学生,布隆伯格在苏里南进行了关于象皮病的研究,象皮病是一种在热带地区常见的寄生虫病。他的调查显示,他工作的镇上的一些少数民族比其他人更容易患象皮病,尽管每个人显然都暴露在同样的条件下。几年后,他开始怀疑易感性的差异源于不同种族人群的基因组成的差异,但现代分子生物学的工具,现在允许科学家将疾病易感性与基因变异联系起来的工具尚未被发明出来。当时,研究人员试图检测可能与疾病易感性有关的基因差异,以寻找特定血液蛋白的遗传差异。这些差异被称为多态性,在某些情况下被认为是几代的,因为它们给了携带这些差异的人生存优势,比如对疾病的抵抗力。
研究人员已经在血液蛋白中发现了许多多态性——例如,决定a、O或B型血液的不同血液蛋白——但这一领域是一个广阔且相对未被探索的领域,有望解开疾病易感性的秘密。在20世纪50年代末,布隆伯格开始了一些研究,旨在发现血液蛋白中新的多态性。为此,他开始从世界各地的人口中采集血液样本。
20世纪60年代初,布隆伯格在美国国立卫生研究院(NIH)工作,在那里他与生物化学家安东尼·艾利森合作,研究了一种快速、轻松地检测新的血液蛋白的方法。科学家们推断,接受多次输血的患者可能遇到了与他们自己完全不同的血液蛋白,从而促使他们的身体产生针对外来蛋白或抗原的免疫反应或抗体。他们使用了一种被称为琼脂凝胶扩散的技术,该技术依赖于免疫系统发现蛋白质中的微小差异的能力,并对一种新的血液蛋白产生抗原-抗体相互作用。

琼脂凝胶扩散的表示。白线表示抗原和抗体的组合,其浓度大到可以检测到。(照片摄自《基本免疫学》,第8版,1997年,第114页,经布莱克威尔科学公司许可转载)
琼脂凝胶的扩散涉及到蛋白质和抗原-抗体复合物通过凝胶的迁移。这种技术检测免疫系统发现蛋白质的微小差异和新的抗原抗体相互作用的能力。首先,研究人员在玻片上涂上凝胶,在中间放置了一些接受过多次输血的病人的血清。然后,该样本被含有未接受输血的正常人血清的凝胶包围。所有的血清样本都通过凝胶缓慢扩散。如果正常人血清中的任何成分与患者血液样本中的抗体发生反应,就会出现一条白线,表明存在浓度足以检测到的抗原和抗体的组合。这种反应有两种可能的含义:一种,输血患者的血液中含有的抗体,之前接触过他人血清中的抗原;第二,在一个人的血清中发现的物质可能足够外来,足以成为另一个人的抗原。
突破性血液样本
与此同时,美国国立卫生研究院血库的血液专家哈维·奥尔特也对别人的血液反应感兴趣。Alter想知道为什么一些病人在输血后会出现发烧、发冷或皮疹。他认为他们可能会对捐献血液中的外源蛋白质(抗原)产生免疫反应。当奥尔特得知布隆伯格正在接受过多次输血的病人的血液中寻找免疫反应时,他去看了他,他们决定合作。
布卢伯格和阿尔特使用琼脂凝胶扩散来测试接受多次输血的患者(例如血友病和白血病患者)的血清与布卢伯格在国际上收集的不同来源的血清面板。1963年,经过几个月的实验,研究人员发现,一名纽约血友病患者的血清与居住在世界另一个角落的人——一名澳大利亚土著人的血清有反应。这一发现本身并不罕见;到目前为止,在这些实验中,输血患者的血液对其他血清的反应频率很高,这表明患者已经通过输血接触到了许多常见的抗原。然而,到目前为止,还不可能得出任何关于是哪种抗原或抗原引起了这种反应的明确结论。结果证明,在对澳大利亚土著居民血清进行的特殊实验中,24名血友病患者的血清中只有一人对该血清有反应。这一点的意义是令人兴奋的,因为它暗示了一种单一的和罕见的抗原引起了该反应。那么,那个种抗原是什么呢?由于它很少发生,所以它不太可能是由人类血液中的遗传变异引起的抗原。相反,它更有可能来自于传染病源。
布伦伯格和阿尔特虽然还没有直接研究乙肝,但他们用数千份血清样本检测了相关血友病患者的血清。他们发现,每1000名健康的非血友病美国献血者中只有一人与血友病患者的血清发生了反应,而每十分之一的白血病患者的样本发生了反应。在澳大利亚土著居民血液中的任何抗原引起了布伦伯格和奥尔特的测试中的反应,也经常在白血病患者的血液中发现。此外,该抗原很少在正常患者的血液中发现,但在血友病患者和白血病患者中经常发现。研究人员将这种神秘的蛋白质澳大利亚抗原(Aa)标记,以参考土著人的家园,他们的血液导致了它的发现。他们假设,澳大利亚土著居民血液中的一种未知抗原与某些血友病和白血病患者血液中的抗体发生反应。
令人惊讶的发现
布隆伯格认为他可能已经检测到一种遗传的血液蛋白多态性,影响了人们对白血病的易感性,但他知道其他可能性(包括类似病毒的感染源)可能可以解释Aa和白血病之间的联系。为了澄清这一联系,他开始在唐氏综合症儿童的血液中寻找AA,这些儿童患白血病的风险特别高。在这些孩子中,有近三分之一患有Aa。然后,布隆伯格对被安置在不同环境中的不同年龄段的病人进行了测试。新生儿患者的Aa检测呈阴性,但患者居住的机构越大,他或她的检测就越有可能呈阳性。这表明Aa可能与某种感染有关。
通常,Aa检测呈阴性的儿童在重新检测时仍然是阴性,而那些检测呈阳性的儿童仍然是阳性,这与血蛋白多态性的预期一致。但在1966年,布隆伯格、w·托马斯·伦敦和奥尔顿·苏特尼克发现,一名患有唐氏综合症的12岁男孩,他的血清中没有Aa的痕迹,几个月后,他的血液中存在抗原。值得注意的是,这个男孩不仅在琼脂凝胶扩散试验中显示出Aa,而且他还患有肝炎。这一巧合表明,Aa与遗传性血蛋白多态性无关,而是与肝炎有关。研究人员立即开始探索这一假设。在对有和没有肝炎的患者进行检测时,他们发现肝炎患者的Aa阳性比没有肝炎的患者更频繁。当布隆伯格的实验室技术员开始感到不舒服时,这一假设得到了极大的支持。意识到Aa和肝炎之间的联系,她检测了自己的血清是否存在Aa,并发现它呈阳性。她后来患上了肝炎,并成为第一批被Aa检测诊断为病毒性肝炎的人之一。
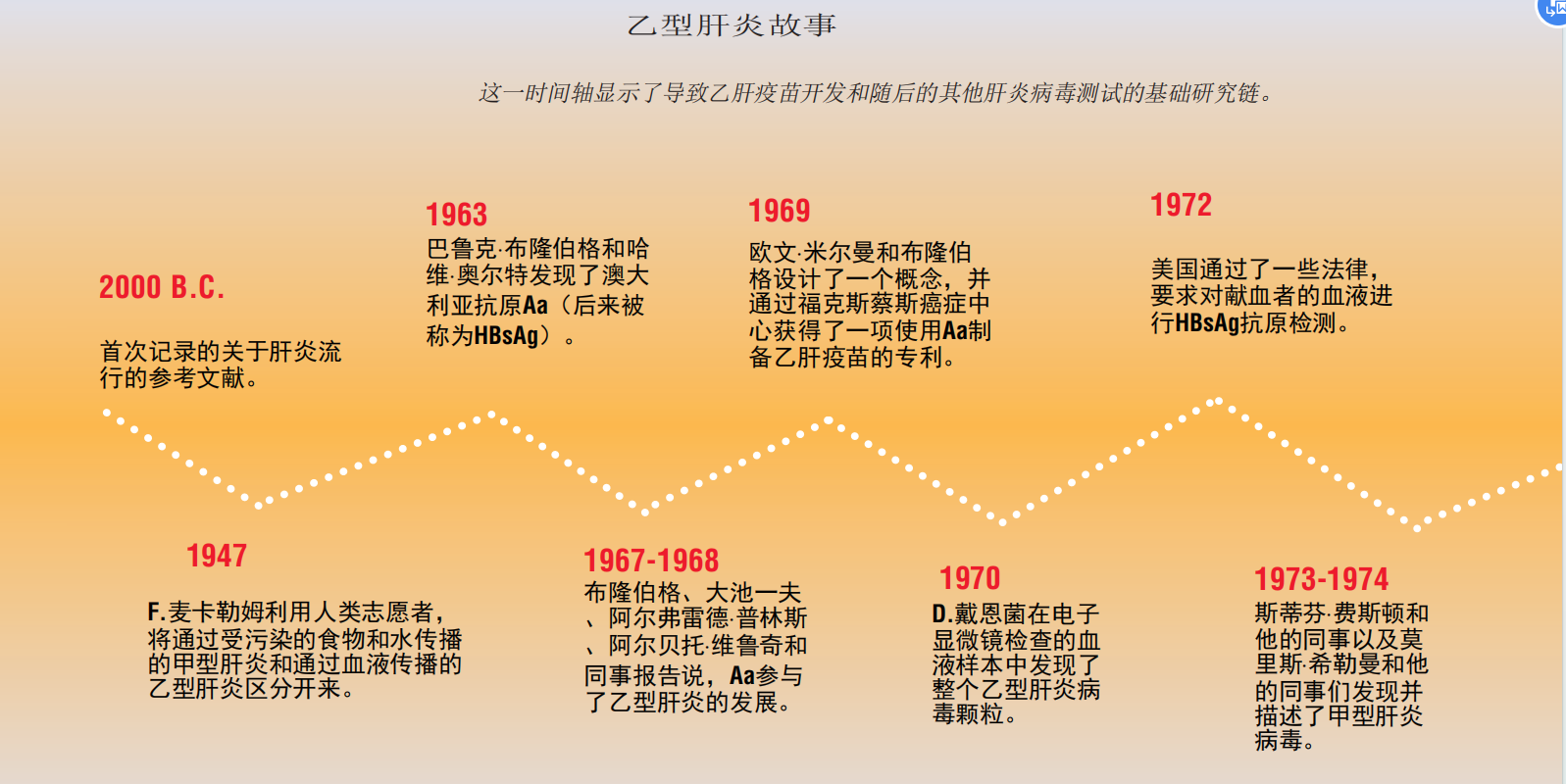
 听到布伦伯格的发现,纽约血液中心的病毒学家阿尔弗雷德·普林斯在20世纪60年代中期开始了一项实验,最终证实了嗜血症和肝炎之间的联系。知道至少有一个10患者接受多个输血会有肝炎,王子想确定Aa出现在血液疾病的潜伏期,在任何疾病的症状,会发生如果Aa是引起肝炎的病毒的一部分。普林斯开始定期在纽约血液中心采集某些病人的血液样本,并将它们储存在冰箱里。最后,在1968年,他听说他采集的一名血液的病人出现了明显的肝炎症状。当他对这名男子的血液样本进行测试时,他在早期批次中没有发现Aa的证据,但在发病前几周采集的血液中有明确的证据。这些看似直接的证据强烈表明,Aa确实参与了乙型肝炎的发展。
听到布伦伯格的发现,纽约血液中心的病毒学家阿尔弗雷德·普林斯在20世纪60年代中期开始了一项实验,最终证实了嗜血症和肝炎之间的联系。知道至少有一个10患者接受多个输血会有肝炎,王子想确定Aa出现在血液疾病的潜伏期,在任何疾病的症状,会发生如果Aa是引起肝炎的病毒的一部分。普林斯开始定期在纽约血液中心采集某些病人的血液样本,并将它们储存在冰箱里。最后,在1968年,他听说他采集的一名血液的病人出现了明显的肝炎症状。当他对这名男子的血液样本进行测试时,他在早期批次中没有发现Aa的证据,但在发病前几周采集的血液中有明确的证据。这些看似直接的证据强烈表明,Aa确实参与了乙型肝炎的发展。
大约在同一时间,东京大学的大池一夫的研究显示,Aa检测呈阳性的血液比检测呈阴性的血液更有可能向输血患者传播肝炎。1968年,意大利西耶纳大学的阿尔贝托·维埃鲁奇独立证实了普林斯和奥科奇的报告。进一步加强Aa和肝炎之间的联系是发现用电子显微镜在1970年由D. S.戴恩和他的同事在伦敦米德尔塞克斯医院和K. E·安德森和他的同事在纽约看起来像病毒颗粒的血清人Aa检测阳性。他们还在肝炎患者的肝细胞中发现了颗粒。
到1970年底,越来越多的证据使该领域的几乎所有人都得出了同样的结论: Aa是导致乙型肝炎的病毒的一部分。(此时,Aa的命名法被改为HAA,或肝炎相关抗原;它现在被正式称为HBsAg,表示乙肝表面抗原。)血液中HBsAg发病率较高的白血病和血友病患者都需要频繁输血,因此更有可能接受被乙型肝炎病毒污染的血液。
血液筛查的革命
HBsAg乙型肝炎的发现具有惊人的临床意义。在20世纪60年代的美国,很大一部分捐赠的血液来自有偿捐赠者,他们比一般人群更有可能患有乙型肝炎。因此,输血后肝炎的发病率很高;在一些研究中,接受大量输血进行广泛手术治疗的一半患者出现了这种疾病。医学界认识到,如果它能通过适当的检测来筛查受hbsag污染的血液,它可以显著减少输血后肝炎。
但是,布隆伯格和Alter用于检测血液中HBsAg的凝胶扩散技术对准确的血液筛查不够敏感。幸运的是,布朗克斯退伍军人管理局医疗中心的两名研究人员对糖尿病患者血液中胰岛素的好奇,在20世纪50年代早期产生了一种革命性的检测和测量少量血清蛋白质和抗体的技术。罗莎琳·亚洛和所罗门·伯森一直困惑于糖尿病患者是如何产生胰岛素的,胰岛素是胰腺产生的一种激素,尽管糖尿病的症状特征是缺乏胰岛素。为了确定糖尿病患者一旦胰岛素进入血液就会发生什么,他们准备了一种很容易被检测到的放射性激素形式。然而,在研究接受过放射性胰岛素注射的糖尿病患者的血液时,研究人员发现,胰岛素与患者免疫系统产生的抗体结合。这一发现促使亚洛和伯森设计出一种叫做放射免疫分析的技术,这种技术可以追踪一种与抗体或其他蛋白质结合时微量的物质。它不仅比凝胶扩散技术简单,而且灵敏度也高出一千倍。由于她发展了放射免疫分析法,亚洛分享了1977年的诺贝尔生理学或医学奖。
一些商业公司和学术研究人员采用了放射免疫分析法,生产了用于准确检测血液中HBsAg的试剂盒。美国于1972年通过法律,要求对捐献的血液进行乙肝病毒(HBV)检测。因此,所有的血库都检测了每一个血液样本,输血后由乙型肝炎引起的肝炎变得罕见。据估计,仅在美国,对捐赠的血液进行HBV筛查每年就节省了约5亿美元的医疗费用。

HBV的电子显微镜图显示了受感染者血液中的双螺旋病毒。该病毒的外表膜含有乙肝表面抗原(HBsAg),这是乙肝疫苗的主要成分。(疾病控制中心)
那些粒子呢?
HBsAg/乙型肝炎的发现的好处很快就从保护接受乙肝输血的人扩展到保护所有人免受该疾病感染的更广泛的领域。20世纪60年代末,布隆伯格在福克斯蔡斯癌症中心(FCCC)与免疫学家和病毒学家芭芭拉·沃纳、电子显微镜医生曼弗雷德·拜耳和分子生物学家劳伦斯·勒布合作,进一步描述了从hbsag阳性血液中分离出来的小颗粒,并用电子显微镜进行观察。有些颗粒是全病毒;另一些则不含核酸——一种或一种导致感染和疾病的基因。
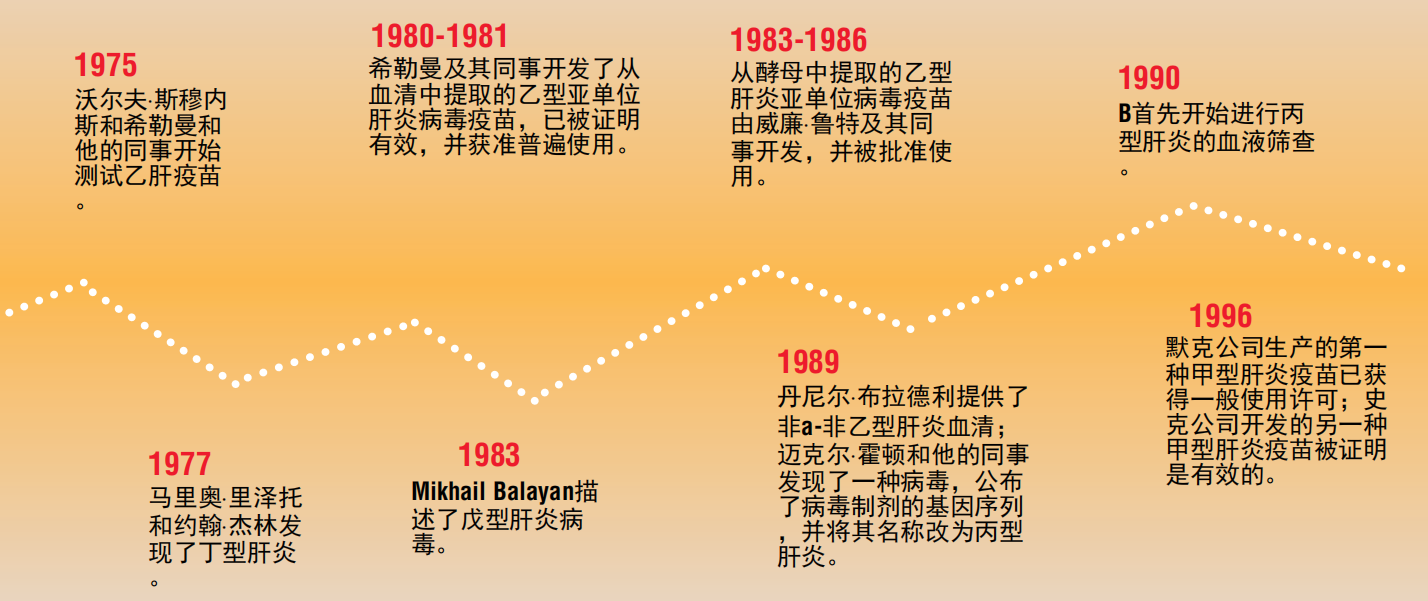
一些实验表明,这些颗粒能诱导保护性免疫。1971年,纽约大学的传染病专家索尔·克鲁格曼发表了一篇关于意外发现的论文,即注射被加热的受乙型肝炎污染的血液来杀死病毒。尽管分离出来的无核酸颗粒不能导致疾病,但一些研究结果表明,它们可以用来刺激对传染性病毒的免疫力。Okochi和同事发现,接受输血的患者和血液中含有乙肝抗体的患者比没有输血抗体的患者发生输血后肝炎的可能性更小。
在FCCC工作的布伦伯格和欧文·米尔曼对HBsAg能引起保护人们免受乙肝反应的反应感到兴趣,提出可以用从乙肝携带者血液中获得的HBsAg颗粒制成疫苗。这是一种不同寻常的疫苗开发方法。在1969年之前,所有的疫苗都是通过三种方式之一生产的。其中一种方法是,它们是用为防止感染而被杀死的全部病毒或细菌来制备的。在另一种研究中,它们是由减弱的病原生物菌株制成的,当作为疫苗注射时会引起轻微或没有症状,但保护受者免受更严重的野生菌株的感染。疫苗也由整个病毒制成,这些病毒本身不会引起疾病,但与引起疾病的病毒密切相关。但是,没有人只使用人类病毒的部分或“亚单位”就用人类血液制出疫苗。FCCC在1969年为一种涉及这一概念的方法申请了专利。
默克治疗研究所的莫里斯·希勒曼和他的同事们认识到从病毒的颗粒或亚单位中开发疫苗的可能性的重要性。1971年,默克公司的科学家们独立工作,获得了FCCC的许可,经过多年的广泛研究和测试,开发了一种由从血液中纯化的HBsAg制成的乙型亚单位肝炎疫苗。1980年,纽约血液中心的沃尔夫·斯兹穆尼斯和默克公司的同事们发现,这种疫苗对乙型肝炎提供了90%以上的保护作用,而且没有不良副作用。1981年,血清来源亚单位疫苗供普遍使用。
在一项独立的动物基础研究项目中,由美国农业部霍华德·巴赫拉奇领导的一群科学家在1981年报告了第一种用于动物或人类的有效蛋白质疫苗。他的工作最终产生了第一种针对口蹄疫的病毒蛋白疫苗。
由于需要乙型肝炎携带者的血液,以及认识到这种血液可能会被其他病毒污染,这阻碍了乙型肝炎亚单位疫苗的大量生产。基于对这个问题的兴趣,威廉·鲁特的同事和他的同事在1977年从默克公司获得了含有病毒的材料。他们提出通过利用重组技术制备HBsAg颗粒来开发一种乙肝疫苗。这种新工艺既将确保没有来自其他来源的污染,又将允许生产大量的疫苗。
以这种方式生产疫苗的概念是全新的。在克隆了乙型肝炎病毒并获得了HBsAg的基因序列后,Rutter和同事探索了各种不同的生物系统,利用重组技术生产颗粒。他们没有成功地使用过细菌。然后,在1980年和1981年,拉特与华盛顿大学的本杰明·霍尔及其同事合作,开发了一个使用酵母细胞的模型系统。Rutter和Hall成功地从转基因酵母细胞中生产出了纯HBsAg颗粒。Rutter及其同事随后成立了Chiron公司,部分目的是通过与默克公司的合同关系开发HBsAg疫苗,也开发使用重组技术的其他药物疗法。在默克公司,希勒曼使用重组酵母衍生的HBsAg,而不是血浆衍生的抗原,制造了乙肝疫苗的改进版本。这种重组疫苗是第一个用于人类的同类疫苗,经过9年的研究,于1986年被美国食品和药物管理局批准为普遍使用。
进一步的研究表明,乙型肝炎不仅可以通过血液在人与人之间传播,还可以通过性接触或从携带者母亲传染给她的新生儿。1975年,帕尔默·比斯利和他的同事在台湾上进行的一项重要研究表明,HBsAg阳性女性所生的婴儿中,近三分之二自己成为了HBsAg携带者。乙肝疫苗可以保护人们免受各种形式的传播。由于感染乙型肝炎病毒的婴儿或儿童成为终身携带该病毒的风险极高,目前包括美国在内的85多个国家普遍采用儿童乙肝疫苗接种。
一种预防肝癌的疫苗
肝癌是世界上最普遍的癌症之一,也是亚洲一些地区最常见的癌症。因为肝癌通常在疾病晚期才被发现,所以通常在诊断后一年内致命。全球超过60%的肝癌与乙型肝炎有关,一项研究表明,肝炎病毒的慢性携带者死于肝癌的可能性大约是非携带者的100倍。因此,乙肝疫苗不仅可以预防乙肝患者的死亡,而且有望大幅预防肝癌患者的死亡。研究表明,乙肝疫苗接种计划导致一些社区的乙肝携带者的数量大幅减少。虽然还需要更多的长期研究,但在台湾进行的一项为期10年的研究发现,使用乙肝疫苗将儿童的HBsAg携带率从10%降低到不到1%。研究人员预计,这种显著的下降将与儿童肝癌发病率的降低有关。
发现肝炎的ABC
受成功确定乙型肝炎病毒的鼓舞,许多研究人员进行了研究,旨在更多地了解甲型肝炎病毒以及其他疑似肝炎病毒。1973年,美国国立卫生研究院的斯蒂芬·m·费斯顿和他的同事们用电子显微镜观察了受感染者粪便中的病毒颗粒。大约在同一时间,希勒曼和默克公司的同事们定义了从受感染的猴子狨猴肝脏中纯化的人类甲型肝炎病毒。到1996年,希勒曼和他的同事们制造了一种甲型肝炎减毒疫苗(即一种由病毒制成的疫苗,使它不能引起疾病),并获准普遍使用。另一种甲型肝炎疫苗由史克比查姆实验室开发。
1978年,意大利胃肠病学家马里奥·里齐托和乔治敦大学的分子病毒学家约翰·杰林发现了三角洲型病毒或丁型肝炎病毒。这种罕见的病毒依赖于乙型肝炎的生存,并与乙型肝炎结合会导致一种更严重的疾病。1983年,莫斯科脊髓灰质炎和病毒性脑炎研究所的米哈伊尔·巴拉扬发现了戊型肝炎病毒。与甲型肝炎一样,戊型肝炎通过受污染的食物和水传播,通常在局部流行期间发现。
尽管对乙型肝炎进行了血液筛查,但一些患者仍因其所谓的“非甲-非乙型”肝炎而出现输血后肝炎。科学家们怀疑另一种或多种病毒可能通过血液传播,于是将注意力转向开发首先分离非甲-非乙型肝炎的策略,然后在血液中进行它。在达到这些里程碑之后,他们希望有一天能努力开发一种重组疫苗。但非甲-非乙型肝炎药物被证明特别难以捉摸。1983年,基伦公司开始支持一个大型研究项目来解决这个谜题,包括疾病控制和预防中心的丹尼尔·布拉德利和迈克尔·霍顿、乔治·郭和基伦的林卓及其同事之间的合作。布拉德利一直在研究感染了含有非甲-非乙型肝炎药物的人血清的黑猩猩,他向基伦提供了受污染的黑猩猩血清。1989年,迈克尔·霍顿和他的同事们利用分子生物学技术克隆了丙型肝炎,开创了发现感染源的新时代。丙型肝炎是80%到90%的非甲-非乙型肝炎的病因。这是一个科学的杰作,因为与迄今为止发现的其他肝炎病毒不同,未知的病原体没有被可视化、在培养中生长或免疫定义。在1990年引入敏感和有效的丙型肝炎血液检测后,输血相关肝炎的风险现在为10万分之一。
在过去的30年里,这些肝炎病毒的发现,以及在血液筛查和疫苗方面的良好发展,使研究人员希望,病毒性肝炎将很快得到控制,并将不再是数千年来一直对人类健康的威胁。
这篇文章发表于2000年,目前还没有更新或修改,是由科学作家玛吉·帕特拉克在博士的协助下撰写的。巴鲁克·布伦伯格、莫里斯·希勒曼和威廉·拉特的《超越发现™:从研究到人类利益的道路》,美国国家科学院的一个项目。
该学院位于华盛顿特区,是一个由从事科学和工程研究的杰出学者组成的协会,致力于利用科学和技术为公共福利服务。一个多世纪以来,它一直为这个国家提供独立、客观的科学建议。
这份出版物的资金由辉瑞基金会、马基慈善信托基金、美国国家科学院和美国国家科学院的年度基金提供。
© 2000 by the National Academy of Sciences February 2000




