Contents
People are panicking over how hantavirus spreads. They seem to be missing a few key points.
是否处于空中飞行状态并不是问题的全部。
不出所料,关于“洪迪乌斯号”邮轮上安第斯病毒(ANDV)疫情爆发的看法已变得极其两极分化。一部分人似乎认为公共卫生机构正迫不及待地想要实施封锁( 无论封锁的具体含义是什么 )、隔离和全民接种疫苗(而目前尚无疫苗)。另一部分人则认为,世界卫生组织和其他公共卫生机构在安第斯病毒的传播方面过于放任自流,我们必须采取空气传播预防措施(稍后会详细解释)来应对疫情,否则我们将面临汉坦病毒肺综合征(HPS)大流行的局面,而 HPS 的致死率约为 40%。在这些截然不同的声音中,真正精通汉坦病毒领域的专家以及正在实时应对疫情的公共卫生和医疗专业人员的声音被淹没了。让我们仔细看看数据是如何显示的。
不妨从有记录以来规模最大的安第斯病毒疫情入手,这场疫情于 2018 年发生在阿根廷丘布特省的埃普延。这份报告包含一些复杂的细节,让我们逐条分析。首先,我们来重构一下传播链:
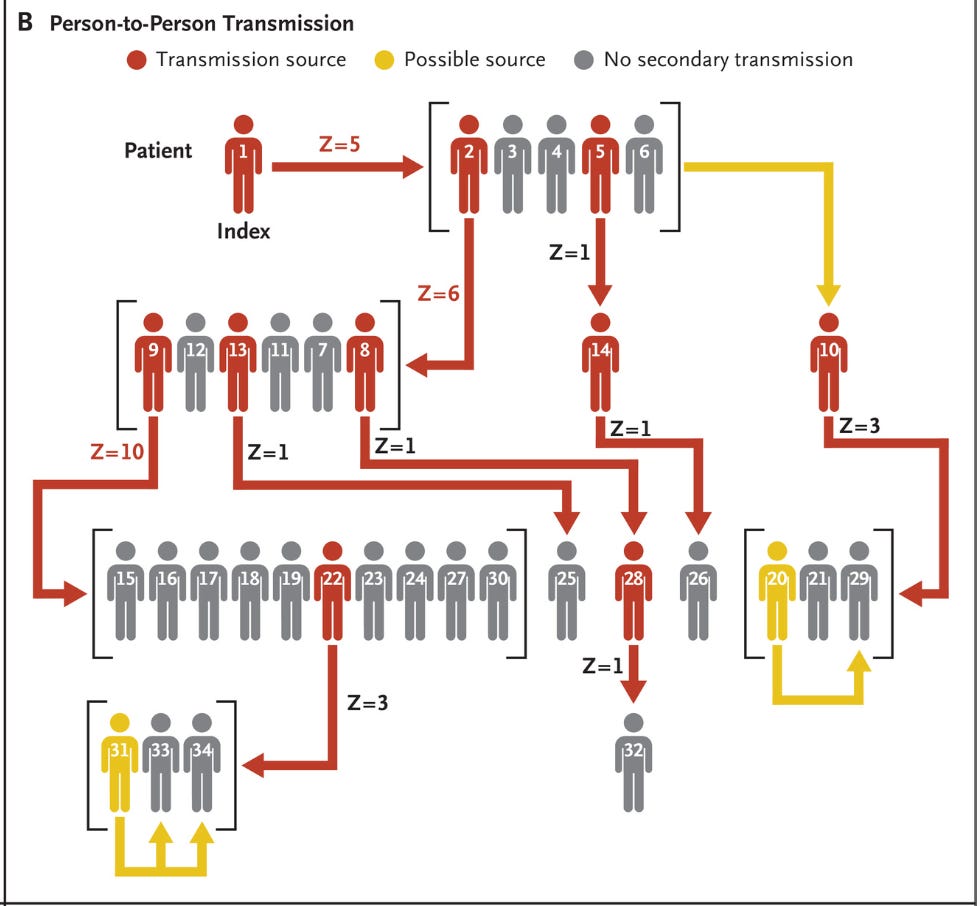
本质上,在疫情停止之前,传播链中出现了四代感染,而这一切都是由相对较少的人(即超级传播者 )推动的。为了阐明研究团队推断的情况:患者 1(最初的病例)在出现类似流感症状(发烧和不适)的情况下参加了一个 90 分钟的生日聚会,期间他感染了患者 2 至 6。患者 2“社交生活活跃”,随后又感染了患者 9、12、13、11、7 和 8。患者 2 最终死于感染,患者 15、16、17、18、19、22、23、24、27 和 30 参加了患者 9(他的妻子)的葬礼,当时她正处于症状期,他们也都被感染了。其余 12 名患者都至少接触过一名先前出现症状的患者。四名患者(患者 10、29、33 和 34)可能被不止一个人感染。
值得注意的是,对于大多数患者而言,这是一种终末期感染。此外,每个病例都有与有症状患者相关的线索。稍后在探讨无症状和症状前传播时,我会再回到这一点。所以问题是:这些人是如何感染的?这才是问题的关键所在。
就汉坦病毒而言,现有证据表明,人类感染汉坦病毒的途径主要是通过吸入宿主物种的尿液、粪便或唾液中的病毒。因此,在暂且不讨论疫情的流行病学特征之前,人与人之间的传播也可能通过吸入途径发生,这似乎合情合理。安第斯病毒 (ANDV)可引起汉坦病毒心肺综合征 (一种肺部感染),以及本次疫情中患者之间的接触情况,都支持了这一观点。此前的研究也表明,由于性伴侣之间的传播更为常见 ,因此性传播的可能性也存在。然而,除非你“ 很有创意 ”, 否则任何通过空气传播的病原体都很容易通过性接触传播(取决于接触时间),因此,这是否属于性传播(即病原体存在于性行为过程中相互接触的体液或组织中,并可在性行为者之间传播,从而导致感染)很难界定。汉坦病毒也可能通过受污染的表面(污染物)传播, 一些感染预防指南也强调了这一点。不过,研究发现,与其他汉坦病毒相比,安第斯病毒的稳定性不如其他包膜病毒(半衰期约为 1 天)。尽管如此,这仍然表明其在短时间内具有相当的传染性。
关于这次疫情和这篇论文,我还有很多想讨论的内容,但首先我必须向大家介绍一下空气传播这一主题。
中场休息:空降兵——这究竟意味着什么?
尽管新冠疫情期间发生了种种事情,但根据我在社交媒体上看到的情况来看, “空气传播”一词似乎仍然是一个容易引起混淆的地方 。

同样的术语在三类人群中可能意味着截然不同的东西。为了避免混淆,我之前已经明确指出安第斯病毒被认为是通过吸入途径传播的(我原本希望避免深入探讨这个问题),但为了清晰起见,我似乎不得不再次详细说明。
临床医生使用“空气传播”一词时,通常并非指具体的传播途径,而是指预防传播的具体措施 。一般来说,这些措施可分为三大类。如果我的概括不够严谨,这些措施包括:
接触 :戴手套、穿防护服、使用一次性设备、洗手。
飞沫传播 :源头控制(例如,给病人戴上口罩)、外科口罩和护目镜、尽可能将病人安置在单人房间并限制转运。
空气传播 :采取飞沫防护措施,但需使用经密合性测试的呼吸器(例如 N95、N100 或 FFP2),并在负压病房/空气传播感染隔离病房 (AIIR) 进行隔离。限制人员进出病房。
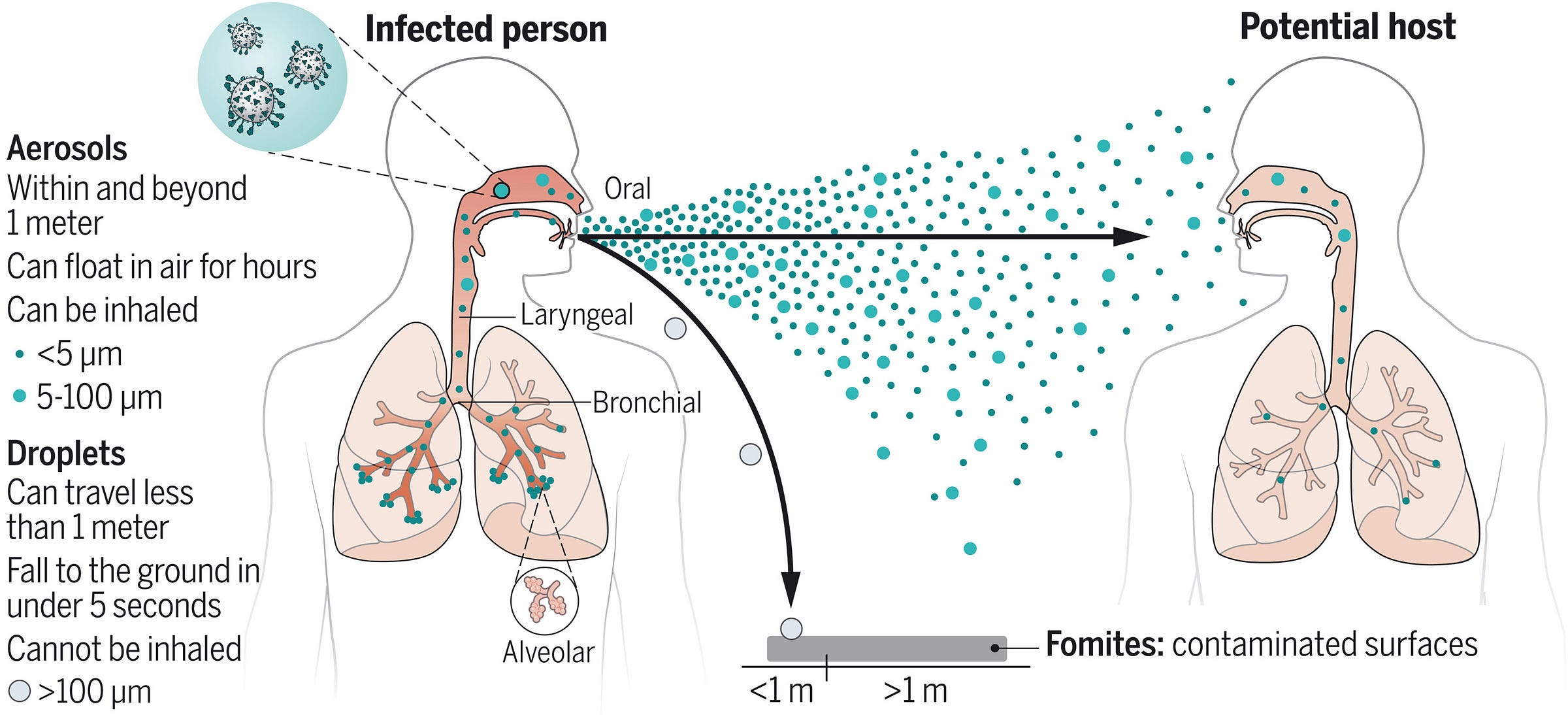
空气传播和飞沫传播的预防措施都适用于大多数人通常所说的空气传播途径。区别在于,长期以来人们认为(很大程度上但不完全是由于亚历山大·朗缪尔和其他一些人的错误 ),飞沫由于质量较大,会在短距离(例如 2 米以内)内迅速落到地面;因此,远距离传播不可能发生。就空气传播而言,人们曾认为,如果远距离传播是可能的(或者更准确地说,如果远距离传播对传染病的流行病学具有重要意义),则病原体表现出“空气传播”的特征,即感染性颗粒足够小,可以在空气中长时间悬浮。同样,人们曾认为,普通的外科口罩无法有效降低表现出空气传播特征的病原体的传播,但事实并非如此(但控制传染源始终是口罩的关键作用,而贴合良好的呼吸器确实效果更好)。事后看来,这种观点确实有些愚蠢。毕竟,距离感染源越近,风险就越大,这是必然的。然而,对于某些传染病而言,气溶胶远距离传播的影响尤为显著。例如,即使麻疹患者已经离开,你只要走进过去两小时内有人待过的房间,仍有可能感染麻疹。
根据现代的理解:任何可传播的病原体,只要进入空气并可被吸入而导致感染,无论其所携带的液体颗粒大小如何,都属于空气传播。这意味着,无论远近,传播都存在一个连续的过程(取决于病原体的活性、释放率、感染剂量、通风情况、湿度、紫外线、沉降和稀释程度)。由此出发,人们常犯一个重要的错误:认为任何能够通过空气传播的病原体都具有极高的基本传染数(R0 值)(即,在缺乏免疫力的人群中,每个病例都可能引发大量的继发病例)。我认为 Tang 等人 2021 年的论文对此做了很好的阐述(重点为笔者所加):
误区四:“如果基本传染数 R0 不如麻疹那么大,那么它就不能通过空气传播”。
基本再生数(R0)通常定义为在均匀分布但完全易感的人群中,由一个感染的“指标”病例引起的平均继发病例数。这一说法的关键问题在于,R0 与疾病是否通过气溶胶吸入传播没有直接关系。R0 表示接触一个感染者后会有多少人被感染,但传播机制无关紧要 。多种病原体可以通过空气传播,但并非一定在人与人之间传播。 例如,引起汉坦病毒肺综合征的汉坦病毒和引起炭疽的炭疽杆菌,其宿主为动物,并通过吸入感染 ,但它们并不在人与人之间传播。它们的 R0 = 0,但仍被认为是空气传播疾病[43,44]。
所以,基本上来说,无论距离远近,空气传播并不一定等同于传染。不过,距离并非无关紧要。例如,随着距离传播源的增加,空气中的颗粒物浓度会逐渐降低,所含的传染性颗粒也会减少。因此,有可能到达一个特定的距离,在这个距离上,几乎不可能获得最低传染剂量 ,或者至少很难获得。
现在让我们回到2018年的疫情数据。虽然正文中没有讨论,但补充附录中包含一些有趣的信息:
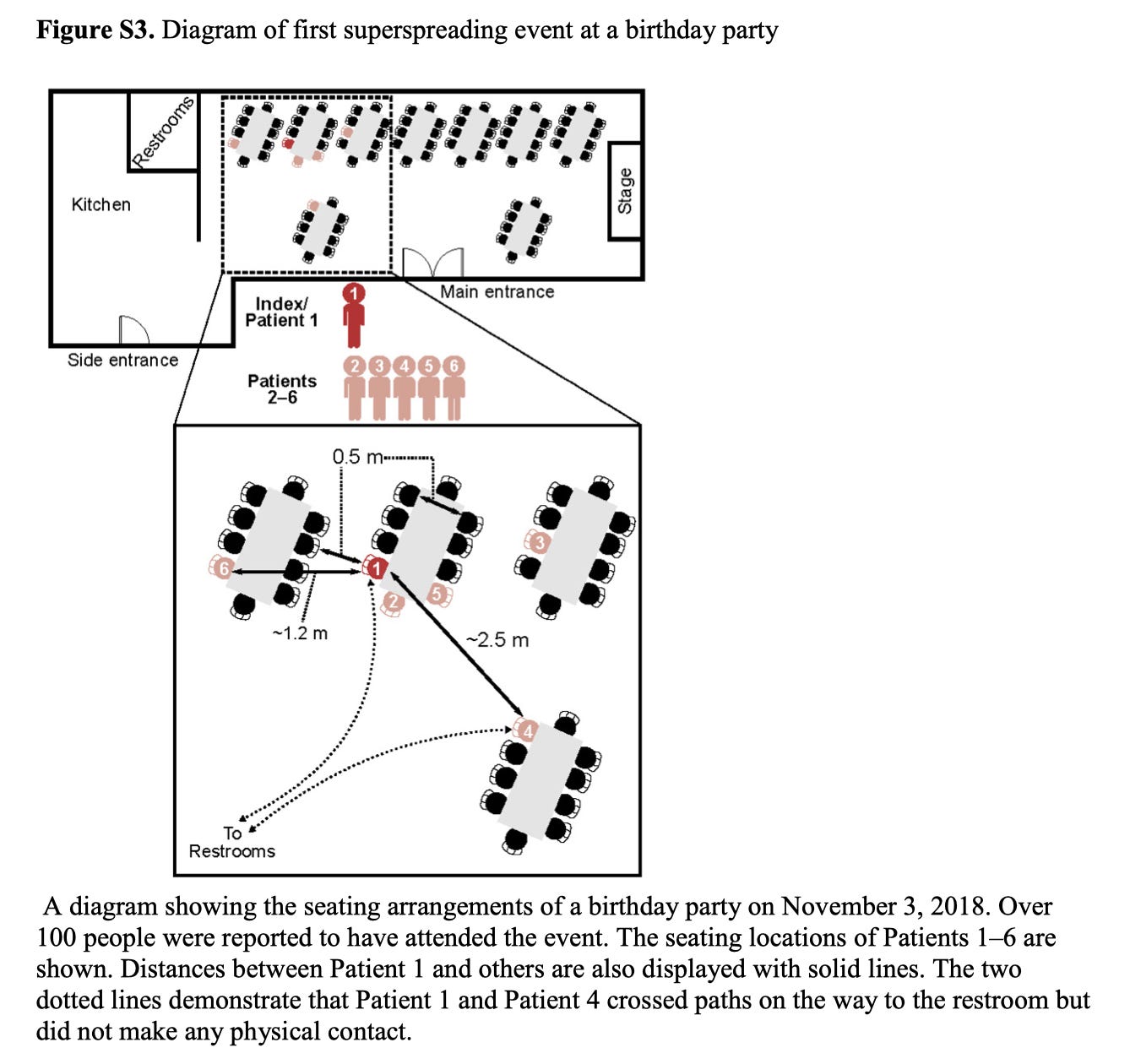
患者 4 与患者 1 的座位距离较远(即,超出我们预期通过“飞沫”传播感染的距离),据报道,他们仅在前往洗手间的途中短暂靠近,没有身体接触。表 S7 包含有关推断传播事件的补充说明。
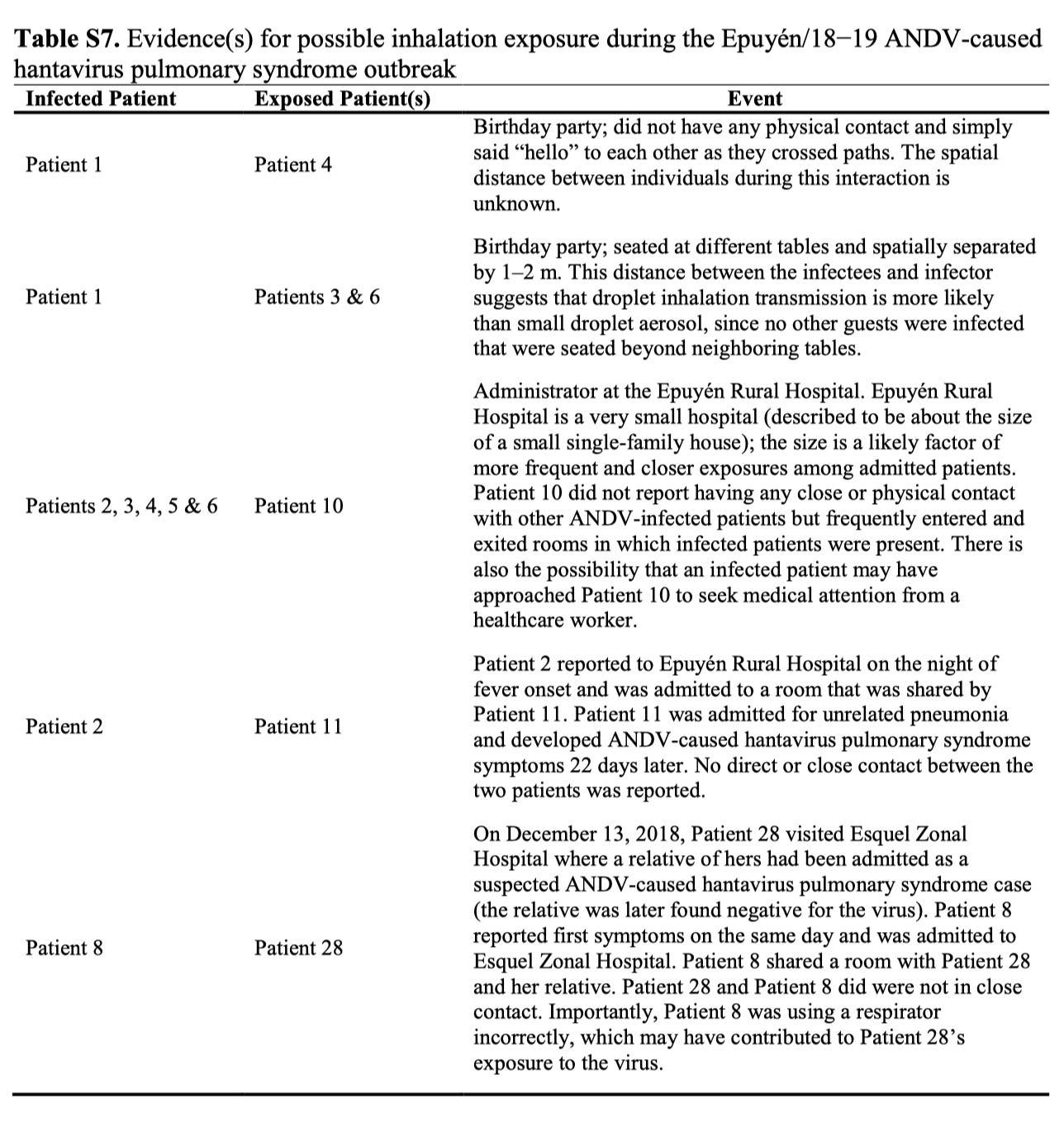
现在,事情变得非常棘手,因为恐怕我们现在不仅需要了解病原体传播的性质,还需要了解疫情调查的局限性。正如论文中所述:
在整个研究过程中,公共卫生部门通过在诊所对患者进行访谈以及对患者家庭进行随访, 回顾性地收集了有关流行病学因素和感染者密切接触者的数据 。
这种方法本身并没有什么根本性的错误,它是疫情调查。然而,的基石 ,研究了安第斯病毒(ANDV)在人与人之间的传播能力,最终得出结论:现有证据存在显著偏差,不足以得出安第斯病毒可在人与人之间传播的结论(请注意,这并不 不可忽视的是,这种方法存在回忆偏差,而且调查中获得的信息很少是完整的。Toledo 等人于 2021 年发表的一项系统性综述 意味着安第斯病毒不会在人与人之间传播——而是指证据质量太差,无法得出这样的结论)。该综述针对 2018 年的疫情指出(重点为笔者所加):
似乎没有对环境中可能同时接触到受感染啮齿动物的排泄物/分泌物的情况进行调查,甚至没有将环境暴露的可能性视为该研究的一个可能局限性。
…
虽然在阿根廷和智利的聚集性病例调查中已使用基因测序数据来确认人际传播[7-11, 25, 26, 32, 35],但其局限性在于,只有当不同地理区域的病例具有相同的序列时,才能提供强有力的证据。“当所有病例患者都留在疾病流行区时……分子差异可以排除人际传播,但相同的序列并不能支持人际传播”[10]。
更复杂的是,在汉坦病毒爆发初期未能确定啮齿动物来源, 并不能排除啮齿动物是疫情的传播源,正如 2013 年优胜美地国家公园爆发的辛诺布雷病毒疫情所表明的那样。此外,安第斯病毒的潜伏期跨度很大,且个体间潜伏期差异显著,这意味着确定具体的传播事件极其困难。尽管如此,托莱多等人得出的结论(“现有证据不支持安第斯病毒存在人际传播的说法。”)在目前情况下显得过于极端,我对此感到难以接受。预防原则表明,我们不应想当然地认为情况就是如此(尤其是在风险在于一种死亡率高达 40%的毁灭性传染病时)。
不过,这意味着表 S7 中的病例可能反映了远距离气溶胶传播,或者可能是此类研究固有偏差的受害者,而实际上反映的是短距离传播。我们很难确定。我们是否应该排除远距离空气传播的可能性?我认为那样做是错误的。但这与本次疫情中应采取哪些预防措施是两个不同的(尽管相关)问题。回到 2018 年的疫情,以下是疫情期间 R 值(有效再生数)的变化趋势。
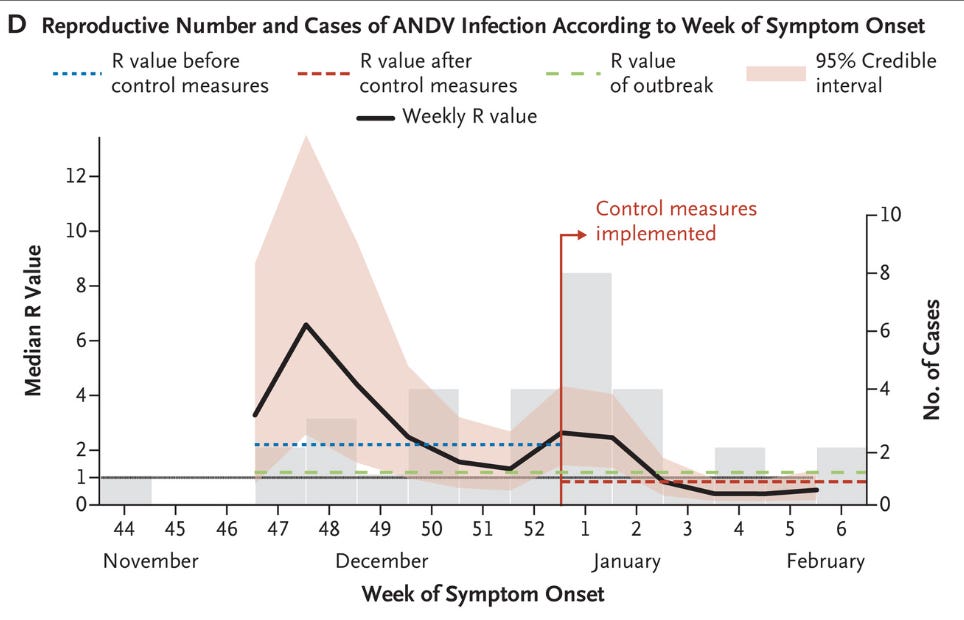
维持传播需要将 R 值维持在 1 以上(R 值为 1 意味着平均每个感染病例会产生一个替代感染病例;R 值大于 1 意味着平均每个病例会产生多个替代感染病例,即疫情规模扩大)。一旦实施控制措施,请注意 R 值的变化:它迅速降至 1 以下(即,平均每个病例产生的替代感染病例少于 1 个,即疫情规模逐渐缩小)。采取了哪些控制措施?
1.8 关于病例隔离和强制性自我隔离措施的更多详情
省级和国家公共卫生部门协调制定了针对确诊安第斯病毒感染病例的隔离措施,以及针对高危密切接触者的居家隔离措施。高危密切接触者是指与确诊且有症状的安第斯病毒感染病例密切接触超过 30 分钟的人员。密切接触者的居家隔离措施于 2018 年 12 月 31 日左右实施(即在确诊第 18 例患者之后)。此外,受影响地区禁止举行大型社交聚会。建议疑似高危密切接触者居家隔离至少 40 天,并在与他人接触时佩戴 N95 口罩。防控措施于 2019 年 3 月解除。
本质上,这些都是传染病流行病学中最基本的措施。但这里还有另一个微妙之处。人们很容易关注这次疫情中谁被感染了,但谁没有被感染也同样重要:
尽管在安第斯病毒(ANDV)肺综合征患者中实施了多项高风险医疗操作,包括气管插管和体液(如呕吐物、腹泻物和其他分泌物)的清理,但在医疗机构(埃斯克尔地区医院和埃普延乡村医院)与患者直接或密切接触的医护人员中,未报告院内感染病例。2018 年 12 月 2 日至 12 月 13 日期间,埃斯克尔地区医院约有 82 名医护人员接触了确诊 ANDV 感染的症状性患者。在重症监护室和急诊科工作的 45 人中,仅有少数人在与感染患者直接接触时使用了任何形式的个人防护装备(包括 N95 口罩[插管和清理时使用 N100 口罩]、护目镜和一次性实验服)。
2018 年 1 月,美国也出现过类似情况,一名曾到访阿根廷和智利安第斯山脉地区的女性感染了安第斯病毒,随后返回美国。 究竟发生了什么 ?
在六个州确定的 53 名密切接触者中,成功联系到 51 人( 见表 )。其中,28 人为医护人员,15 人为航空公司密切接触者(为该旅客服务的机组人员以及与该旅客同排座位的乘客),8 人为该旅客的其他密切接触者(包括熟人和住院室室友)。所有密切接触者均被告知,自最后一次接触起 42 天内每日监测体温,如出现任何指定症状,应立即就医。出现症状的密切接触者由美国疾病控制与预防中心(CDC)病毒特殊病原体分部进行汉坦病毒 RT-PCR 和血清学检测。
确定了两名高风险接触者:一名接触过旅客汗液的医护人员和一名接触过旅客衣物和床上用品的家庭成员。这两名高风险接触者均无症状。六名低风险接触者(均为空乘人员)在潜伏期内报告出现流感样症状、腹泻或轻度鼻炎;他们的 RT-PCR 和血清学汉坦病毒检测结果均为阴性。其余低风险接触者均无症状,调查于 3 月 8 日结束。
她的 51 位联系人中似乎没有一个人感染了 ANDV。
此外,还存在无症状感染者传播的问题。已记录的 ANDV 感染病例很少,而被认为是人际传播的病例则更少,这意味着根据现有数据,我们无法精确定义传染期。然而,如果无症状传播对该疾病的流行病学至关重要,我们应该会看到一些无法追溯到疫情暴发或与有症状患者接触的病例。HPS 并非一种隐匿性传染病。虽然这并非定论,但一些疑似 HPS 病例与接触无症状感染者无关这一事实表明,无症状感染者可能并非该疾病流行病学的主要因素。
无症状传播的问题更为复杂。有人认为,检测到与接触有症状者相关的病例反映了一种确认偏差 ,并不能排除症状出现前传播的可能性。一些血清学调查表明 ,我们可能漏诊了安第斯病毒(ANDV) 和其他汉坦病毒的轻症感染 。² 也就是说,在公共卫生层面,人们关注的重点并非广义上的“安第斯病毒如何传播?”,而是“安第斯病毒如何传播并最终导致汉坦病毒肺综合征(HPS)这种毁灭性的临床疾病?”国际汉坦病毒协会在一份声明中写道:
传染性的确切时间点尚未完全明确。虽然有症状的患者可能属于高风险人群,但现有的疫情重建数据并不支持“传播只能在出现明显症状后发生”这种绝对的说法。在制定接触者追踪、检测和隔离策略时,应考虑前驱期、早期症状期或轻微症状期的传播可能性。
然而,尽管我们仍然受限于病例数量有限,但最能佐证这一观点的,莫过于感染者在出现症状前通过接触传播(大多数已报告的传播事件似乎发生在先兆期,即流感样症状之后,随后发展为典型的汉坦病毒肺综合征)。到目前为止,我们尚未发现这种情况。这并不能完全排除这种可能性,但我认为这降低了此类接触作为传播途径的流行病学重要性。
病毒 RNA 呢?
我在此引用相关资料 。病毒 RNA 并不等同于具有传染性的病毒,我们必须谨慎对待仅凭 RNA 的存在就推断其传染性。但这并不意味着检测到 RNA 就应该默认“在确认存在传染性病毒颗粒之前,病毒不具有传染性”,值得庆幸的是,目前似乎没有人这样做。
那么,我们应该如何描述 ANDV 的传播呢?
我认为仅仅描述传播路径是不完整的。如果要我总结的话:
现有证据最有力地表明,安第斯病毒(ANDV)主要通过与有症状者(尤其是在疾病前驱期)密切、长时间接触,经由吸入途径在人与人之间传播。因此,优先采取针对此途径的感染预防和控制措施是合理的。虽然尚不清楚无症状感染者或处于疾病前驱期的人群的传播程度,但也不应排除这种可能性。
虽然尚未排除远距离传播或短时间接触传播的可能性,但相关证据不如短距离传播那样充分,且必须考虑到疫情调查固有的局限性。尽管如此,在疫情应对过程中仍应考虑这种可能性。
通过接触体液或组织进行性传播,或通过感染性表面传播,被认为是一种可能性,但由于与其他暴露途径混淆,缺乏强有力的支持证据。
无论暴露情况如何, 安第斯病毒(ANDV)仍然是一种不易感染人类的病毒 。 从本次疫情中分离出的病毒序列与 1997 年和 2018 年疫情中分离出的病毒株具有高度的遗传相似性,且患者间的变异极小。这表明,该病毒的行为不太可能与以往疫情(对常规疫情控制措施反应良好)有显著差异。
总的来说,这表明对于非“洪都斯号”货轮乘客而言,此次疫情的感染风险极低。 所有证据都强有力地支持了这一观点,即此次疫情不具备发展成全球大流行的可能性。 除非个人对此感兴趣, 否则普通人无需花费精力追踪所有动态 。
从总体上来说,把这件事处理好很重要,因为我们需要控制疫情;但从更细致的角度来看,也同样重要,这样我们才能知道谁算作密切接触者,谁应该优先接受检测,以及确保所有需要监测的人都得到监测。未来几周,我们会听到很多疑似病例的消息。重要的是不要漏掉任何一个可能感染的人,而不是漏掉一个可能感染的人,这意味着很多病例最终都会是虚惊一场。这种情况是正常的。
对于普通民众而言,除了基本措施之外,没有必要采取额外的感染预防措施;而因为 ANDV 的风险而变得更加谨慎,这与传染病风险在某种程度上是不相称的(例如,夏季即将到来,这意味着我们应该预料到 SARS-CoV-2 的疫情,这种病毒每年仍然在美国造成超过 10 万人住院和超过 1 万人死亡,以及一些尚不完全清楚的急性后遗症)。
从 MV Hondius 号轮船下船的乘客应采取哪些预防措施(例如,空气传播与飞沫传播)?
这个问题远远超出了我的职权范围,我根本无力就此提出建议,它就像漂浮在仙女座星系一样遥不可及。我会把这件事留给世界卫生组织和其他真正应对疫情的公共卫生机构。以往的经验表明,他们知道如何应对安第斯病毒的爆发。
也就是说,将感染者安置在生物安全隔离单元中 ,这已经是你能采取的最高级别、最保守的预防措施了。
我尝试查找原始文件,但似乎已被删除。无论如何——我是认真的——我认为纽约市卫生局在新冠疫情期间发布的安全性行为指南堪称卓越的科学传播典范,它既考虑到了当时的种种不确定性,又避免了过于武断。更重要的是,该指南的呈现方式使其得以广泛传播,让许多人能够轻松了解可用于预防新冠病毒感染的减害方法。这或许是因为该主题本身的特性,而非指南内容的功劳,但无论如何,它都做得非常出色。
虽然单独检测安第斯病毒(ANDV)(与其他美洲汉坦病毒不同)的血清阳性率可能看起来很低,但必须认识到,ANDV 和辛诺布雷病毒(SNV)核蛋白之间存在显著的抗体交叉反应性 。因此,在 ANDV 流行地区,汉坦病毒的总体血清阳性率可能可以合理地近似反映 ANDV 的血清流行率。动物模型表明, 针对 SNV 和 ANDV 糖蛋白(Gn/Gc)的抗体之间也存在显著的交叉反应性。
Hits: 0
