Contents
The HPV vaccine reduces risk of cancer for all, not just women, new data show—so why isn’t everyone rushing to get it?
新数据显示,HPV疫苗降低了所有人患癌症的风险,而不仅仅是女性,那么为什么不是每个人都急于接种呢?
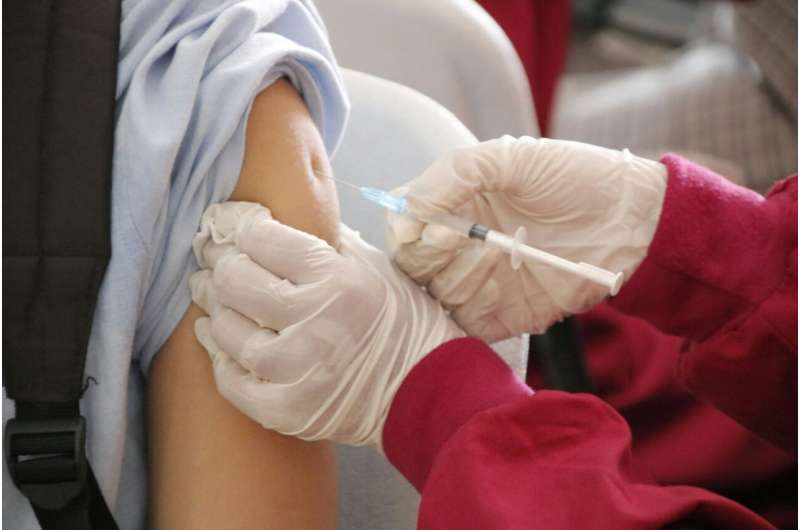
最近一次重要科学会议的头条新闻之一是:HPV疫苗不仅可以预防宫颈癌,还可以降低患多种其他癌症甚至癌前病变的风险。
研究人员报告说,他们跟踪了 2010 年至 2023 年间作为儿童或年轻人接种 HPV 疫苗的 170 万名女性和男性。
众所周知,HPV疫苗可以潜在地预防超过90%的女性HPV相关癌症 – 最常见的是宫颈癌 – 现在科学家已经发现男性所有HPV相关癌症的风险降低了50%,包括头颈癌。
美国临床肿瘤学会年会上最新的开创性研究数据首次显示男性对预防口咽癌(喉癌、扁桃体癌、舌后部)有显着益处,而口咽癌没有进行筛查。
全国目标是到2030年让80%的青少年接种HPV疫苗。然而,目前在美国,13至17岁的青少年中只有不到63%的人接种了这种疫苗。纽约州略高,为69%。
什么是HPV疫苗?谁应该得到它?正在采取哪些措施来应对免疫挑战?
辛西娅·兰德(Cynthia Rand),医学博士,公共卫生硕士,UR Medicine的Golisano儿童医院普通儿科主任,威尔莫特癌症研究所的成员,正在研究如何加强免疫接种。
“有必要宣传这种疫苗,”兰德说。“它非常有效,非常安全,而且可以预防癌症。
什么是HPV疫苗?
该疫苗可预防多种HPV亚型的感染,包括HPV-16和HPV-18,HPV-18可导致70%的宫颈癌以及生殖器区域的其他癌症,更罕见的是喉咙或舌头。
该疫苗被称为Gardasil 9,是一系列可供所有儿童使用的两针或三针。在暴露于HPV感染之前,它的效果最好。医生建议在青少年时期之前开始免疫接种。
兰德说,澳大利亚是世界上疫苗接种率最高的国家之一,通过公共卫生服务和学校为儿童接种疫苗,并补充说,“澳大利亚正在消除宫颈癌。
罗切斯特大学的科学家对这种开创性的疫苗做出了关键的研究贡献,该疫苗于2006年首次被推荐用于女性,并于2010年首次被推荐用于男性。
为什么幼儿需要接种HPV疫苗?
简单的答案是,免疫反应在年轻时更好。当孩子的身体产生针对HPV感染的抗体时,它提供了最强的持久保护。
美国儿科学会建议在 9 至 12 岁之间开始接种疫苗。
然而,一些医生和父母担心与年幼的孩子谈论与疫苗有关的性行为。皮肤与皮肤的亲密接触会传播HPV感染。正因为如此,由于其他原因,许多儿童在 13 至 17 岁之间接种疫苗。
但是,如果有人已经感染了HPV,那么疫苗就没有那么有效了。
“我们发现,通过关注有关癌症预防的信息,它消除了关于年龄的讨论,”兰德说。“我真的希望人们在考虑发生性行为之前就接种疫苗。”
年龄较大的青少年和年轻人可以从HPV疫苗中受益吗?
十几岁和二十几岁的性活跃者会传播HPV感染。有证据表明,大多数人在此期间会感染HPV,但许多人没有症状,可能不知道自己感染了HPV。只有相对较小比例的人会继续患上癌症。
研究人员已经研究了疫苗对 45 岁以下人群的有效性,到目前为止,它似乎对某些人有益。
美国免疫实践咨询委员会建议,未提前接种疫苗的 26 岁以下人群仍应接种疫苗。27 至 45 岁的成年人应与医生讨论疫苗,因为某些人群比其他人群更有可能受益。了解更多信息。
为什么HPV疫苗接种率低于预期?
兰德说,尽管有令人信服的证据表明HPV疫苗是安全有效的,但美国的疫苗犹豫是一个问题。
根据兰德的说法,近年来导致疫苗接种率下降的因素:
- COVID 大流行导致前往医生办公室接受常规服务(包括儿科免疫接种)的次数减少。
- 关于 COVID 疫苗的错误信息流向了其他疫苗。
- 有些人对医疗服务提供者和疾病控制与预防中心缺乏信任。
尽管研究HPV相关癌症的发病率和结果需要滞后时间,但研究人员可以将疫苗前时代的数据与最近几年的数据进行比较。兰德说,当他们这样做时,接种疫苗的年轻女性的HPV感染率急剧下降,科学家们也看到与HPV相关的癌前病变也有所减少。
如何增加HPV疫苗接种
为了从医疗服务提供者的角度更好地了解障碍,兰德和她的研究小组采访了儿科和家庭医学实践的20人,并研究了分布在罗切斯特和纽约中部和西部16个县的150项调查。
例如,他们学到了:
- 在初级保健办公室有一个明确定义的疫苗拥护者是很重要的。
- 通过电子病历进行疫苗接种提醒会有所帮助。
- 最有效的方法是让主治医生签发HPV疫苗的长期医嘱,就像他们对流感疫苗所做的那样,这样当孩子来学校接种另一种必需的疫苗时,护士就可以注射。
- 人员短缺和太忙可能会成为实施新事物的障碍。
兰德说,2024年12月,她的团队将开始测试旨在提高疫苗接种率的干预措施。这些措施包括使用常规医嘱和培训模块来帮助提供者与患者就HPV疫苗进行沟通,并回答患者和家属的问题。
“还有工作要做,但总的来说,初级保健医生、护士和工作人员有动力提高疫苗接种率,”兰德说。
更多信息:Jefferson DeKloe 等人,HPV 疫苗接种对 HPV 相关癌症发展的影响:对美国队列的回顾性分析,临床肿瘤学杂志 (2024)。DOI: 10.1200/JCO.2024.42.16_suppl.10507
Hits: 66
