Contents
- 1 第11章:肺炎球菌
- 1.1 疾病描述
- 1.2 背景
- 1.3 抗生素耐药性趋势
- 1.4 监测的重要性
- 1.5 疾病减少目标
- 1.6 病例定义
- 1.7 实验室测试
- 1.8 报告和病例通知
- 1.9 接种疫苗
- 1.10 加强监视
- 1.11 病例调查
- 1.12 参考
- 1.12.1 1.努瓦蒂JP,惠特尼CG。预防婴幼儿肺炎球菌疾病——使用13价肺炎球菌结合疫苗和23价肺炎球菌多糖疫苗:免疫实践咨询委员会的建议(ACIP)。MMWR代表2010;59(RR-11):1–18。
- 1.12.2 2.Thigpen MC,Whitney CG,Messonnier NE,Zell ER,Lynfield R,Hadler JL等,《1998-2007年美国细菌性脑膜炎》。英国医学杂志2011;364(21):2016–25.doi: 10.1056/NEJMoa1005384
- 1.12.3 3.疾病控制中心。主动细菌核心监测,未公布的数据。2016.
- 1.12.4 4.Robinson KA,Baughman W,Rothrock G,等.侵袭性肺炎链球菌1995-1998年美国的感染:结合疫苗时代的预防机会。睡衣裤2001;285(13):1729–35.doi: 10.1001/jama
- 1.12.5 5.疾病控制中心。预防肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP)。MMWR代表1997;46(RR-8):1–24。
- 1.12.6 6.Dowell SF,Marcy SM,Phillips WR,Gerber MA,Schwartz B .中耳炎——合理使用抗菌药物的原则。小儿科 1998;101:165–71.
- 1.12.7 7.在社区范围内接种七价肺炎球菌结合物可显著改变急性中耳炎的微生物学。儿科传染病杂志2004;23(9):829–33.doi: 10.1097/01.inf
- 1.12.8 8.小凯西,是我。1995-2003年引起急性中耳炎的频率和病原体的变化。儿科传染病杂志2004;23(9):824–8.doi: 10.1097
- 1.12.9 9.美国肺炎球菌疾病的卫生保健利用和费用。疫苗2011;29(18):3398–412.doi: 10.1016/j .疫苗2011.02.088
- 1.12.10 10.博加特D,德格鲁特R,赫尔曼斯PW。肺炎链球菌定植:肺炎球菌疾病的关键。柳叶刀传染病2004;4(3):144–54.doi:10.1016/s 1473-3099(04)00938-7
- 1.12.11 11.疾病控制中心。预防婴幼儿肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP). MMWR代表2000;49(编号RR-9):1–35。
- 1.12.12 12.结合疫苗时代侵袭性肺炎球菌疾病的持续减少。感染疾病2010;201(1):32–41.doi: 10.1086/648593
- 1.12.13 13.儿童肺炎球菌结合疫苗时代老年人侵袭性肺炎球菌疾病的流行病学变化。睡衣裤。2005;294(16):2043–51.doi: 10.1001/jama
- 1.12.14 14.Moore MR,Pilishvili T,Bennett N,等:《1998-2004年成人侵袭性肺炎球菌疾病的趋势:结合疫苗开发的意义》。出席:新出现传染病国际会议;2006;3月19日至22日,佐治亚州亚特兰大。
- 1.12.15 15.Whitney CG,Farley MM,Hadler J,等。引入蛋白质-多糖结合疫苗后侵袭性肺炎球菌疾病减少。英国医学杂志2003;348(18):1737–46.doi: 10.1056/NEJMoa022823
- 1.12.16 16.Moore MR,Link-Gelles R,Schaffner W,等.在美国儿童中使用13价肺炎球菌结合疫苗对儿童和成人侵袭性肺炎球菌疾病的影响:基于人群的多点监测分析柳叶刀传染病2015;15(3):301–9.doi:10.1016/s473-3099(14)71081-3
- 1.12.17 17.疾病控制中心。儿童常规接种7价肺炎球菌结合疫苗对侵袭性肺炎球菌疾病发病率的直接和间接影响——美国,1998-2003年. Morb莫尔布凡人周代表 2005;54(36):893–7.
- 1.12.18 18.Kim L,Gierke R,Lewis M,等。13价肺炎球菌结合疫苗对成人侵袭性肺炎球菌肺炎的间接影响。出席:2013年IDWeek2013年10月4日,加利福尼亚州旧金山。
- 1.12.19 19.Whitney CG,Farley MM,Hadler J,等.多重耐药的患病率增加肺炎链球菌在美国。英国医学杂志2000;343(26):1917–24.doi:10.1056/nejm 2000122843526
- 1.12.20 20.Pletz MW,McGee L,Jorgensen J,等.耐左氧氟沙星侵袭性肺炎链球菌在美国:克隆传播的证据和结合肺炎球菌疫苗的影响。抗菌剂化学试剂2004;48(9):3491–7.doi: 10.1128/AAC
- 1.12.21 21.Butler JC,Hofmann J,Cetron MS,Elliott JA,Facklam RR,Breiman RF。抗药性的持续出现肺炎链球菌美国:疾病控制和预防中心肺炎球菌哨点监测系统的更新。感染疾病1996;174(5):986–93.doi: 10.1093/infdis/174.5.986
- 1.12.22 22.布雷曼RF,巴特勒JC,特诺夫FC,埃利奥特JA,法克拉姆RR。美国出现耐药性肺炎球菌感染。睡衣裤1994;271(23):1831–5.doi:10.1001/JAMA . 20001 . 36363666667
- 1.12.23 23.Kyaw MH,Lynfield R,Schaffner W,Craig AS,Hadler J,Reingold A,等.肺炎球菌结合疫苗对耐药性的影响肺炎链球菌. 英国医学杂志2006;354(14):1455–63.doi: 10.1056/NEJMoa051642
- 1.12.24 24.Kaplan SL,Mason EO,Jr .,Wald ER,等:美国8家儿童医院引入7价肺炎球菌结合疫苗后,儿童侵袭性肺炎球菌感染减少。小儿科2004;第113页(第3卷第1页):443–9页。doi: 10.1542
- 1.12.25 25.Stephens DS,Zughaier SM,Whitney CG,等.大环内酯类抗生素耐药性的发生率肺炎链球菌引入肺炎球菌结合疫苗后:基于人群的评估。柳叶刀2005;365(9462):855–63.doi:10.1016/s 0140-6736(05)71043-6
- 1.12.26 26.引入肺炎球菌结合疫苗后,田纳西州对抗生素不敏感的侵袭性肺炎球菌疾病的高发病率降低。临床感染疾病2004;39(5):641–8.doi: 10.1111/bij.12587
- 1.12.27 27.Hampton LM,Farley MM,Schaffner W,等.抗生素不敏感的预防肺炎链球菌结合疫苗。感染疾病2011;205(3):401–11.doi: 10.1093/infdis/jir755
- 1.12.28 28.用13价肺炎球菌结合疫苗预防对抗生素不敏感的侵袭性肺炎球菌疾病。临床感染疾病 2016; 62(9):1119-25.
- 1.12.29 29.临床和实验室标准协会。抗菌敏感性测试的性能标准;第18号信息补充。CLSI文件M100-S18。宾夕法尼亚州韦恩:临床和实验室标准研究所;2009.
- 1.12.30 30.Bradley JS,Byington CL,Shah SS,等. 3个月以上婴儿和儿童社区获得性肺炎的管理:儿科传染病学会和美国传染病学会的临床实践指南。临床感染疾病2011;53(7):e25–76。doi: 10.1093/cid/cir531
- 1.12.31 31.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会分泌性中耳炎小组委员会。分泌性中耳炎。小儿科2004;113(5):1412–29.doi: 10.1542/peds
- 1.12.32 32.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会:急性中耳炎管理小组委员会。急性中耳炎的诊断和治疗。小儿科2004;113(5):1451–65.doi: 10.1542/peds
- 1.12.33 33.曼德尔·拉、巴特利特·JG、道威尔·SF等:免疫功能正常成人社区获得性肺炎管理实践指南的更新。临床感染疾病2003;37(11):1405–33.doi: 10.1086/380488
- 1.12.34 34.儿科上呼吸道感染合理使用抗菌药物的原则。小儿科 1998;101(1):163–5.
- 1.12.35 35.无并发症急性支气管炎合理使用抗生素的原则:背景。安实习医生2001;134(6):521–9.doi:10.7326/0003-4819-134-6-200103200-00021
- 1.12.36 36.治疗成人急性呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):479–86.doi:10.7326/0003-4819-134-6-2001 03 200-00015
- 1.12.37 37.治疗成人非特异性上呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):490–4.doi:10.7326/0003-4819-134-6-2001 03 200-00013
- 1.12.38 38.Pai R,Gertz RE,Beall B .用于确定荚膜血清型的顺序多重PCR方法肺炎链球菌隔离。临床微生物学杂志2006;44(1):124–31.2006年1月44日至131日
- 1.12.39 39.Pai R,Limor J,Beall B .使用焦磷酸测序区分肺炎链球菌血清型6A和6B。临床微生物学杂志2005;43(9):4820–2.2005年9月43日
- 1.12.40 40.美国卫生与公众服务部疾病预防与健康促进办公室。健康人2020—改善美国人的健康。DC华盛顿州:美国卫生与公众服务部[引用于2017年8月16日]。
- 1.12.41 41.希克斯拉,钱YW,泰勒TH,小,哈伯M,克鲁格曼KP。门诊抗生素处方和不敏感肺炎链球菌在美国,1996-2003年。临床感染疾病2011;53(7):631–9.doi: 10.1093
- 1.12.42 42.CSTE。全国抗药性监测肺炎链球菌(DRSP)侵入性疾病。CSTE立场声明1994-NSC-10。佐治亚州亚特兰大市:CSTE;1994.
- 1.12.43 43.CSTE。五岁以下儿童侵袭性肺炎球菌疾病的监测[3页]。CSTE立场声明00-ID-6。佐治亚州亚特兰大市:CSTE;2000.
- 1.12.44 44.CSTE。加强地方、州和地区对5岁以下儿童侵袭性肺炎球菌疾病的监测[2页]。CSTE立场声明06-ID-14。佐治亚州亚特兰大市:CSTE;2006.
- 1.12.45 45.CSTE。加强对侵袭性肺炎球菌疾病的州级监测。CSTE立场声明09-ID-06。佐治亚州亚特兰大市:CSTE;2009.
- 1.12.46 46.疾病控制中心。侵袭性肺炎球菌疾病(IPD)(肺炎链球菌)2017病例定义。佐治亚州亚特兰大[引用于2017年8月16日]。
- 1.12.47 47.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2):164–70.doi: 10.1001
- 1.12.48 48.CSTE。州报告条件网站。佐治亚州亚特兰大[引用于2017年8月16日]。
- 1.12.49 49.Jajosky R,Rey A,Park M,Aranas A,Macdonald S,Ferland L .来自州和地区流行病学家委员会2008年对美国各州报告和全国通报情况的评估结果以及未来的考虑。公共卫生管理实践2011:17(3);255–64.doi:10.1097/phh . 0b 013 e 318200 f8da
- 1.12.50 50.CSTE。侵袭性肺炎球菌标准化病例定义的修订(肺炎链球菌)疾病或IPD[7页]。CSTE立场声明16-ID-08。佐治亚州亚特兰大市:CSTE;2016.
- 1.12.51 51.诺格尔B,岩本M,奇利尔T,等。追踪耐药生物:改善基于州的监测计划研讨会[会议摘要]。急诊传染病2006;12(3).doi:10.3201/开斋节36301.36636363661
- 1.12.52 52.范贝内登CA,Lexau C,Baughman W,等。聚合抗菌谱和耐药性监测肺炎链球菌. 急诊传染病2003;9(9):1089–95.doi:10.3201/开斋节
- 1.12.53 53.施拉格SJ,泽尔尔,舒查特A,惠特尼CG。哨点监测:追踪社区抗生素耐药性的可靠方法?急诊传染病2002;8(5):496–502.doi:10.3201/Eid 05.01026800001
- 1.12.54 54.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33:8225.
- 1.12.55 55.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
- 1.12.56 56.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
- 1.12.57 57.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS,集团CSS。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
- 1.12.58 58.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
- 1.12.59 59.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。佐治亚州亚特兰大市:CSTE;2012.
- 1.12.60 60.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.土井:10.1738386366636
- 2 第11章:肺炎球菌
- 2.1 疾病描述
- 2.2 背景
- 2.3 抗生素耐药性趋势
- 2.4 监测的重要性
- 2.5 疾病减少目标
- 2.6 病例定义
- 2.7 实验室测试
- 2.8 报告和病例通知
- 2.9 接种疫苗
- 2.10 加强监视
- 2.11 病例调查
- 2.12 参考
- 2.12.1 1.努瓦蒂JP,惠特尼CG。预防婴幼儿肺炎球菌疾病——使用13价肺炎球菌结合疫苗和23价肺炎球菌多糖疫苗:免疫实践咨询委员会的建议(ACIP)。MMWR代表2010;59(RR-11):1–18。
- 2.12.2 2.Thigpen MC,Whitney CG,Messonnier NE,Zell ER,Lynfield R,Hadler JL等,《1998-2007年美国细菌性脑膜炎》。英国医学杂志2011;364(21):2016–25.doi: 10.1056/NEJMoa1005384
- 2.12.3 3.疾病控制中心。主动细菌核心监测,未公布的数据。2016.
- 2.12.4 4.Robinson KA,Baughman W,Rothrock G,等.侵袭性肺炎链球菌1995-1998年美国的感染:结合疫苗时代的预防机会。睡衣裤2001;285(13):1729–35.doi: 10.1001/jama
- 2.12.5 5.疾病控制中心。预防肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP)。MMWR代表1997;46(RR-8):1–24。
- 2.12.6 6.Dowell SF,Marcy SM,Phillips WR,Gerber MA,Schwartz B .中耳炎——合理使用抗菌药物的原则。小儿科 1998;101:165–71.
- 2.12.7 7.在社区范围内接种七价肺炎球菌结合物可显著改变急性中耳炎的微生物学。儿科传染病杂志2004;23(9):829–33.doi: 10.1097/01.inf
- 2.12.8 8.小凯西,是我。1995-2003年引起急性中耳炎的频率和病原体的变化。儿科传染病杂志2004;23(9):824–8.doi: 10.1097
- 2.12.9 9.美国肺炎球菌疾病的卫生保健利用和费用。疫苗2011;29(18):3398–412.doi: 10.1016/j .疫苗2011.02.088
- 2.12.10 10.博加特D,德格鲁特R,赫尔曼斯PW。肺炎链球菌定植:肺炎球菌疾病的关键。柳叶刀传染病2004;4(3):144–54.doi:10.1016/s 1473-3099(04)00938-7
- 2.12.11 11.疾病控制中心。预防婴幼儿肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP). MMWR代表2000;49(编号RR-9):1–35。
- 2.12.12 12.结合疫苗时代侵袭性肺炎球菌疾病的持续减少。感染疾病2010;201(1):32–41.doi: 10.1086/648593
- 2.12.13 13.儿童肺炎球菌结合疫苗时代老年人侵袭性肺炎球菌疾病的流行病学变化。睡衣裤。2005;294(16):2043–51.doi: 10.1001/jama
- 2.12.14 14.Moore MR,Pilishvili T,Bennett N,等:《1998-2004年成人侵袭性肺炎球菌疾病的趋势:结合疫苗开发的意义》。出席:新出现传染病国际会议;2006;3月19日至22日,佐治亚州亚特兰大。
- 2.12.15 15.Whitney CG,Farley MM,Hadler J,等。引入蛋白质-多糖结合疫苗后侵袭性肺炎球菌疾病减少。英国医学杂志2003;348(18):1737–46.doi: 10.1056/NEJMoa022823
- 2.12.16 16.Moore MR,Link-Gelles R,Schaffner W,等.在美国儿童中使用13价肺炎球菌结合疫苗对儿童和成人侵袭性肺炎球菌疾病的影响:基于人群的多点监测分析柳叶刀传染病2015;15(3):301–9.doi:10.1016/s473-3099(14)71081-3
- 2.12.17 17.疾病控制中心。儿童常规接种7价肺炎球菌结合疫苗对侵袭性肺炎球菌疾病发病率的直接和间接影响——美国,1998-2003年. Morb莫尔布凡人周代表 2005;54(36):893–7.
- 2.12.18 18.Kim L,Gierke R,Lewis M,等。13价肺炎球菌结合疫苗对成人侵袭性肺炎球菌肺炎的间接影响。出席:2013年IDWeek2013年10月4日,加利福尼亚州旧金山。
- 2.12.19 19.Whitney CG,Farley MM,Hadler J,等.多重耐药的患病率增加肺炎链球菌在美国。英国医学杂志2000;343(26):1917–24.doi:10.1056/nejm 2000122843526
- 2.12.20 20.Pletz MW,McGee L,Jorgensen J,等.耐左氧氟沙星侵袭性肺炎链球菌在美国:克隆传播的证据和结合肺炎球菌疫苗的影响。抗菌剂化学试剂2004;48(9):3491–7.doi: 10.1128/AAC
- 2.12.21 21.Butler JC,Hofmann J,Cetron MS,Elliott JA,Facklam RR,Breiman RF。抗药性的持续出现肺炎链球菌美国:疾病控制和预防中心肺炎球菌哨点监测系统的更新。感染疾病1996;174(5):986–93.doi: 10.1093/infdis/174.5.986
- 2.12.22 22.布雷曼RF,巴特勒JC,特诺夫FC,埃利奥特JA,法克拉姆RR。美国出现耐药性肺炎球菌感染。睡衣裤1994;271(23):1831–5.doi:10.1001/JAMA . 20001 . 36363666667
- 2.12.23 23.Kyaw MH,Lynfield R,Schaffner W,Craig AS,Hadler J,Reingold A,等.肺炎球菌结合疫苗对耐药性的影响肺炎链球菌. 英国医学杂志2006;354(14):1455–63.doi: 10.1056/NEJMoa051642
- 2.12.24 24.Kaplan SL,Mason EO,Jr .,Wald ER,等:美国8家儿童医院引入7价肺炎球菌结合疫苗后,儿童侵袭性肺炎球菌感染减少。小儿科2004;第113页(第3卷第1页):443–9页。doi: 10.1542
- 2.12.25 25.Stephens DS,Zughaier SM,Whitney CG,等.大环内酯类抗生素耐药性的发生率肺炎链球菌引入肺炎球菌结合疫苗后:基于人群的评估。柳叶刀2005;365(9462):855–63.doi:10.1016/s 0140-6736(05)71043-6
- 2.12.26 26.引入肺炎球菌结合疫苗后,田纳西州对抗生素不敏感的侵袭性肺炎球菌疾病的高发病率降低。临床感染疾病2004;39(5):641–8.doi: 10.1111/bij.12587
- 2.12.27 27.Hampton LM,Farley MM,Schaffner W,等.抗生素不敏感的预防肺炎链球菌结合疫苗。感染疾病2011;205(3):401–11.doi: 10.1093/infdis/jir755
- 2.12.28 28.用13价肺炎球菌结合疫苗预防对抗生素不敏感的侵袭性肺炎球菌疾病。临床感染疾病 2016; 62(9):1119-25.
- 2.12.29 29.临床和实验室标准协会。抗菌敏感性测试的性能标准;第18号信息补充。CLSI文件M100-S18。宾夕法尼亚州韦恩:临床和实验室标准研究所;2009.
- 2.12.30 30.Bradley JS,Byington CL,Shah SS,等. 3个月以上婴儿和儿童社区获得性肺炎的管理:儿科传染病学会和美国传染病学会的临床实践指南。临床感染疾病2011;53(7):e25–76。doi: 10.1093/cid/cir531
- 2.12.31 31.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会分泌性中耳炎小组委员会。分泌性中耳炎。小儿科2004;113(5):1412–29.doi: 10.1542/peds
- 2.12.32 32.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会:急性中耳炎管理小组委员会。急性中耳炎的诊断和治疗。小儿科2004;113(5):1451–65.doi: 10.1542/peds
- 2.12.33 33.曼德尔·拉、巴特利特·JG、道威尔·SF等:免疫功能正常成人社区获得性肺炎管理实践指南的更新。临床感染疾病2003;37(11):1405–33.doi: 10.1086/380488
- 2.12.34 34.儿科上呼吸道感染合理使用抗菌药物的原则。小儿科 1998;101(1):163–5.
- 2.12.35 35.无并发症急性支气管炎合理使用抗生素的原则:背景。安实习医生2001;134(6):521–9.doi:10.7326/0003-4819-134-6-200103200-00021
- 2.12.36 36.治疗成人急性呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):479–86.doi:10.7326/0003-4819-134-6-2001 03 200-00015
- 2.12.37 37.治疗成人非特异性上呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):490–4.doi:10.7326/0003-4819-134-6-2001 03 200-00013
- 2.12.38 38.Pai R,Gertz RE,Beall B .用于确定荚膜血清型的顺序多重PCR方法肺炎链球菌隔离。临床微生物学杂志2006;44(1):124–31.2006年1月44日至131日
- 2.12.39 39.Pai R,Limor J,Beall B .使用焦磷酸测序区分肺炎链球菌血清型6A和6B。临床微生物学杂志2005;43(9):4820–2.2005年9月43日
- 2.12.40 40.美国卫生与公众服务部疾病预防与健康促进办公室。健康人2020—改善美国人的健康。DC华盛顿州:美国卫生与公众服务部[引用于2017年8月16日]。
- 2.12.41 41.希克斯拉,钱YW,泰勒TH,小,哈伯M,克鲁格曼KP。门诊抗生素处方和不敏感肺炎链球菌在美国,1996-2003年。临床感染疾病2011;53(7):631–9.doi: 10.1093
- 2.12.42 42.CSTE。全国抗药性监测肺炎链球菌(DRSP)侵入性疾病。CSTE立场声明1994-NSC-10。佐治亚州亚特兰大市:CSTE;1994.
- 2.12.43 43.CSTE。五岁以下儿童侵袭性肺炎球菌疾病的监测[3页]。CSTE立场声明00-ID-6。佐治亚州亚特兰大市:CSTE;2000.
- 2.12.44 44.CSTE。加强地方、州和地区对5岁以下儿童侵袭性肺炎球菌疾病的监测[2页]。CSTE立场声明06-ID-14。佐治亚州亚特兰大市:CSTE;2006.
- 2.12.45 45.CSTE。加强对侵袭性肺炎球菌疾病的州级监测。CSTE立场声明09-ID-06。佐治亚州亚特兰大市:CSTE;2009.
- 2.12.46 46.疾病控制中心。侵袭性肺炎球菌疾病(IPD)(肺炎链球菌)2017病例定义。佐治亚州亚特兰大[引用于2017年8月16日]。
- 2.12.47 47.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2):164–70.doi: 10.1001
- 2.12.48 48.CSTE。州报告条件网站。佐治亚州亚特兰大[引用于2017年8月16日]。
- 2.12.49 49.Jajosky R,Rey A,Park M,Aranas A,Macdonald S,Ferland L .来自州和地区流行病学家委员会2008年对美国各州报告和全国通报情况的评估结果以及未来的考虑。公共卫生管理实践2011:17(3);255–64.doi:10.1097/phh . 0b 013 e 318200 f8da
- 2.12.50 50.CSTE。侵袭性肺炎球菌标准化病例定义的修订(肺炎链球菌)疾病或IPD[7页]。CSTE立场声明16-ID-08。佐治亚州亚特兰大市:CSTE;2016.
- 2.12.51 51.诺格尔B,岩本M,奇利尔T,等。追踪耐药生物:改善基于州的监测计划研讨会[会议摘要]。急诊传染病2006;12(3).doi:10.3201/开斋节36301.36636363661
- 2.12.52 52.范贝内登CA,Lexau C,Baughman W,等。聚合抗菌谱和耐药性监测肺炎链球菌. 急诊传染病2003;9(9):1089–95.doi:10.3201/开斋节
- 2.12.53 53.施拉格SJ,泽尔尔,舒查特A,惠特尼CG。哨点监测:追踪社区抗生素耐药性的可靠方法?急诊传染病2002;8(5):496–502.doi:10.3201/Eid 05.01026800001
- 2.12.54 54.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33:8225.
- 2.12.55 55.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
- 2.12.56 56.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
- 2.12.57 57.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS,集团CSS。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
- 2.12.58 58.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
- 2.12.59 59.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。佐治亚州亚特兰大市:CSTE;2012.
- 2.12.60 60.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.土井:10.1738386366636
第11章:肺炎球菌
疾病描述
背景
监测的重要性
疾病减少目标
病例定义
实验室测试
报告
接种疫苗
加强监视
病例调查
疫苗可预防疾病监测手册
作者:瑞安·吉尔克,公共卫生硕士;莱斯利·麦基博士;伯纳德·比尔博士;塔玛拉·皮里什维利,MPH
疾病描述
肺炎链球菌(肺炎球菌)是一种革兰氏阳性菌,已知血清型超过90种。肺炎球菌通过空气中的飞沫传播,是严重疾病的主要原因,包括全世界儿童和成人的菌血症、脑膜炎和肺炎[1,2]。尽管所有血清型均可导致严重疾病,但相对有限数量的血清型导致大多数侵袭性肺炎球菌疾病(IPD)。
自1994年以来,疾病控制和预防中心(CDC)的主动细菌核心监测(ABCs)一直在美国选定的地区追踪IPD。美国癌症学会的数据表明,年龄< 2岁和≥65岁的人患侵袭性疾病的比率最高(表1) [2,3]。大约10%的侵袭性肺炎球菌疾病患者死于其疾病,但老年人和患有某些基础疾病的患者的病死率更高[3,4]。
表1.美国肺炎球菌感染的发病率[3]
| 美国肺炎球菌感染的发病率 | ||
| 年龄(岁) | 疾病发病率/100,000(病例数) | 死亡率死亡人数/100,000(死亡人数) |
| <1 | 17.7 (702) | 0.20 (8) |
| 1 | 12.6 (500) | 0.20 (8) |
| 2−4 | 5.07 (606) | 0.13 (16) |
| 5−17 | 1.23. (659) | 0.00 (0) |
| 18−34 | 2.33 (1,757) | 0.08 (60) |
| 35−49 | 6.48 (3,982) | 0.46 (284) |
| 50−64 | 14.8 (9,326) | 1.47 (932) |
| 65−74 | 18.0 (4,952) | 2.17 (597) |
| 75−84 | 29.0 (4,042) | 4.53 (631) |
| ≥85 | 45.4 (2,856) | 11.4 (718) |
| 总数 | 9.14 (29,382) | 1.01 (3,254) |
在美国,每年肺炎球菌疾病导致大量侵袭性和非侵袭性疾病,包括脑膜炎、菌血症、肺炎和急性中耳炎(AOM)[3–8]。最近的一项分析估计,肺炎球菌疾病每年导致400万例疾病发作、445,000例住院治疗和22,000例死亡[9]。肺炎球菌疾病之前是鼻咽的无症状定植,这在儿童中尤其常见[10]。AOM是儿童肺炎球菌感染最常见的临床表现,也是该群体中最常见的导致抗生素处方的门诊诊断[11]。
背景
侵袭性肺炎球菌疾病的趋势
在2000年引入PCV7后,据报道IPD 5岁以下儿童发病率急剧下降。在引入PCV7之前,该年龄段儿童中PC7型IPD的发病率约为每100,000人中80例。在引入PCV7后,由这7种血清型引起的疾病的发病率显著下降,到2007年低于每100,000例1例(图1)[12]。
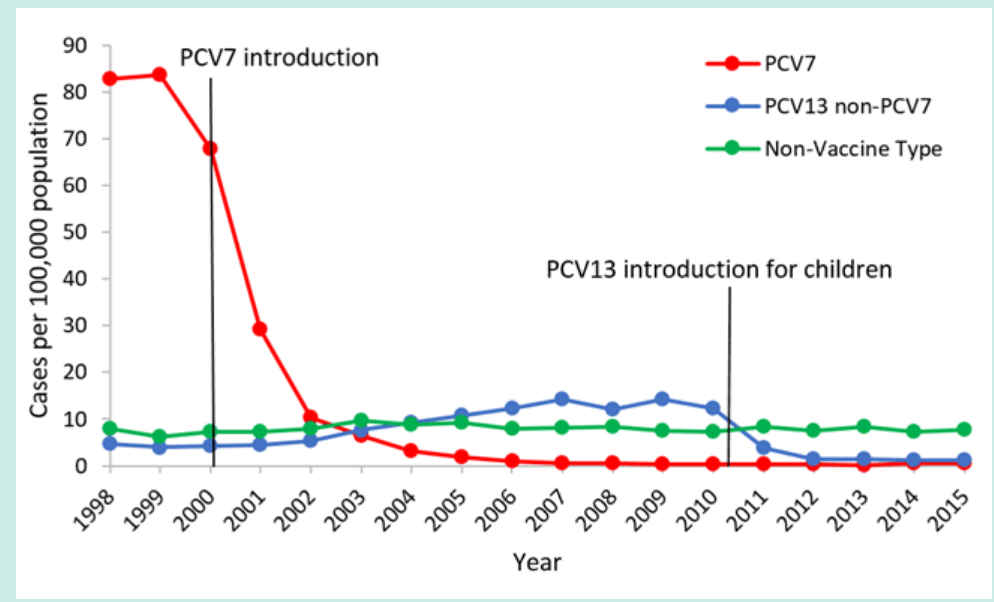
图1.1998-2015年< 5岁儿童中侵袭性肺炎球菌疾病的发病率[3]
通过减少疫苗血清型肺炎球菌的传播(群体保护),在5岁以下儿童中使用PCV7也降低了较大儿童和成人中的IPD负担。在1998-1999年,65岁或以上的成年人中PCV7型IPD的发病率约为每10万人中40例。在引入PCV7后,到2007年,这7种血清型导致的发病率下降了45%(图2)[12–16]。
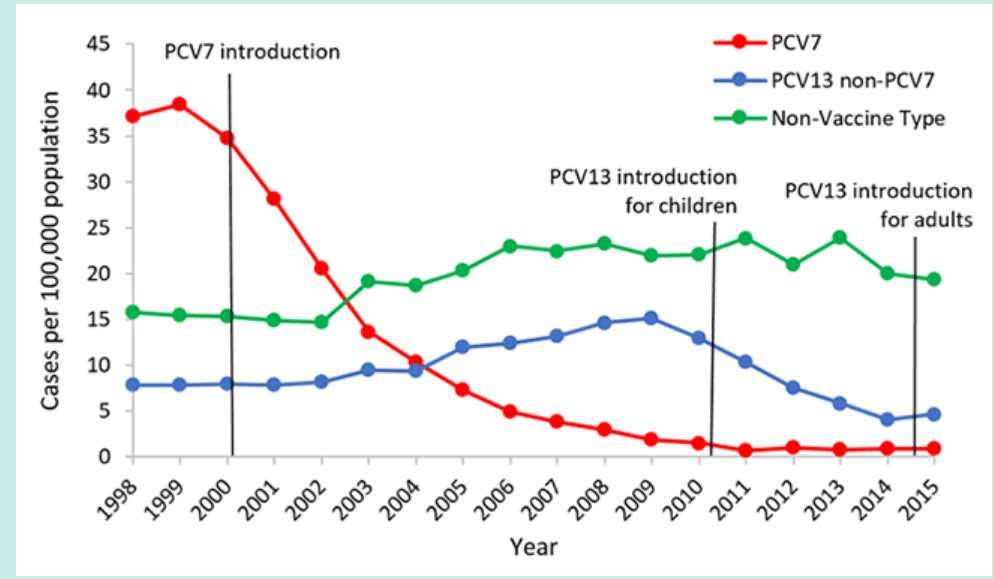
图2.1998-2015年美国65岁以上成人中侵袭性肺炎球菌疾病的发病率[3]
同时,在儿童和成人人群中观察到由不包括在PCV7中的血清型引起的疾病(即替代疾病)的增加,尽管这些增加与疾病的总体减少相比在数量上很小[12,17]。在2010年引入PCV13后,由疫苗覆盖的六种额外血清型引起的侵袭性疾病病例出现了与PCV7后观察到的情况类似的下降[16,18]。在2007-08年(PCV13之前), 5岁以下儿童中PCV13型IPD的发病率约为14/100,000。在2014-15年(后PCV13),PCV13型疾病的发病率下降了87%(图1)[3]。在儿童中引入PCV13后,通过群体保护,老年人的IPD也有所下降,在2007-08年,65岁及以上成人中PCV13型IPD的发病率约为17例/100,000。在2014-15年,PCV13型疾病的发病率下降了70%(图2)。截至2014-2015年,自引入PCV13以来,在任何年龄组均未观察到非PCV13型IPD的显著增加[3]。2014年末,PCV13被批准用于65岁或以上的成年人的日常使用。随着该年龄组疫苗接种使用率的增加,继续监测IPD的趋势将是重要的。
抗生素耐药性趋势
在1990年之前,肺炎链球菌几乎一致对青霉素敏感,这使得大多数医生可以单独用青霉素治疗严重感染的病人。然而,在20世纪90年代,对青霉素和多种抗微生物剂的耐药性在美国迅速蔓延,侵袭性肺炎球菌对3种或更多种药物的耐药性呈上升趋势[19–22]。
在2000年将PCV7引入常规儿童免疫计划后,由于疫苗血清型导致的耐药性感染减少,在幼儿和老年人中抗生素耐药性侵袭性疾病的发生率显著下降[15,23-27]。在1998-1999年和2008年之间,5岁以下儿童青霉素不敏感IPD发生率下降了64 %, 65岁以上成人下降了45%[27]。在同一时期,还发现了由不包括在PCV7中的血清型引起的青霉素不敏感疾病的增加,尽管这种影响的程度仍然很小[23]。在引入PCV7前后,耐药的发生率因地理区域而异,在美国东南部发生率更高[19,23]。在2007年至2008年期间,PCV13特有的血清型(即包含在PCV13中但不包含在PCV7中的血清型)导致了78%至97%的青霉素不敏感IPD,具体取决于年龄[27]。2010年PCV13的引入进一步降低了抗生素不敏感IPD的发生率。从2009年到2013年,由PCV13血清型而非PCV7血清型引起的抗生素不敏感IPD在5岁以下儿童中减少了97%,在成人中减少了64%>65岁[28]。
2008年,临床和实验室标准研究所(CLSI)建立了新的、更高的最低抑制浓度(MIC)断点,用于定义在治疗脑膜炎以外的肺炎球菌疾病时,肺炎球菌对胃肠外注射青霉素的敏感性[29]。无论使用旧的还是新的注射用青霉素断点,由PCV13血清型引起的青霉素不敏感IPD在所有年龄组都显著下降[27,28]。
抗药性的出现肺炎链球菌(DRSP)使得肺炎球菌疾病的治疗更加困难。由于缺乏快速、敏感和特异的诊断测试,对肺炎和较轻疾病如中耳炎的治疗仍然是经验性的。此外,由于DRSP的日益流行,专家组为治疗肺炎球菌引起的常见感染,如中耳炎和肺炎,提供了国家指导[30–33]。很少有社区存在耐药性,即使在这些社区,也可能发生耐药性感染。出于这些原因,临床医生和公共卫生官员应该遵循国家指南,而不是试图根据当地的耐药性数据制定当地的治疗建议。由于目前诊断测试的局限性,临床医生经常开出没有适应症或不必要的宽泛的经验性抗菌疗法。抗菌药物的不当使用导致了DRSP的发展。已制定原则鼓励成人和儿童上呼吸道感染患者适当使用抗菌药物[6,34–37]。
监测的重要性
侵袭性肺炎球菌疾病的监测有四个主要目标:
国家和地方趋势的特点,
检测DRSP流行的地理和时间变化,
监测疫苗对疾病的影响,以及
为未来疫苗开发提供信息。
随着最近PCV13的引入,对5岁以下儿童中IPD病的监测对于识别可能未接受疫苗接种的人群和监测由非疫苗血清型引起的疾病(即替代疾病)的发病率尤其重要。对≥5岁人群中IPD病的监测有助于监测PPSV疫苗接种的影响、PCV13的间接影响和替代疾病。根据2014年关于年龄≥65岁的成人使用PCV13的建议,除了通过儿童使用PCV13观察到的益处(羊群效应)之外,监测该年龄组的疾病趋势对于评估成人使用PCV13是否导致疾病负担进一步降低非常重要[16]。
肺炎球菌分离株的血清分型可以提高对疫苗效果的理解。然而,血清分型是昂贵的,并且需要专门的试剂和广泛的技术培训;因此,血清分型能力不是广泛可用的。对于一些州公共卫生和学术研究中心来说,使用聚合酶链反应(PCR)来鉴定对单个荚膜血清型特异的肺炎球菌荚膜基因可能是可行的[38,39]。CDC的抗生素耐药性实验室网络(ARLN)和疫苗可预防疾病(VPD)项目可以为州卫生部门提供血清分型帮助。有关血清分型请求的更多信息,请联系ARLN@cdc.gov.
肺炎球菌监测能够识别新的或罕见的耐药模式。监测信息可用于国家层面的研究和政策制定,也可用于州或地方层面,以提高临床医生和公众对DRSP的认识。监测数据也可能有助于追踪旨在减少不必要的抗菌药物使用的干预措施的影响。
疾病减少目标
健康人2020包括降低儿童和成人IPD的目标[40]。5岁以下儿童和65岁以上成人的目标减少率分别为每10万人12例和31例IPD病例。此外,“健康人2020”包括将5岁以下儿童的耐抗生素肺炎球菌感染降至每100,000例12例IPD和65岁以上成人的每100,000例31例IPD的目标[40]。2011年实现了两个2020年健康人群儿童目标和IPD老年人目标,2013年实现了老年人耐药IPD目标[28]。
持续监测对于评估PCV13对侵袭性肺炎球菌疾病、抗生素耐药性肺炎球菌感染的影响以及监测由PCV13以外的肺炎球菌血清型引起的疾病(即替代疾病)非常重要。
减少疾病的目标还侧重于通过预防和控制措施最大限度地减少DRSP感染的并发症。抗生素处方实践的地理差异已有描述[41]。在抗生素处方较多的地方,对抗生素不敏感的IPD的比例也很高,这表明当地的处方做法可能导致当地的耐药模式。
1995年,疾病控制和预防中心发起了一场全国运动,通过推广适当的抗生素使用来减少抗生素耐药性,这一项目后来被命名为变聪明:知道抗生素何时起作用。该计划继续与各种学术和政府利益相关者合作,包括州和地方卫生部门、学术机构、大型医疗保健系统和医疗保健专业组织,以解决其社区中抗生素的适当使用问题。
病例定义
DRSP和IPD的病例定义最初分别于1994年和2000年由州和地区流行病学家委员会(CSTE)批准[42,43]。所有年龄段的侵袭性DRSP在全国范围内都是需要通报的,5岁以下儿童的所有IPD也是如此。2种不同的病例定义有不同的报告代码。为了避免重复通报单个病例的可能性,2006年修改了CSTE病例定义,以澄清一个病例只应在一个编码下报告一次[44]。2009年,CSTE病例定义进行了修改,使得所有IPD病例都是全国范围内必须报告的,无论耐药性或病例患者的年龄如何。在2017年之前,IPD的“确诊”和“疑似”病例的病例定义是明确定义的,根据CSTE定义,这两种病例都是应报告的[45]。从2017年开始,增加了一个新的“可能”病例分类,以捕获使用文化独立诊断测试(CIDTs)诊断的病例,并取代了“疑似”病例定义。以下定义用于美国IPD的国家通知。
已确认:的隔离肺炎链球菌来自正常无菌部位(例如,血液、脑脊液,或较少见的关节液、胸膜液或心包液)。(事件代码11723)
可能:的识别肺炎链球菌在没有分离细菌的情况下,通过CIDT从正常无菌的身体部位取出[46]。
确诊和疑似IPD病例应在确诊后1周内向公共卫生当局报告。CSTE还建议收集某些临床和流行病学信息,包括发病日期、临床综合征(如肺炎、脑膜炎)、基础医疗状况、所用诊断试验类型和肺炎球菌疫苗接种史。DRSP不再作为独立于IPD的事件被纳入国家监控范围[45]。
实验室测试
参考第22章,”对疫苗可预防疾病监测的实验室支持”了解有关侵袭性肺炎球菌疾病实验室检测的详细信息,以及有关标本采集和运输的具体信息。
标本收集
标本采集和运送是获得实验室诊断或疾病确认的重要步骤。已经公布了病毒和微生物制剂的标本采集和处理指南。也有关于使用疾病控制中心实验室作为参考和疾病监测支持的信息;资源包括:
- 一个中央网站申请实验室测试,
- 这CDC传染病实验室测试目录.
- 这形式[2页,2.80兆字节]向CDC提交标本时需要(参见附录23,表格# CDC 50.34)
- 病原体运输的一般要求信息(附录24[4页]).
与CDC类似,州实验室提供在线检测目录,其中包含该机构可订购检测的列表,以及适当的标本类型、采集方法、标本量和联系方式。
报告和病例通知
辖区内的案件报告
每个州和地区(管辖区)都有管理重大公共健康疾病和状况报告的法规和法律[47]。这些法规和法律列出了需要报告的疾病,并描述了负责报告的个人或机构,如医疗保健提供者、医院、实验室、学校、日托和儿童保育设施以及其他机构。通过CSTE可获得各管辖区可报告条件的详细信息[48]。
大多数管辖区目前要求向当地或州/管辖区卫生当局报告IPD,无论患者年龄或是否存在耐药性。其他管辖区要求报告有限的人群,如5岁以下的儿童。在有报告要求的管辖区,IPD确诊和疑似病例应由医疗服务提供者报告给州/管辖区或当地卫生部门,医疗服务提供者可能包括临床医生、实验室、医院和药房[48,49]。医疗保健提供者应通过微生物实验室、死亡证明、出院或门诊记录以及电子医疗记录来识别病例。推荐使用以下数据进行病例调查和报告:患者的出生日期或年龄、标本采集的解剖位置和感染类型。其他有用的流行病学信息包括患者的人口统计学信息(例如,性别、种族和民族)、标本采集日期、患者是否住院、临床综合征、抗生素敏感性、肺炎球菌疫苗接种史的详细信息、基础医疗条件、日托护理和结果。在州或当地卫生部门的指导下,可以收集更多信息。这肺炎链球菌监测工作表作为附录13包含在内,作为报告病例调查期间数据收集的指南。
向疾病控制中心通报病例
IPD确诊病例的通知应使用国家法定传染病监测系统(NNDSS)中的事件代码11723发送到CDC[45,49,50]。这肺炎链球菌监测工作表作为附录13包含在内,作为病例调查和向疾病预防控制中心报告的数据收集指南。病例通知不应因信息不完整或缺乏确认而延迟。患者确诊时居住的管辖区应向疾病预防控制中心提交病例通知。
接种疫苗
有关肺炎球菌疫苗接种的具体信息,请参阅粉红色的书,它提供了一般建议,包括疫苗使用和调度、提供者的免疫策略、疫苗内容、不良事件和反应、疫苗储存和处理以及禁忌症和注意事项。
加强监视
一些监测活动可能会改善肺炎球菌疾病的检测和报告以及报告的质量。
加强抗生素敏感性结果的报告
对抗生素耐药性上升的担忧促使许多州或地方卫生部门更加注重报告药物敏感性结果。考虑到某些目标和资源限制,CDC已与辖区卫生部门合作评估不同的监测方法,以确定哪些方法将提高监测数据的可靠性[51]。使用从特定区域内所有医院实验室收集的汇总抗菌谱数据,可以相对准确地描述对青霉素和有限数量的其他药物具有耐药性的分离株的比例[52]。 然而,这些数据通常不能按年龄组或其他感兴趣的因素进行分析。哨兵系统可以从有限的几个实验室收集更详细的个人报告,如果设计得好,可以提供准确的耐药性视图[53]。
鼓励供应商报告
大多数管辖区的传染病监测系统依赖于从医疗保健提供者和实验室收到病例报告。这些数据往往不完整,可能不代表某些人群;据估计,对于许多常见的应报告疾病,报告的完整性从6%到90%不等[47]。对于医疗保健提供者来说,了解应该报告哪些事件,以及准确的报告对于控制传染病有多重要是非常重要的。提高提供者对当地IPD率和当地报告要求的认识可能会加强监测。
改进实验室中DRSP的检测
普遍采用最佳检测方法和检测对推荐抗生素的耐药性将提高我们检测和监测耐药病原体的能力[45]。
使用电子方法简化报告
尽管一些监控系统仍然依赖纸和笔来收集数据,但使用来自电子病历、电子病例报告和实验室信息管理系统等来源的数据可以显著提高报告速度、提高数据质量并减少工作量[54–60]。
病例调查
与大多数呼吸道病原体一样,尽管检测尿液中肺炎球菌抗原的试验可用于诊断肺炎球菌肺炎或快速检测肺炎球菌脑膜炎,但快速、敏感和特异的诊断试验尚不可用。在病程早期,诊断为肺炎链球菌感染通常是假定的,抗菌治疗的选择几乎总是凭经验。然而,一旦肺炎链球菌是从正常无菌的身体部位隔离出来的,对患者的管理可能需要进行抗菌药物敏感性试验。通常不需要进行病例调查,除非是在疾病爆发时或由州卫生部门决定。疾病爆发期间,疾病控制中心可协助流行病学和实验室调查。
参考
1.努瓦蒂JP,惠特尼CG。预防婴幼儿肺炎球菌疾病——使用13价肺炎球菌结合疫苗和23价肺炎球菌多糖疫苗:免疫实践咨询委员会的建议(ACIP)。MMWR代表2010;59(RR-11):1–18。
2.Thigpen MC,Whitney CG,Messonnier NE,Zell ER,Lynfield R,Hadler JL等,《1998-2007年美国细菌性脑膜炎》。英国医学杂志2011;364(21):2016–25.doi: 10.1056/NEJMoa1005384
3.疾病控制中心。主动细菌核心监测,未公布的数据。2016.
4.Robinson KA,Baughman W,Rothrock G,等.侵袭性肺炎链球菌1995-1998年美国的感染:结合疫苗时代的预防机会。睡衣裤2001;285(13):1729–35.doi: 10.1001/jama
5.疾病控制中心。预防肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP)。MMWR代表1997;46(RR-8):1–24。
6.Dowell SF,Marcy SM,Phillips WR,Gerber MA,Schwartz B .中耳炎——合理使用抗菌药物的原则。小儿科 1998;101:165–71.
7.在社区范围内接种七价肺炎球菌结合物可显著改变急性中耳炎的微生物学。儿科传染病杂志2004;23(9):829–33.doi: 10.1097/01.inf
8.小凯西,是我。1995-2003年引起急性中耳炎的频率和病原体的变化。儿科传染病杂志2004;23(9):824–8.doi: 10.1097
9.美国肺炎球菌疾病的卫生保健利用和费用。疫苗2011;29(18):3398–412.doi: 10.1016/j .疫苗2011.02.088
10.博加特D,德格鲁特R,赫尔曼斯PW。肺炎链球菌定植:肺炎球菌疾病的关键。柳叶刀传染病2004;4(3):144–54.doi:10.1016/s 1473-3099(04)00938-7
11.疾病控制中心。预防婴幼儿肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP). MMWR代表2000;49(编号RR-9):1–35。
12.结合疫苗时代侵袭性肺炎球菌疾病的持续减少。感染疾病2010;201(1):32–41.doi: 10.1086/648593
13.儿童肺炎球菌结合疫苗时代老年人侵袭性肺炎球菌疾病的流行病学变化。睡衣裤。2005;294(16):2043–51.doi: 10.1001/jama
14.Moore MR,Pilishvili T,Bennett N,等:《1998-2004年成人侵袭性肺炎球菌疾病的趋势:结合疫苗开发的意义》。出席:新出现传染病国际会议;2006;3月19日至22日,佐治亚州亚特兰大。
15.Whitney CG,Farley MM,Hadler J,等。引入蛋白质-多糖结合疫苗后侵袭性肺炎球菌疾病减少。英国医学杂志2003;348(18):1737–46.doi: 10.1056/NEJMoa022823
16.Moore MR,Link-Gelles R,Schaffner W,等.在美国儿童中使用13价肺炎球菌结合疫苗对儿童和成人侵袭性肺炎球菌疾病的影响:基于人群的多点监测分析柳叶刀传染病2015;15(3):301–9.doi:10.1016/s473-3099(14)71081-3
17.疾病控制中心。儿童常规接种7价肺炎球菌结合疫苗对侵袭性肺炎球菌疾病发病率的直接和间接影响——美国,1998-2003年. Morb莫尔布凡人周代表 2005;54(36):893–7.
18.Kim L,Gierke R,Lewis M,等。13价肺炎球菌结合疫苗对成人侵袭性肺炎球菌肺炎的间接影响。出席:2013年IDWeek2013年10月4日,加利福尼亚州旧金山。
19.Whitney CG,Farley MM,Hadler J,等.多重耐药的患病率增加肺炎链球菌在美国。英国医学杂志2000;343(26):1917–24.doi:10.1056/nejm 2000122843526
20.Pletz MW,McGee L,Jorgensen J,等.耐左氧氟沙星侵袭性肺炎链球菌在美国:克隆传播的证据和结合肺炎球菌疫苗的影响。抗菌剂化学试剂2004;48(9):3491–7.doi: 10.1128/AAC
21.Butler JC,Hofmann J,Cetron MS,Elliott JA,Facklam RR,Breiman RF。抗药性的持续出现肺炎链球菌美国:疾病控制和预防中心肺炎球菌哨点监测系统的更新。感染疾病1996;174(5):986–93.doi: 10.1093/infdis/174.5.986
22.布雷曼RF,巴特勒JC,特诺夫FC,埃利奥特JA,法克拉姆RR。美国出现耐药性肺炎球菌感染。睡衣裤1994;271(23):1831–5.doi:10.1001/JAMA . 20001 . 36363666667
23.Kyaw MH,Lynfield R,Schaffner W,Craig AS,Hadler J,Reingold A,等.肺炎球菌结合疫苗对耐药性的影响肺炎链球菌. 英国医学杂志2006;354(14):1455–63.doi: 10.1056/NEJMoa051642
24.Kaplan SL,Mason EO,Jr .,Wald ER,等:美国8家儿童医院引入7价肺炎球菌结合疫苗后,儿童侵袭性肺炎球菌感染减少。小儿科2004;第113页(第3卷第1页):443–9页。doi: 10.1542
25.Stephens DS,Zughaier SM,Whitney CG,等.大环内酯类抗生素耐药性的发生率肺炎链球菌引入肺炎球菌结合疫苗后:基于人群的评估。柳叶刀2005;365(9462):855–63.doi:10.1016/s 0140-6736(05)71043-6
26.引入肺炎球菌结合疫苗后,田纳西州对抗生素不敏感的侵袭性肺炎球菌疾病的高发病率降低。临床感染疾病2004;39(5):641–8.doi: 10.1111/bij.12587
27.Hampton LM,Farley MM,Schaffner W,等.抗生素不敏感的预防肺炎链球菌结合疫苗。感染疾病2011;205(3):401–11.doi: 10.1093/infdis/jir755
28.用13价肺炎球菌结合疫苗预防对抗生素不敏感的侵袭性肺炎球菌疾病。临床感染疾病 2016; 62(9):1119-25.
29.临床和实验室标准协会。抗菌敏感性测试的性能标准;第18号信息补充。CLSI文件M100-S18。宾夕法尼亚州韦恩:临床和实验室标准研究所;2009.
30.Bradley JS,Byington CL,Shah SS,等. 3个月以上婴儿和儿童社区获得性肺炎的管理:儿科传染病学会和美国传染病学会的临床实践指南。临床感染疾病2011;53(7):e25–76。doi: 10.1093/cid/cir531
31.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会分泌性中耳炎小组委员会。分泌性中耳炎。小儿科2004;113(5):1412–29.doi: 10.1542/peds
32.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会:急性中耳炎管理小组委员会。急性中耳炎的诊断和治疗。小儿科2004;113(5):1451–65.doi: 10.1542/peds
33.曼德尔·拉、巴特利特·JG、道威尔·SF等:免疫功能正常成人社区获得性肺炎管理实践指南的更新。临床感染疾病2003;37(11):1405–33.doi: 10.1086/380488
34.儿科上呼吸道感染合理使用抗菌药物的原则。小儿科 1998;101(1):163–5.
35.无并发症急性支气管炎合理使用抗生素的原则:背景。安实习医生2001;134(6):521–9.doi:10.7326/0003-4819-134-6-200103200-00021
36.治疗成人急性呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):479–86.doi:10.7326/0003-4819-134-6-2001 03 200-00015
37.治疗成人非特异性上呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):490–4.doi:10.7326/0003-4819-134-6-2001 03 200-00013
38.Pai R,Gertz RE,Beall B .用于确定荚膜血清型的顺序多重PCR方法肺炎链球菌隔离。临床微生物学杂志2006;44(1):124–31.2006年1月44日至131日
39.Pai R,Limor J,Beall B .使用焦磷酸测序区分肺炎链球菌血清型6A和6B。临床微生物学杂志2005;43(9):4820–2.2005年9月43日
40.美国卫生与公众服务部疾病预防与健康促进办公室。健康人2020—改善美国人的健康。DC华盛顿州:美国卫生与公众服务部[引用于2017年8月16日]。
41.希克斯拉,钱YW,泰勒TH,小,哈伯M,克鲁格曼KP。门诊抗生素处方和不敏感肺炎链球菌在美国,1996-2003年。临床感染疾病2011;53(7):631–9.doi: 10.1093
42.CSTE。全国抗药性监测肺炎链球菌(DRSP)侵入性疾病。CSTE立场声明1994-NSC-10。佐治亚州亚特兰大市:CSTE;1994.
43.CSTE。五岁以下儿童侵袭性肺炎球菌疾病的监测[3页]。CSTE立场声明00-ID-6。佐治亚州亚特兰大市:CSTE;2000.
44.CSTE。加强地方、州和地区对5岁以下儿童侵袭性肺炎球菌疾病的监测[2页]。CSTE立场声明06-ID-14。佐治亚州亚特兰大市:CSTE;2006.
45.CSTE。加强对侵袭性肺炎球菌疾病的州级监测。CSTE立场声明09-ID-06。佐治亚州亚特兰大市:CSTE;2009.
46.疾病控制中心。侵袭性肺炎球菌疾病(IPD)(肺炎链球菌)2017病例定义。佐治亚州亚特兰大[引用于2017年8月16日]。
47.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2):164–70.doi: 10.1001
48.CSTE。州报告条件网站。佐治亚州亚特兰大[引用于2017年8月16日]。
49.Jajosky R,Rey A,Park M,Aranas A,Macdonald S,Ferland L .来自州和地区流行病学家委员会2008年对美国各州报告和全国通报情况的评估结果以及未来的考虑。公共卫生管理实践2011:17(3);255–64.doi:10.1097/phh . 0b 013 e 318200 f8da
50.CSTE。侵袭性肺炎球菌标准化病例定义的修订(肺炎链球菌)疾病或IPD[7页]。CSTE立场声明16-ID-08。佐治亚州亚特兰大市:CSTE;2016.
51.诺格尔B,岩本M,奇利尔T,等。追踪耐药生物:改善基于州的监测计划研讨会[会议摘要]。急诊传染病2006;12(3).doi:10.3201/开斋节36301.36636363661
52.范贝内登CA,Lexau C,Baughman W,等。聚合抗菌谱和耐药性监测肺炎链球菌. 急诊传染病2003;9(9):1089–95.doi:10.3201/开斋节
53.施拉格SJ,泽尔尔,舒查特A,惠特尼CG。哨点监测:追踪社区抗生素耐药性的可靠方法?急诊传染病2002;8(5):496–502.doi:10.3201/Eid 05.01026800001
54.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33:8225.
55.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
56.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
57.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS,集团CSS。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
58.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
59.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。佐治亚州亚特兰大市:CSTE;2012.
60.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.土井:10.1738386366636
相关页面
上次审阅时间:2020年6月29日
来源:国家免疫和呼吸疾病中心
第11章:肺炎球菌
疾病描述
背景
监测的重要性
疾病减少目标
病例定义
实验室测试
报告
接种疫苗
加强监视
病例调查
疫苗可预防疾病监测手册
作者:瑞安·吉尔克,公共卫生硕士;莱斯利·麦基博士;伯纳德·比尔博士;塔玛拉·皮里什维利,MPH
疾病描述
肺炎链球菌(肺炎球菌)是一种革兰氏阳性菌,已知血清型超过90种。肺炎球菌通过空气中的飞沫传播,是严重疾病的主要原因,包括全世界儿童和成人的菌血症、脑膜炎和肺炎[1,2]。尽管所有血清型均可导致严重疾病,但相对有限数量的血清型导致大多数侵袭性肺炎球菌疾病(IPD)。
自1994年以来,疾病控制和预防中心(CDC)的主动细菌核心监测(ABCs)一直在美国选定的地区追踪IPD。美国癌症学会的数据表明,年龄< 2岁和≥65岁的人患侵袭性疾病的比率最高(表1) [2,3]。大约10%的侵袭性肺炎球菌疾病患者死于其疾病,但老年人和患有某些基础疾病的患者的病死率更高[3,4]。
表1.美国肺炎球菌感染的发病率[3]
| 美国肺炎球菌感染的发病率 | ||
| 年龄(岁) | 疾病发病率/100,000(病例数) | 死亡率死亡人数/100,000(死亡人数) |
| <1 | 17.7 (702) | 0.20 (8) |
| 1 | 12.6 (500) | 0.20 (8) |
| 2−4 | 5.07 (606) | 0.13 (16) |
| 5−17 | 1.23. (659) | 0.00 (0) |
| 18−34 | 2.33 (1,757) | 0.08 (60) |
| 35−49 | 6.48 (3,982) | 0.46 (284) |
| 50−64 | 14.8 (9,326) | 1.47 (932) |
| 65−74 | 18.0 (4,952) | 2.17 (597) |
| 75−84 | 29.0 (4,042) | 4.53 (631) |
| ≥85 | 45.4 (2,856) | 11.4 (718) |
| 总数 | 9.14 (29,382) | 1.01 (3,254) |
在美国,每年肺炎球菌疾病导致大量侵袭性和非侵袭性疾病,包括脑膜炎、菌血症、肺炎和急性中耳炎(AOM)[3–8]。最近的一项分析估计,肺炎球菌疾病每年导致400万例疾病发作、445,000例住院治疗和22,000例死亡[9]。肺炎球菌疾病之前是鼻咽的无症状定植,这在儿童中尤其常见[10]。AOM是儿童肺炎球菌感染最常见的临床表现,也是该群体中最常见的导致抗生素处方的门诊诊断[11]。
背景
侵袭性肺炎球菌疾病的趋势
在2000年引入PCV7后,据报道IPD 5岁以下儿童发病率急剧下降。在引入PCV7之前,该年龄段儿童中PC7型IPD的发病率约为每100,000人中80例。在引入PCV7后,由这7种血清型引起的疾病的发病率显著下降,到2007年低于每100,000例1例(图1)[12]。
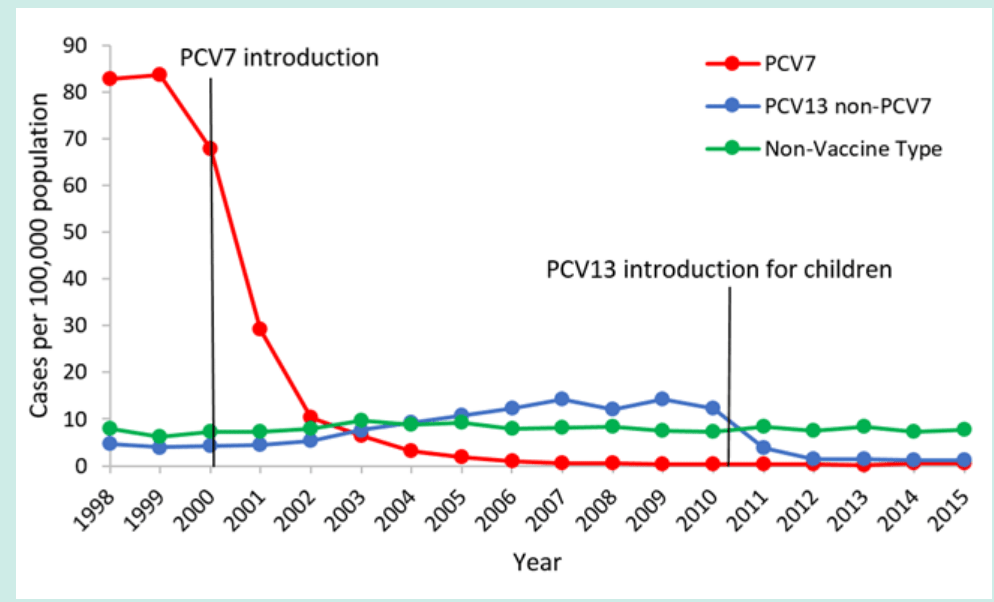
图1.1998-2015年< 5岁儿童中侵袭性肺炎球菌疾病的发病率[3]
通过减少疫苗血清型肺炎球菌的传播(群体保护),在5岁以下儿童中使用PCV7也降低了较大儿童和成人中的IPD负担。在1998-1999年,65岁或以上的成年人中PCV7型IPD的发病率约为每10万人中40例。在引入PCV7后,到2007年,这7种血清型导致的发病率下降了45%(图2)[12–16]。
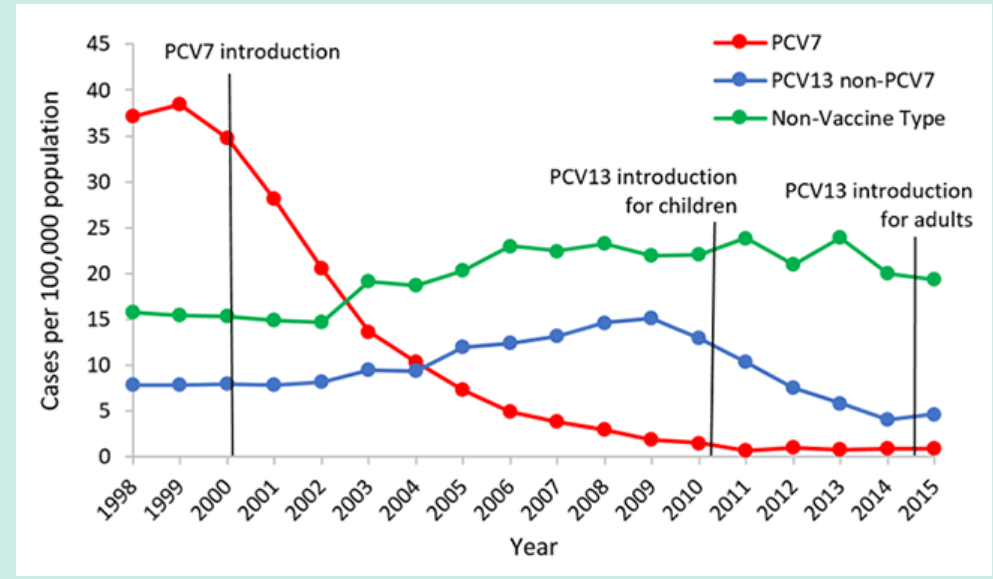
图2.1998-2015年美国65岁以上成人中侵袭性肺炎球菌疾病的发病率[3]
同时,在儿童和成人人群中观察到由不包括在PCV7中的血清型引起的疾病(即替代疾病)的增加,尽管这些增加与疾病的总体减少相比在数量上很小[12,17]。在2010年引入PCV13后,由疫苗覆盖的六种额外血清型引起的侵袭性疾病病例出现了与PCV7后观察到的情况类似的下降[16,18]。在2007-08年(PCV13之前), 5岁以下儿童中PCV13型IPD的发病率约为14/100,000。在2014-15年(后PCV13),PCV13型疾病的发病率下降了87%(图1)[3]。在儿童中引入PCV13后,通过群体保护,老年人的IPD也有所下降,在2007-08年,65岁及以上成人中PCV13型IPD的发病率约为17例/100,000。在2014-15年,PCV13型疾病的发病率下降了70%(图2)。截至2014-2015年,自引入PCV13以来,在任何年龄组均未观察到非PCV13型IPD的显著增加[3]。2014年末,PCV13被批准用于65岁或以上的成年人的日常使用。随着该年龄组疫苗接种使用率的增加,继续监测IPD的趋势将是重要的。
抗生素耐药性趋势
在1990年之前,肺炎链球菌几乎一致对青霉素敏感,这使得大多数医生可以单独用青霉素治疗严重感染的病人。然而,在20世纪90年代,对青霉素和多种抗微生物剂的耐药性在美国迅速蔓延,侵袭性肺炎球菌对3种或更多种药物的耐药性呈上升趋势[19–22]。
在2000年将PCV7引入常规儿童免疫计划后,由于疫苗血清型导致的耐药性感染减少,在幼儿和老年人中抗生素耐药性侵袭性疾病的发生率显著下降[15,23-27]。在1998-1999年和2008年之间,5岁以下儿童青霉素不敏感IPD发生率下降了64 %, 65岁以上成人下降了45%[27]。在同一时期,还发现了由不包括在PCV7中的血清型引起的青霉素不敏感疾病的增加,尽管这种影响的程度仍然很小[23]。在引入PCV7前后,耐药的发生率因地理区域而异,在美国东南部发生率更高[19,23]。在2007年至2008年期间,PCV13特有的血清型(即包含在PCV13中但不包含在PCV7中的血清型)导致了78%至97%的青霉素不敏感IPD,具体取决于年龄[27]。2010年PCV13的引入进一步降低了抗生素不敏感IPD的发生率。从2009年到2013年,由PCV13血清型而非PCV7血清型引起的抗生素不敏感IPD在5岁以下儿童中减少了97%,在成人中减少了64%>65岁[28]。
2008年,临床和实验室标准研究所(CLSI)建立了新的、更高的最低抑制浓度(MIC)断点,用于定义在治疗脑膜炎以外的肺炎球菌疾病时,肺炎球菌对胃肠外注射青霉素的敏感性[29]。无论使用旧的还是新的注射用青霉素断点,由PCV13血清型引起的青霉素不敏感IPD在所有年龄组都显著下降[27,28]。
抗药性的出现肺炎链球菌(DRSP)使得肺炎球菌疾病的治疗更加困难。由于缺乏快速、敏感和特异的诊断测试,对肺炎和较轻疾病如中耳炎的治疗仍然是经验性的。此外,由于DRSP的日益流行,专家组为治疗肺炎球菌引起的常见感染,如中耳炎和肺炎,提供了国家指导[30–33]。很少有社区存在耐药性,即使在这些社区,也可能发生耐药性感染。出于这些原因,临床医生和公共卫生官员应该遵循国家指南,而不是试图根据当地的耐药性数据制定当地的治疗建议。由于目前诊断测试的局限性,临床医生经常开出没有适应症或不必要的宽泛的经验性抗菌疗法。抗菌药物的不当使用导致了DRSP的发展。已制定原则鼓励成人和儿童上呼吸道感染患者适当使用抗菌药物[6,34–37]。
监测的重要性
侵袭性肺炎球菌疾病的监测有四个主要目标:
国家和地方趋势的特点,
检测DRSP流行的地理和时间变化,
监测疫苗对疾病的影响,以及
为未来疫苗开发提供信息。
随着最近PCV13的引入,对5岁以下儿童中IPD病的监测对于识别可能未接受疫苗接种的人群和监测由非疫苗血清型引起的疾病(即替代疾病)的发病率尤其重要。对≥5岁人群中IPD病的监测有助于监测PPSV疫苗接种的影响、PCV13的间接影响和替代疾病。根据2014年关于年龄≥65岁的成人使用PCV13的建议,除了通过儿童使用PCV13观察到的益处(羊群效应)之外,监测该年龄组的疾病趋势对于评估成人使用PCV13是否导致疾病负担进一步降低非常重要[16]。
肺炎球菌分离株的血清分型可以提高对疫苗效果的理解。然而,血清分型是昂贵的,并且需要专门的试剂和广泛的技术培训;因此,血清分型能力不是广泛可用的。对于一些州公共卫生和学术研究中心来说,使用聚合酶链反应(PCR)来鉴定对单个荚膜血清型特异的肺炎球菌荚膜基因可能是可行的[38,39]。CDC的抗生素耐药性实验室网络(ARLN)和疫苗可预防疾病(VPD)项目可以为州卫生部门提供血清分型帮助。有关血清分型请求的更多信息,请联系ARLN@cdc.gov.
肺炎球菌监测能够识别新的或罕见的耐药模式。监测信息可用于国家层面的研究和政策制定,也可用于州或地方层面,以提高临床医生和公众对DRSP的认识。监测数据也可能有助于追踪旨在减少不必要的抗菌药物使用的干预措施的影响。
疾病减少目标
健康人2020包括降低儿童和成人IPD的目标[40]。5岁以下儿童和65岁以上成人的目标减少率分别为每10万人12例和31例IPD病例。此外,“健康人2020”包括将5岁以下儿童的耐抗生素肺炎球菌感染降至每100,000例12例IPD和65岁以上成人的每100,000例31例IPD的目标[40]。2011年实现了两个2020年健康人群儿童目标和IPD老年人目标,2013年实现了老年人耐药IPD目标[28]。
持续监测对于评估PCV13对侵袭性肺炎球菌疾病、抗生素耐药性肺炎球菌感染的影响以及监测由PCV13以外的肺炎球菌血清型引起的疾病(即替代疾病)非常重要。
减少疾病的目标还侧重于通过预防和控制措施最大限度地减少DRSP感染的并发症。抗生素处方实践的地理差异已有描述[41]。在抗生素处方较多的地方,对抗生素不敏感的IPD的比例也很高,这表明当地的处方做法可能导致当地的耐药模式。
1995年,疾病控制和预防中心发起了一场全国运动,通过推广适当的抗生素使用来减少抗生素耐药性,这一项目后来被命名为变聪明:知道抗生素何时起作用。该计划继续与各种学术和政府利益相关者合作,包括州和地方卫生部门、学术机构、大型医疗保健系统和医疗保健专业组织,以解决其社区中抗生素的适当使用问题。
病例定义
DRSP和IPD的病例定义最初分别于1994年和2000年由州和地区流行病学家委员会(CSTE)批准[42,43]。所有年龄段的侵袭性DRSP在全国范围内都是需要通报的,5岁以下儿童的所有IPD也是如此。2种不同的病例定义有不同的报告代码。为了避免重复通报单个病例的可能性,2006年修改了CSTE病例定义,以澄清一个病例只应在一个编码下报告一次[44]。2009年,CSTE病例定义进行了修改,使得所有IPD病例都是全国范围内必须报告的,无论耐药性或病例患者的年龄如何。在2017年之前,IPD的“确诊”和“疑似”病例的病例定义是明确定义的,根据CSTE定义,这两种病例都是应报告的[45]。从2017年开始,增加了一个新的“可能”病例分类,以捕获使用文化独立诊断测试(CIDTs)诊断的病例,并取代了“疑似”病例定义。以下定义用于美国IPD的国家通知。
已确认:的隔离肺炎链球菌来自正常无菌部位(例如,血液、脑脊液,或较少见的关节液、胸膜液或心包液)。(事件代码11723)
可能:的识别肺炎链球菌在没有分离细菌的情况下,通过CIDT从正常无菌的身体部位取出[46]。
确诊和疑似IPD病例应在确诊后1周内向公共卫生当局报告。CSTE还建议收集某些临床和流行病学信息,包括发病日期、临床综合征(如肺炎、脑膜炎)、基础医疗状况、所用诊断试验类型和肺炎球菌疫苗接种史。DRSP不再作为独立于IPD的事件被纳入国家监控范围[45]。
实验室测试
参考第22章,”对疫苗可预防疾病监测的实验室支持”了解有关侵袭性肺炎球菌疾病实验室检测的详细信息,以及有关标本采集和运输的具体信息。
标本收集
标本采集和运送是获得实验室诊断或疾病确认的重要步骤。已经公布了病毒和微生物制剂的标本采集和处理指南。也有关于使用疾病控制中心实验室作为参考和疾病监测支持的信息;资源包括:
- 一个中央网站申请实验室测试,
- 这CDC传染病实验室测试目录.
- 这形式[2页,2.80兆字节]向CDC提交标本时需要(参见附录23,表格# CDC 50.34)
- 病原体运输的一般要求信息(附录24[4页]).
与CDC类似,州实验室提供在线检测目录,其中包含该机构可订购检测的列表,以及适当的标本类型、采集方法、标本量和联系方式。
报告和病例通知
辖区内的案件报告
每个州和地区(管辖区)都有管理重大公共健康疾病和状况报告的法规和法律[47]。这些法规和法律列出了需要报告的疾病,并描述了负责报告的个人或机构,如医疗保健提供者、医院、实验室、学校、日托和儿童保育设施以及其他机构。通过CSTE可获得各管辖区可报告条件的详细信息[48]。
大多数管辖区目前要求向当地或州/管辖区卫生当局报告IPD,无论患者年龄或是否存在耐药性。其他管辖区要求报告有限的人群,如5岁以下的儿童。在有报告要求的管辖区,IPD确诊和疑似病例应由医疗服务提供者报告给州/管辖区或当地卫生部门,医疗服务提供者可能包括临床医生、实验室、医院和药房[48,49]。医疗保健提供者应通过微生物实验室、死亡证明、出院或门诊记录以及电子医疗记录来识别病例。推荐使用以下数据进行病例调查和报告:患者的出生日期或年龄、标本采集的解剖位置和感染类型。其他有用的流行病学信息包括患者的人口统计学信息(例如,性别、种族和民族)、标本采集日期、患者是否住院、临床综合征、抗生素敏感性、肺炎球菌疫苗接种史的详细信息、基础医疗条件、日托护理和结果。在州或当地卫生部门的指导下,可以收集更多信息。这肺炎链球菌监测工作表作为附录13包含在内,作为报告病例调查期间数据收集的指南。
向疾病控制中心通报病例
IPD确诊病例的通知应使用国家法定传染病监测系统(NNDSS)中的事件代码11723发送到CDC[45,49,50]。这肺炎链球菌监测工作表作为附录13包含在内,作为病例调查和向疾病预防控制中心报告的数据收集指南。病例通知不应因信息不完整或缺乏确认而延迟。患者确诊时居住的管辖区应向疾病预防控制中心提交病例通知。
接种疫苗
有关肺炎球菌疫苗接种的具体信息,请参阅粉红色的书,它提供了一般建议,包括疫苗使用和调度、提供者的免疫策略、疫苗内容、不良事件和反应、疫苗储存和处理以及禁忌症和注意事项。
加强监视
一些监测活动可能会改善肺炎球菌疾病的检测和报告以及报告的质量。
加强抗生素敏感性结果的报告
对抗生素耐药性上升的担忧促使许多州或地方卫生部门更加注重报告药物敏感性结果。考虑到某些目标和资源限制,CDC已与辖区卫生部门合作评估不同的监测方法,以确定哪些方法将提高监测数据的可靠性[51]。使用从特定区域内所有医院实验室收集的汇总抗菌谱数据,可以相对准确地描述对青霉素和有限数量的其他药物具有耐药性的分离株的比例[52]。 然而,这些数据通常不能按年龄组或其他感兴趣的因素进行分析。哨兵系统可以从有限的几个实验室收集更详细的个人报告,如果设计得好,可以提供准确的耐药性视图[53]。
鼓励供应商报告
大多数管辖区的传染病监测系统依赖于从医疗保健提供者和实验室收到病例报告。这些数据往往不完整,可能不代表某些人群;据估计,对于许多常见的应报告疾病,报告的完整性从6%到90%不等[47]。对于医疗保健提供者来说,了解应该报告哪些事件,以及准确的报告对于控制传染病有多重要是非常重要的。提高提供者对当地IPD率和当地报告要求的认识可能会加强监测。
改进实验室中DRSP的检测
普遍采用最佳检测方法和检测对推荐抗生素的耐药性将提高我们检测和监测耐药病原体的能力[45]。
使用电子方法简化报告
尽管一些监控系统仍然依赖纸和笔来收集数据,但使用来自电子病历、电子病例报告和实验室信息管理系统等来源的数据可以显著提高报告速度、提高数据质量并减少工作量[54–60]。
病例调查
与大多数呼吸道病原体一样,尽管检测尿液中肺炎球菌抗原的试验可用于诊断肺炎球菌肺炎或快速检测肺炎球菌脑膜炎,但快速、敏感和特异的诊断试验尚不可用。在病程早期,诊断为肺炎链球菌感染通常是假定的,抗菌治疗的选择几乎总是凭经验。然而,一旦肺炎链球菌是从正常无菌的身体部位隔离出来的,对患者的管理可能需要进行抗菌药物敏感性试验。通常不需要进行病例调查,除非是在疾病爆发时或由州卫生部门决定。疾病爆发期间,疾病控制中心可协助流行病学和实验室调查。
参考
1.努瓦蒂JP,惠特尼CG。预防婴幼儿肺炎球菌疾病——使用13价肺炎球菌结合疫苗和23价肺炎球菌多糖疫苗:免疫实践咨询委员会的建议(ACIP)。MMWR代表2010;59(RR-11):1–18。
2.Thigpen MC,Whitney CG,Messonnier NE,Zell ER,Lynfield R,Hadler JL等,《1998-2007年美国细菌性脑膜炎》。英国医学杂志2011;364(21):2016–25.doi: 10.1056/NEJMoa1005384
3.疾病控制中心。主动细菌核心监测,未公布的数据。2016.
4.Robinson KA,Baughman W,Rothrock G,等.侵袭性肺炎链球菌1995-1998年美国的感染:结合疫苗时代的预防机会。睡衣裤2001;285(13):1729–35.doi: 10.1001/jama
5.疾病控制中心。预防肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP)。MMWR代表1997;46(RR-8):1–24。
6.Dowell SF,Marcy SM,Phillips WR,Gerber MA,Schwartz B .中耳炎——合理使用抗菌药物的原则。小儿科 1998;101:165–71.
7.在社区范围内接种七价肺炎球菌结合物可显著改变急性中耳炎的微生物学。儿科传染病杂志2004;23(9):829–33.doi: 10.1097/01.inf
8.小凯西,是我。1995-2003年引起急性中耳炎的频率和病原体的变化。儿科传染病杂志2004;23(9):824–8.doi: 10.1097
9.美国肺炎球菌疾病的卫生保健利用和费用。疫苗2011;29(18):3398–412.doi: 10.1016/j .疫苗2011.02.088
10.博加特D,德格鲁特R,赫尔曼斯PW。肺炎链球菌定植:肺炎球菌疾病的关键。柳叶刀传染病2004;4(3):144–54.doi:10.1016/s 1473-3099(04)00938-7
11.疾病控制中心。预防婴幼儿肺炎球菌疾病:免疫实践咨询委员会的建议(ACIP). MMWR代表2000;49(编号RR-9):1–35。
12.结合疫苗时代侵袭性肺炎球菌疾病的持续减少。感染疾病2010;201(1):32–41.doi: 10.1086/648593
13.儿童肺炎球菌结合疫苗时代老年人侵袭性肺炎球菌疾病的流行病学变化。睡衣裤。2005;294(16):2043–51.doi: 10.1001/jama
14.Moore MR,Pilishvili T,Bennett N,等:《1998-2004年成人侵袭性肺炎球菌疾病的趋势:结合疫苗开发的意义》。出席:新出现传染病国际会议;2006;3月19日至22日,佐治亚州亚特兰大。
15.Whitney CG,Farley MM,Hadler J,等。引入蛋白质-多糖结合疫苗后侵袭性肺炎球菌疾病减少。英国医学杂志2003;348(18):1737–46.doi: 10.1056/NEJMoa022823
16.Moore MR,Link-Gelles R,Schaffner W,等.在美国儿童中使用13价肺炎球菌结合疫苗对儿童和成人侵袭性肺炎球菌疾病的影响:基于人群的多点监测分析柳叶刀传染病2015;15(3):301–9.doi:10.1016/s473-3099(14)71081-3
17.疾病控制中心。儿童常规接种7价肺炎球菌结合疫苗对侵袭性肺炎球菌疾病发病率的直接和间接影响——美国,1998-2003年. Morb莫尔布凡人周代表 2005;54(36):893–7.
18.Kim L,Gierke R,Lewis M,等。13价肺炎球菌结合疫苗对成人侵袭性肺炎球菌肺炎的间接影响。出席:2013年IDWeek2013年10月4日,加利福尼亚州旧金山。
19.Whitney CG,Farley MM,Hadler J,等.多重耐药的患病率增加肺炎链球菌在美国。英国医学杂志2000;343(26):1917–24.doi:10.1056/nejm 2000122843526
20.Pletz MW,McGee L,Jorgensen J,等.耐左氧氟沙星侵袭性肺炎链球菌在美国:克隆传播的证据和结合肺炎球菌疫苗的影响。抗菌剂化学试剂2004;48(9):3491–7.doi: 10.1128/AAC
21.Butler JC,Hofmann J,Cetron MS,Elliott JA,Facklam RR,Breiman RF。抗药性的持续出现肺炎链球菌美国:疾病控制和预防中心肺炎球菌哨点监测系统的更新。感染疾病1996;174(5):986–93.doi: 10.1093/infdis/174.5.986
22.布雷曼RF,巴特勒JC,特诺夫FC,埃利奥特JA,法克拉姆RR。美国出现耐药性肺炎球菌感染。睡衣裤1994;271(23):1831–5.doi:10.1001/JAMA . 20001 . 36363666667
23.Kyaw MH,Lynfield R,Schaffner W,Craig AS,Hadler J,Reingold A,等.肺炎球菌结合疫苗对耐药性的影响肺炎链球菌. 英国医学杂志2006;354(14):1455–63.doi: 10.1056/NEJMoa051642
24.Kaplan SL,Mason EO,Jr .,Wald ER,等:美国8家儿童医院引入7价肺炎球菌结合疫苗后,儿童侵袭性肺炎球菌感染减少。小儿科2004;第113页(第3卷第1页):443–9页。doi: 10.1542
25.Stephens DS,Zughaier SM,Whitney CG,等.大环内酯类抗生素耐药性的发生率肺炎链球菌引入肺炎球菌结合疫苗后:基于人群的评估。柳叶刀2005;365(9462):855–63.doi:10.1016/s 0140-6736(05)71043-6
26.引入肺炎球菌结合疫苗后,田纳西州对抗生素不敏感的侵袭性肺炎球菌疾病的高发病率降低。临床感染疾病2004;39(5):641–8.doi: 10.1111/bij.12587
27.Hampton LM,Farley MM,Schaffner W,等.抗生素不敏感的预防肺炎链球菌结合疫苗。感染疾病2011;205(3):401–11.doi: 10.1093/infdis/jir755
28.用13价肺炎球菌结合疫苗预防对抗生素不敏感的侵袭性肺炎球菌疾病。临床感染疾病 2016; 62(9):1119-25.
29.临床和实验室标准协会。抗菌敏感性测试的性能标准;第18号信息补充。CLSI文件M100-S18。宾夕法尼亚州韦恩:临床和实验室标准研究所;2009.
30.Bradley JS,Byington CL,Shah SS,等. 3个月以上婴儿和儿童社区获得性肺炎的管理:儿科传染病学会和美国传染病学会的临床实践指南。临床感染疾病2011;53(7):e25–76。doi: 10.1093/cid/cir531
31.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会分泌性中耳炎小组委员会。分泌性中耳炎。小儿科2004;113(5):1412–29.doi: 10.1542/peds
32.美国家庭医生学会;美国耳鼻喉科学会-头颈外科;美国儿科学会:急性中耳炎管理小组委员会。急性中耳炎的诊断和治疗。小儿科2004;113(5):1451–65.doi: 10.1542/peds
33.曼德尔·拉、巴特利特·JG、道威尔·SF等:免疫功能正常成人社区获得性肺炎管理实践指南的更新。临床感染疾病2003;37(11):1405–33.doi: 10.1086/380488
34.儿科上呼吸道感染合理使用抗菌药物的原则。小儿科 1998;101(1):163–5.
35.无并发症急性支气管炎合理使用抗生素的原则:背景。安实习医生2001;134(6):521–9.doi:10.7326/0003-4819-134-6-200103200-00021
36.治疗成人急性呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):479–86.doi:10.7326/0003-4819-134-6-2001 03 200-00015
37.治疗成人非特异性上呼吸道感染的抗生素合理使用原则:背景、具体目标和方法。安实习医生2001;134(6):490–4.doi:10.7326/0003-4819-134-6-2001 03 200-00013
38.Pai R,Gertz RE,Beall B .用于确定荚膜血清型的顺序多重PCR方法肺炎链球菌隔离。临床微生物学杂志2006;44(1):124–31.2006年1月44日至131日
39.Pai R,Limor J,Beall B .使用焦磷酸测序区分肺炎链球菌血清型6A和6B。临床微生物学杂志2005;43(9):4820–2.2005年9月43日
40.美国卫生与公众服务部疾病预防与健康促进办公室。健康人2020—改善美国人的健康。DC华盛顿州:美国卫生与公众服务部[引用于2017年8月16日]。
41.希克斯拉,钱YW,泰勒TH,小,哈伯M,克鲁格曼KP。门诊抗生素处方和不敏感肺炎链球菌在美国,1996-2003年。临床感染疾病2011;53(7):631–9.doi: 10.1093
42.CSTE。全国抗药性监测肺炎链球菌(DRSP)侵入性疾病。CSTE立场声明1994-NSC-10。佐治亚州亚特兰大市:CSTE;1994.
43.CSTE。五岁以下儿童侵袭性肺炎球菌疾病的监测[3页]。CSTE立场声明00-ID-6。佐治亚州亚特兰大市:CSTE;2000.
44.CSTE。加强地方、州和地区对5岁以下儿童侵袭性肺炎球菌疾病的监测[2页]。CSTE立场声明06-ID-14。佐治亚州亚特兰大市:CSTE;2006.
45.CSTE。加强对侵袭性肺炎球菌疾病的州级监测。CSTE立场声明09-ID-06。佐治亚州亚特兰大市:CSTE;2009.
46.疾病控制中心。侵袭性肺炎球菌疾病(IPD)(肺炎链球菌)2017病例定义。佐治亚州亚特兰大[引用于2017年8月16日]。
47.卫生保健专业人员和实验室对疾病和状况的强制性报告。睡衣裤1999;282(2):164–70.doi: 10.1001
48.CSTE。州报告条件网站。佐治亚州亚特兰大[引用于2017年8月16日]。
49.Jajosky R,Rey A,Park M,Aranas A,Macdonald S,Ferland L .来自州和地区流行病学家委员会2008年对美国各州报告和全国通报情况的评估结果以及未来的考虑。公共卫生管理实践2011:17(3);255–64.doi:10.1097/phh . 0b 013 e 318200 f8da
50.CSTE。侵袭性肺炎球菌标准化病例定义的修订(肺炎链球菌)疾病或IPD[7页]。CSTE立场声明16-ID-08。佐治亚州亚特兰大市:CSTE;2016.
51.诺格尔B,岩本M,奇利尔T,等。追踪耐药生物:改善基于州的监测计划研讨会[会议摘要]。急诊传染病2006;12(3).doi:10.3201/开斋节36301.36636363661
52.范贝内登CA,Lexau C,Baughman W,等。聚合抗菌谱和耐药性监测肺炎链球菌. 急诊传染病2003;9(9):1089–95.doi:10.3201/开斋节
53.施拉格SJ,泽尔尔,舒查特A,惠特尼CG。哨点监测:追踪社区抗生素耐药性的可靠方法?急诊传染病2002;8(5):496–502.doi:10.3201/Eid 05.01026800001
54.疾病控制中心。改善州和地方疾病监测的进展——美国,2000-2005年. Morb莫尔布凡人周代表 2005;54(33:8225.
55.CSTE。通过使用HL7 CDA增强公共卫生团体的电子信息交换能力来改进公共卫生实践[5页]。CSTE立场声明13-SI-03。佐治亚州亚特兰大市:CSTE;2013.
56.CSTE。国家法定传染病的公共数据结构。CSTE立场声明15-EB-01[6页]。佐治亚州亚特兰大市:CSTE;2015.
57.史密斯PF,哈德勒JL,斯坦伯里M,罗尔夫斯RT,霍普金斯RS,集团CSS。“蓝图2.0版”:为21世纪更新公共卫生监测。公共卫生管理实践2013;19(3):231–9.doi:10.1097/phh . 0b 013 e 318262906 e
58.CSTE。国家法定疾病监测系统的回顾和建议:州和地方卫生部门的观点[49页]。佐治亚州亚特兰大市:CSTE;2013.
59.CSTE。2004-2010年国家卫生部门电子实验室报告评估:结果和建议[4页]。佐治亚州亚特兰大市:CSTE;2012.
60.麦克肯齐WR,戴维森AJ,维森塔尔A等,《电子病例报告的前景》。公共卫生代表2016;131(6):742–6.土井:10.1738386366636
相关页面
上次审阅时间:2020年6月29日
来源:国家免疫和呼吸疾病中心
Hits: 36
