When to Initiate HBV Treatment
背景
慢性乙型肝炎是一种临床上无症状的惰性疾病,在出现明显的不良后果(如肝硬化、失代偿性肝病或肝细胞癌)之前有很长的潜伏期。[1]乙型肝炎病毒(HBV)不会直接导致肝细胞病变;当免疫介导的炎症和肝损伤的周期性循环(爆发)导致胶原性瘢痕或纤维化的异常形成时,该疾病发生,并随时间推移而发展。[2]除非出现肝硬化相关并发症,否则绝大多数HBV病毒感染者仍无症状或临床表现;然而,肝硬化,在其无症状的形式,往往不被承认。[2]临床医生检测肝硬化的能力也受到缺乏容易获得、足够敏感和充分验证的生物标志物或检测肝硬化的限制。[3]在下面的讨论中,我们将回顾HBV治疗的目标和开始慢性HBV抗病毒治疗的临床指征。为了开始HBV治疗,大多数专家和指南将慢性HBV感染定义为乙型肝炎表面抗原(HBsAg)存在至少6个月。[4]
慢性HBV的治疗目标
当考虑治疗慢性HBV患者时,考虑以下治疗目标是很重要的。
- 近期目标:治疗慢性HBV患者的最直接目标是减少肝脏炎症(通过血清氨基转移酶、ALT和AST测量)并实现病毒学抑制,如血浆HBV DNA水平低于检测限所示。
- 中间目标:随着持续病毒学抑制和ALT正常化,额外的中期目标应包括血清学和组织学标记物的改善。对于戊型肝炎抗原(HBeAg)阳性的人,HBeAg的丢失和HBeAg抗体(抗-HBe)从阴性到阳性的变化被称为“HBeAg血清转化”,并表明肝内HBV复制减少,预示着更有利的预后。通过持续的病毒学抑制,预计慢性HBV患者的肝脏组织学也将得到改善,表现为肝脏活检中炎症和纤维化消退的组织学证据。[5]
- 长期目标:治疗慢性HBV患者的最终和最重要的目标是预防这种感染的临床并发症,包括肝硬化、肝细胞癌和肝脏相关的死亡率。
- 预防HBV病毒传播:当治疗HBV DNA水平高于200,000 IU/mL的孕妇时,主要目标是防止HBV病毒传播给婴儿。[6]此外,对患有慢性HBV的成年人进行治疗可能会减少与性和注射毒品相关的HBV病毒向另一个未感染HBV病毒的人的传播,但这通常不被认为是一种主要的预防策略,因为HBV疫苗接种是一种更可靠且经证实的保护有感染HBV病毒风险的人的方法。
- 控制而不是根除HBV:用现有的抗病毒疗法根除HBV病毒目前是不可行的,因此HBV治疗不被认为是治愈性的,而是改善疾病的。[1]这种病毒持续存在被认为部分是由于HBV基因组的稳定性及其以共价闭环(ccc) DNA的形式掺入肝细胞核。[1,5,7]值得注意的是,乙型肝炎表面抗原的丧失(自发或抗病毒治疗)并不一定意味着HBV病毒的完全根除。[1]例如,在接受免疫抑制、细胞毒性或生物疾病缓解抗风湿药治疗的一些乙肝核心抗体(抗-HBc)分离的个体中,HBV再激活仍然可能发生。[8,9,10]
用于决定是否开始治疗的因素
由于HBV感染的动态特性,我们无法根除HBV,以及潜在的长期(如果不是无限期的话)治疗持续时间(如在口服核苷或核苷酸类似物的情况下),治疗并不普遍适用于每个患有慢性HBV的人,而是保留给那些被认为最有可能从疾病改善的角度受益的人。从概念上讲,最明确的治疗指征是当出现显著的肝纤维化和/或当HBV DNA复制活跃并伴有持续的肝脏炎症时。因此,治疗慢性HBV患者的决定通常包括以下三个因素:(1)通过非侵入性方法或活检评估的纤维化状态,(2)通过丙氨酸氨基转移酶(ALT)水平(或较少见的肝活检)测量的肝脏炎症证据,以及(3)通过血清HBV DNA水平显示的正在进行的HBV复制。一些指南将HBeAg状态作为决定是否开始HBV治疗的另一个考虑因素。除了这些标准之外,即使患者没有基于存在显著纤维化和/或肝脏炎症的适应症,也存在建议治疗慢性HBV的特殊情况;这些条件也将简要讨论。
存在中度疾病或显著纤维化
目前,主要肝炎治疗指南(美国肝病研究协会[AASLD]、欧洲肝脏研究协会[EASL]、亚太肝脏研究协会[APASL]和世界卫生组织[世卫组织])一致认为,出现至少中度肝脏坏死性炎症或纤维化时,应开始HBV治疗。[4,11,12,13]中度或显著纤维化在历史上被定义为肝活检的金标准和METAVIR期纤维化的存在。然而,鉴于活检的风险和有限的可及性/可接受性,当活检不可行时,非侵入性措施被认为是合理的替代方法。[4,12]在这些主要的HBV治疗指南中,2024世卫组织指南通过AST-血小板比率指数(APRI)或瞬时弹性成像直接解决了显著纤维化的阈值。[13]
肝硬化状态
患有慢性HBV和肝硬化的个体比没有肝硬化的个体有更大的肝脏相关发病率和死亡率的风险。例如,估计肝硬化患者的5年肝细胞癌累积风险比非肝硬化患者高10-15倍。[14]HBV积极抗病毒治疗对降低不良临床结果(如肝失代偿或肝细胞癌(HCC))风险的有益影响的证据基础对肝硬化患者尤其具有说服力。[15]肝硬化的存在通常被认为是开始HBV治疗的有力指标。
肝硬化状态的评估
由于肝硬化是HBV治疗的重要指征,因此评估慢性HBV患者是否存在肝硬化非常重要。对…的详细讨论肝纤维化的评估和分期可以在丙型肝炎在线网站。目前的指南并没有直接提出识别慢性HBV患者肝硬化的最佳方法。下文简要总结了对慢性HBV感染患者肝硬化的评估,包括可确立最终诊断的侵入性检查(肝活检)和做出推定诊断的非侵入性检查(瞬时弹性成像、肝脏超声和实验室指标)。最终,与许多诊断一样,肝硬化的确定通常依赖于多个临床参数的整体评估,以及预测试概率。
- 临床特征:由于许多人可以在没有明显临床表现的情况下发展为肝硬化,因此体检不应用于排除肝硬化。尽管如此,体检时出现明显的肝硬化表现,如腹水、黄疸、蜘蛛状血管瘤、脾肿大或脑病,对评估非常重要,可以增加肝硬化诊断的可能性。
- 肝活组织检查:肝活检仍然是确定慢性HBV疾病严重程度的金标准,并提供炎症活动和纤维化程度的直接评估。因此,肝硬化是一种组织学诊断,指的是纤维化的晚期阶段,其已经延伸到门三联体之外,形成疤痕桥,最终导致肝结构的扭曲。肝活检可能有局限性,包括取样不足和分类错误。[16]肝活检也是侵入性的,虽然并发症(如肝内出血或胆管损伤)的风险非常低,但肝活检仅推荐用于慢性乙型肝炎患者的子集[16]
- 瞬时弹性成像:瞬时弹性成像在检测肝硬化方面提供了相当高的诊断准确性,但对肝脏硬度的估计,弹性成像的测量,可能会因存在显著的肝脏坏死性炎症而受到混淆。[17]
- 肝脏超声超声检查在临床实践中经常用于慢性病毒性肝炎的分期。虽然如果存在小结节状肝脏和门静脉高血压体征(例如脾肿大),它对于检测肝硬化具有高特异性,但是它对于检测晚期纤维化的灵敏度可能是次优的。[18,19]
- 实验室标记:肝病严重程度的评估还包括实验室评估全血细胞计数,包括血小板计数、血清转氨酶水平(ALT和AST)、碱性磷酸酶、胆红素、血清白蛋白和凝血酶原时间。血清白蛋白逐渐下降,伴有碱性磷酸酶或凝血酶原时间逐渐增加(无其他解释),可能是肝硬化的信号。在病毒性肝炎中,谷丙转氨酶通常高于谷草转氨酶,但在晚期肝纤维化中,这一比例通常会逆转。纤维化4 (FIB-4)评分基于AST/ALT比率、血小板计数和年龄;实际的Fib-4分数可以通过Fib-4计算器并且该评分已被证明在区分未被治疗的慢性乙型肝炎中的轻度(0-1期)和更晚期(3-4期)纤维化方面具有合理的表现。[20,21]
失代偿
如果出现某些肝脏相关并发症,包括黄疸、腹水、食管静脉曲张出血、肝性脑病或肝脏合成功能受损(由凝血酶原时间或总胆红素升高反映),肝硬化患者被视为患有失代偿性肝硬化。失代偿性肝硬化通常被定义为柴尔德-特科特-普7分或以上(B级或C级)。因为抗病毒治疗已被证明可以提高失代偿期肝硬化患者的无移植存活率,所以无论ALT或HBV DNA水平如何,他们也应该开始口服抗病毒治疗。如果符合条件,晚期患者也应该进行肝移植。
血清HBV DNA水平
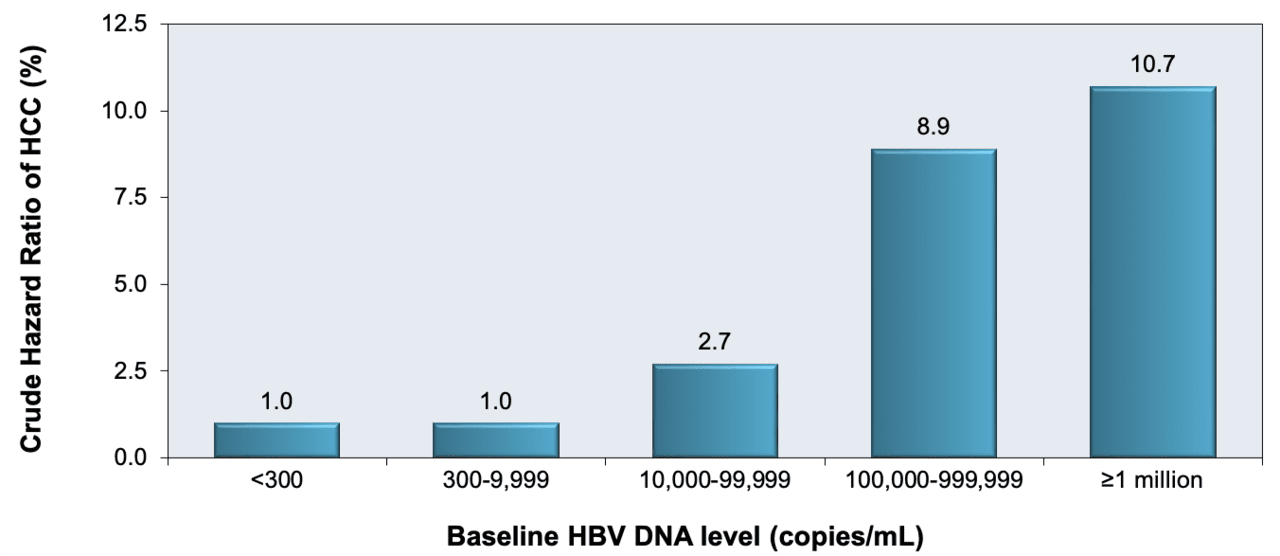
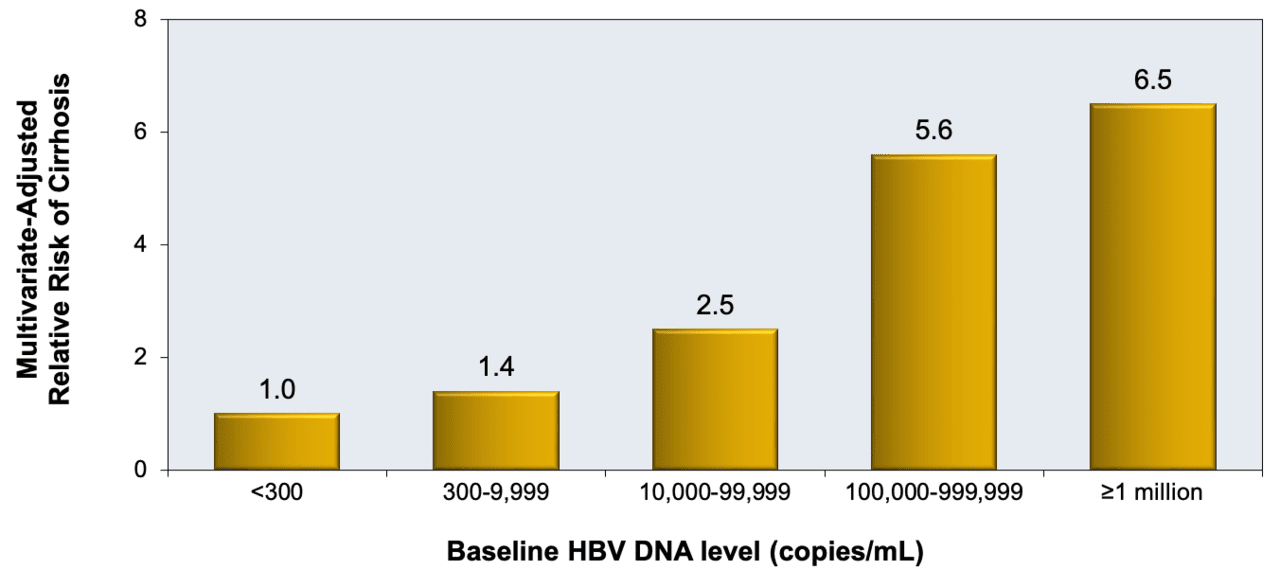
因为当单独检查时,ALT和疾病活动度之间可能缺乏相关性,所以ALT必须与血清HBV DNA水平一起考虑。[22,23]在大型前瞻性队列研究中,研究人员在台湾省招募了3653名30至65岁的人,并对他们进行了平均11.4年的随访;当与HBV DNA水平低于10,000拷贝/mL(约2,000 IU/mL)的那些相比时,显示出肝癌的风险在血清HBV DNA水平为10,000至99,999拷贝/mL(约2,000至20,000 IU/mL)的那些中高2.7倍,在HBV DNA水平大于或等于100万拷贝/mL(大于或等于约200,000)的那些中高10.7倍图1).[24]这项里程碑式的研究提供了血清HBV DNA水平作为疾病发病机制的主要驱动因素的早期概念证据,以及HBV抑制作为减缓疾病进展的关键干预措施的可能性。[24]在一项独立但类似的研究中,还发现慢性HBV患者随着血清HBV DNA水平的增加,肝硬化的风险增加,与HBV DNA水平低于300拷贝/mL(低于约60 IU/mL)的人相比,HBV DNA水平高于100万拷贝/mL(约200,000 IU/mL)的人的风险明显高6.5倍(图2).[25]
丙氨酸氨基转移酶水平
血清ALT水平提供了一种可以指示肝脏炎症的快速且无创的测量方法。2002年,研究人员建议使用女性ALT水平高于19 U/L和男性高于30 U/L的正常值上限作为推荐临界值,以准确识别潜在的丙型肝炎病毒血症患者。随后,美国肝病研究协会(AASLD)乙型肝炎指南建议使用与ALT水平正常值上限相同的阈值。[26,27,28]这2018 AASLD乙肝指导但是,将用于治疗目的的正常值上限更改为女性25 U/L,男性35 U/L。[4]这些临界值低于许多商业实验室定义的正常值上限,其范围来自一般人群,更具体地来自没有乙型肝炎或丙型肝炎感染证据的献血者。由于脂肪肝在“健康”供体(ALT水平可能升高)中的高患病率,使用从这些供体库中获得的正常值上限可能无法最大限度地检测出因病毒性肝炎而患有潜在肝病的个体。[29]因此,即使患者可能具有参考实验室定义的“正常”ALT结果,更严格的临界值也会降低遗漏由乙型肝炎引起的潜在肝病的可能性。同样重要的是要注意,不应根据单次血清ALT测量来做出治疗决定。这些数值经常变化,HBV感染的阶段将需要随着时间的推移通过血清ALT的多次测量来确认,通常每3至6个月抽取一次,特别是考虑到HBV感染的动态性质。
慢性HBV感染的免疫阶段
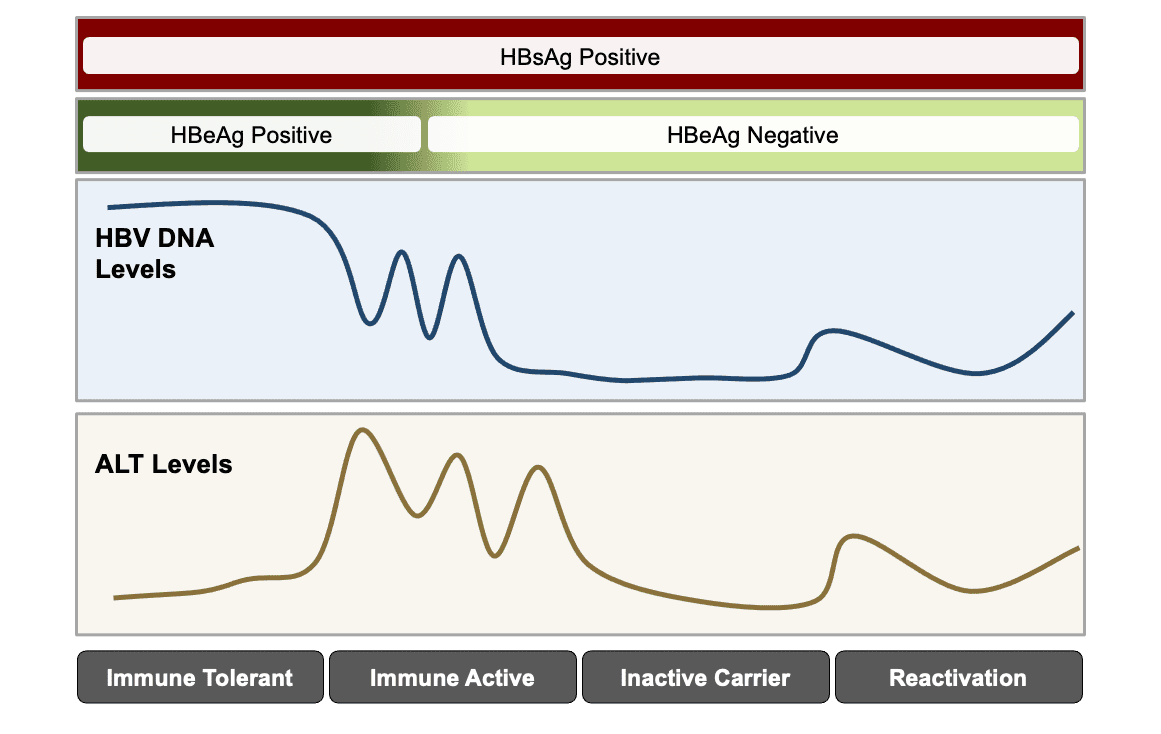
从概念的角度来看,慢性HBV感染的特征在于四个阶段(或免疫反应类型):免疫耐受、免疫活性、非活性携带者和再活化。[30,31,32,33]慢性HBV感染可能发生的肝损伤主要与宿主对HBV感染的肝细胞的免疫反应有关;与这种免疫反应相关的炎症和肝细胞死亡被认为主要发生在慢性HBV的免疫活跃期。慢性HBV病毒感染的阶段并不是一成不变的——个体在其一生中可能经历这些不同阶段的转变(图3)。[4,31]
免疫耐受的慢性HBV
AASLD将免疫耐受期描述为HBeAg阳性、非常高的HBV DNA水平(通常大于100万IU/mL)、ALT和/或AST水平正常或轻微升高、肝活检(如果进行)显示无纤维化和轻微炎症的阶段。[4]尽管具有非常高的HBV DNA水平,但对病毒感染的肝细胞几乎没有免疫反应,并且肝脏炎症最小。此外,这些人往往对口服抗病毒治疗或聚乙二醇干扰素反应不佳。[34]因此,处于免疫耐受阶段的人通常不被认为是治疗的候选人,除非他们符合特定的年龄和/或组织学标准。这些人应每6个月监测一次ALT,以评估是否转变为免疫活性感染。[4]然而,研究表明,在ALT正常的40岁以上的慢性HBV患者中,多达三分之一的人可能有明显的炎症(2级或更高)和/或纤维化(2级或更高)。在这些患者中,正常ALT可能是静止期或轻微疾病的不太可靠的预测指标。[35,36]
免疫活性慢性HBV或慢性HBV的再激活
AASLD将免疫活性慢性HBV定义为ALT持续升高至少2倍于正常上限(或有明显组织学疾病的证据)加上HBV DNA升高超过2000 IU/mL(如果HBeAg阴性)或超过20000 IU/mL(如果HBeAg阳性)。[4]如果HBeAg阴性的人在非活跃携带期一段时间后出现这种情况,这也被称为再激活。对于没有肝硬化或任何需要HBV治疗的特殊情况的人,治疗的主要适应症是免疫活性的证据,如ALT和血浆HBV DNA水平的持续(至少3至6个月)升高所反映的。支持抗病毒治疗在降低临床事件(肝硬化和HCC相关死亡率)风险方面获益的证据主要发现于符合免疫活性疾病标准的患者。[15]这些研究包括观察性研究以及随机对照试验(RCT ),这些研究将对照组(未治疗或安慰剂)与基于干扰素的治疗或口服核苷或核苷酸类似物进行了比较。对3463名患者进行平均28个月随访的7项随机对照试验表明,抗病毒治疗显著降低了失代偿性肝病和肝硬化的风险。[15]此外,在35项对59,201名患者进行的平均为期60个月的观察性研究中,抗病毒治疗与对照组相比,与该人群中HCC、肝硬化和全因死亡率的降低相关。[15]
非活动性慢性乙型肝炎
AASLD将非活动期慢性HBV描述为HBeAg阴性(和抗-HBe阳性),血清HBV DNA水平低于2000 IU/mL,ALT和/或AST水平持续正常,肝活检证实不存在明显的坏死性炎症,以及在肝活检或无创性检测中观察到不同水平的纤维化。[4]这些人通常不被认为是治疗的候选人,但需要持续监测免疫活性转换。此外,这些个体可以自发地或在免疫抑制的情况下继续HBV再激活。值得注意的是,即使是低HBV病毒水平的非活跃携带者也仍然有感染HCC的风险。[35,37]因此,指南建议这些患者在需要时也进行HCC筛查。
乙型肝炎治疗指导建议
几个领先的专业组织已经就何时开始治疗慢性HBV患者提供了指导。[4,11,12]以下总结旨在对他们开始HBV治疗的推荐适应症进行简要描述。鼓励读者访问这些原始文档,以了解更多细节、讨论以及关于证据水平和建议力度的信息
| 风险群体 | AASLD 2018 | APASL 2015 | EASL 2017 | 世卫组织 2024 |
|---|---|---|---|---|
| 没有肝硬化 | 处理以下情况: – ALT ≥2xULN1, 或者 -显著的组织学疾病2 和 – HBV DNA >2000IU/ml,如果HBeAg-没有 – HBV DNA >20,000IU/ml,如果HBeAg-积极的 | 处理以下情况: – ALT >2xULN3, 或者 -显著的组织学疾病3 和 – HBV DNA >2000IU/ml,如果HBeAg-没有 – HBV DNA >20,000IU/ml,如果HBeAg-积极的 | 处理以下情况: -谷丙转氨酶> 40国际单位/升,HBV DNA >2,000IU/ml,且活检证明至少有中度坏死性炎症或者纤维化,或者 – HBV DNA >2,000 IU/mL,且活组织检查证据至少为中度纤维化,或者 – HBV DNA >20,000IU/ml,谷丙转氨酶> 2倍ULN3 不管纤维化程度如何 | 治疗(如果有): -显著的纤维化5 -丙型肝炎病毒、丙型肝炎病毒或艾滋病毒的混合感染 -肝癌或肝硬化家族史 -共病 -免疫抑制 肝外 -持续异常ALT6 |
| 代偿性肝硬化 | 对待所有人4 | 处理以下情况: -HBV DNA > 2000IU/ml,或者 – ALT高尚的3 | 对待所有人4 | 对待所有人4 |
| 失代偿 | 对待所有人4并推荐肝脏移植 | 对待所有人4 | 对待所有人4 | 对待所有人4 |
| 缩写:ASLD =美国肝病研究协会;亚太肝脏研究协会;EASL=欧洲肝脏研究协会;世卫组织=世界卫生组织;ALT =丙氨酸转氨酶;ULN =正常值上限 1不管HBV DNA,ALT,还是HBeAg地位;2正常上限,定义为ALT男性35 IU/L,女性25iu/L;3男女均定义为ALT 40 IU/L;4根据组织病理学分级/分期定义为至少中度坏死性炎症或至少中度纤维化;5APRI或瞬时弹性成像的显著纤维化阈值尚未在青少年中得到充分验证;6定义为两个ALT值大于在6至12个月的时间间隔内,女性为19 IU/L,男性为39 IU/L,具体时间间隔不明。 | ||||
.
美国肝病研究协会(AASLD)
美国肝病研究协会(AASLD)乙型肝炎指南已成为美国主要的HBV治疗指南。AASLD 2018乙肝指导中的建议是在文献综述后由专家小组(胃肠病学和肝病学)开发的。[4,26]该指南的最新版本于2018年发布,作为2016年AASLD指南的更新,之前的2016年版本有更正式的证据审查。[4,26]2016年和2018年AASLD乙型肝炎指南建议慢性HBV患者在下列情况下开始HBV治疗。[4,26]
- 免疫活性疾病:建议对患有免疫活性疾病的人进行治疗。出于治疗目的,免疫活性疾病被定义为(ALT升高(至少是正常上限的2倍)或明显的组织学疾病的证据,以及(2)如果HBeAg阴性,HBV DNA升高超过2000 IU/mL,或者如果HBeAg阳性,升高超过20000 IU/mL。AASLD建议使用ALT正常值上限(男性为35 U/L,女性为25 U/L)来指导管理决策。值得注意的是,2016年和2018年AASLD指南都没有讨论ALT升高的持续时间被视为一个持续的(而不是孤立的)发现,但之前的2009年指南讨论了使用3至6个月的时间。显著的组织学疾病被定义为至少中度的坏死性炎症和/或纤维化。
- 代偿性肝硬化:建议对所有肝硬化患者进行治疗,无论HBV DNA水平、HBeAg状态或ALT水平如何。
- 失代偿:建议在考虑肝移植的同时开始口服抗病毒治疗。
- 选定的老年患者:建议对ALT水平正常、HBV DNA水平升高(1,000,000 IU/mL)且肝活检标本显示明显坏死性炎症或纤维化的40岁以上成年人进行治疗。
亚洲太平洋肝脏研究协会
亚太肝脏研究协会(APASL)乙型肝炎指南是由该地区的专家小组制定的,这些专家主要来自肝病学和胃肠病学专业。最近的APASL乙型肝炎指南于2015年出版。[11]这2015 APASL乙型肝炎指南建议慢性HBV患者在以下情况下开始HBV治疗。[11]
- 没有肝硬化:可对以下非肝硬化患者开始治疗:( ALT持续升高(两次检测之间至少1个月,高于正常值上限的2倍);( 2)如果HBeAg阴性,HBV DNA升高至2000 IU/mL以上;如果HBeAg阳性,则升高至20000 IU/mL以上。男性和女性用于指导管理决策的ALT正常值上限均为40 U/L。此外,无论ALT或HBV DNA水平如何,活检显示至少中度炎症和/或显著纤维化的患者也应考虑接受治疗。中度炎症定义为Ishak活性评分大于3(满分为18分)或METAVIR活性评分为A2或A3;根据METAVIR纤维化评分或Ishak纤维化分期为3或更高,显著纤维化意味着F2或更高。
- 代偿性肝硬化:建议使用(1) HBV DNA水平大于2000 IU/mL,无论ALT水平或HBeAg状态,或(2)任何可检测的HBV DNA水平,如果ALT升高,无论HBeAg状态。
- 失代偿:无论ALT水平或HBeAg状态如何,建议用任何可检测到的HBV DNA水平进行治疗。
欧洲肝脏研究协会(EASL)
欧洲肝脏研究协会(EASL)乙型肝炎临床实践指南是欧洲主要的乙型肝炎指南,本文件主要由胃肠病学和肝病学专家撰写。[12]这EASL乙型肝炎临床实践指南建议在下列情况下开始HBV治疗。[12]
- 没有肝硬化
- 无论HBeAg状态如何,如果(1)HBV DNA水平大于2000 IU/mL,(ALT高于正常值上限(男性和女性约为40 IU/L),以及(3)有至少中度肝脏坏死性炎症和/或至少中度纤维化的肝活检证据,则建议进行治疗。
- 无论ALT水平或HBeAg状态如何,如果(1)HBV DNA水平大于2000 IU/mL,并且(2)有至少中度纤维化的肝活检证据(基于肝活检或无创性纤维化标志物),建议进行治疗。
- 无论HBeAg状态如何,如果(1)HBV DNA水平大于20,000 IU/mL和(ALT大于正常值上限的2倍(男性和女性约为40 IU/L),无论纤维化程度如何,都建议进行治疗。
- 代偿性肝硬化:无论ALT水平或HBeAg状态如何,建议用任何可检测到的HBV DNA水平进行治疗。
- 失代偿:无论ALT水平或HBeAg状态如何,建议用任何可检测到的HBV DNA水平进行治疗。
- 选定的适应症:这些指南还指出,即使没有之前的适应症,也可以提供治疗:
- 年龄超过30岁、ALT持续正常且HBV DNA水平高的HBeAg阳性患者,无论肝组织学的严重程度如何。
- 有肝细胞癌、肝硬化或肝外表现家族史的人。
世界卫生组织(WHO)
2024年,世界卫生组织发布了HBV预防、护理和治疗综合指南的更新版。这些更新包括扩大治疗资格,适用于所有成年人以及12岁或以上的青少年。在下面列出的四个主要治疗标准中,只有一个要求获得HBV DNA定量,这是在资源有限的环境中获得治疗的主要障碍。
- 没有肝硬化:治疗12岁以上的成人或青少年,如果:
- 显著纤维化定义为:
- APRI >0.5或瞬时弹性成像> 7.0 kPa,或者
- 男性HBV DNA水平> 2000 IU/mL,ALT ≥30 U/L,女性≥19 U/L
- 存在以下任何情况:
- 混合感染(丁型肝炎病毒,艾滋病毒,丙型肝炎病毒),或者
- 肝癌或肝硬化家族史,或者
- 免疫抑制,或者
- 共病(如糖尿病、代谢相关脂肪性肝病或MASLD),或者
- 肝外表现(如肾小球肾炎、血管炎)
- 显著纤维化定义为:
- 持续异常的ALT水平:建议治疗持续异常的ALT水平(定义为在6至12个月期间,在未指定的时间间隔内,女性ALT值≥19或男性ALT值≥30 I/U)。
- 肝硬化:建议对所有此类个体进行治疗,无论HBV病毒水平如何。
- 失代偿:建议对所有此类个体进行治疗,无论HBV病毒水平如何。
HBV初级保健工作组
HBV初级保健工作组包括来自美国肝病学、传染病、药学、初级保健和公共卫生的成员。[38]这HBV初级保健工作组指南于2020年初首次发布,可在本网站(乙型肝炎在线)获得。[38]本文件的目标是为初级保健医疗提供者提供简化的、最新的、易于获取的HBV管理指南。注意,本指南没有将HBeAg状态纳入最初的决策过程,但是建议HBeAg阳性的人接受HBeAg监测,以寻找HBeAg血清转换的证据。HBV初级保健工作组指南建议在下列情况下开始HBV治疗。[38]
- 没有肝硬化:对于没有肝硬化的人,如果HBV DNA水平大于2000 IU/mL并且ALT水平升高,建议进行治疗,无论HBeAg状态如何。为此,ALT升高被定义为女性高于25 U/L,男性高于35 U/L,并持续至少3至6个月。
- 肝硬化:建议对所有肝硬化患者进行治疗,无论HBV DNA水平、ALT水平或HBeAg状态如何。
- 失代偿:建议进行治疗,但应立即将患者转介给肝病学家。
开始治疗的特殊适应症
HBV患者存在各种特殊的临床情况,无论肝硬化状况、肝转氨酶水平或HBV DNA水平如何,都可能需要抗病毒治疗。[4]这些具体情况中最常见的列举如下。
- HBV DNA水平高于200,000 IU/mL的孕妇:HBV治疗适用于妊娠晚期HBV DNA水平高于200,000 IU/mL的所有孕妇。[4,6]对具有高HBV DNA水平的孕妇进行HBV治疗的目的是除了给新生儿进行被动和主动HBV免疫之外,进一步降低围产期传播的风险。[39]
- 艾滋病毒和HBV病毒双重感染者:建议所有艾滋病毒感染者采用完全抑制性抗逆转录病毒疗法治疗艾滋病毒。[40]此外,无论肝硬化状况、肝转氨酶水平或HBV DNA水平如何,所有艾滋病毒携带者和慢性HBV患者都应同时接受HBV治疗。[41]治疗HIV合并感染患者的HBV的目的是降低HIV和HBV合并感染患者的肝脏相关发病率和死亡率的额外风险(与HBV单一感染或HIV单一感染患者相比)。[42,43]抗病毒治疗应确保同时对HIV和HBV进行充分的积极治疗,治疗方案最好包括三种抗HIV活性药物和两种抗HBV活性药物(通常替诺福韦DF或阿拉芬胺与恩曲他滨或拉米夫定).[41]
- 面临HBV病毒复活风险的人:患有未经治疗的慢性HBV或既往感染过HBV的个体,如果接受免疫抑制、细胞毒性或生物性缓解疾病的抗风湿药物,则有HBV再激活的风险。[9,10,44]在这种情况下,HBV再激活被定义为HBV DNA水平高于基线或血清逆转(从HBsAg阴性到HBsAg阳性)。这种重新激活是由于HBV免疫控制的丧失,潜在的高水平病毒复制和由此产生的炎症活动或爆发。[9,10]接受直接抗病毒药物(DAAs)治疗的丙肝患者也可能出现HBV的再激活。[45,46]在任何HBV病毒再激活风险增加的情况下,在免疫抑制或丙肝病毒治疗前给予HBV抗病毒治疗的主要目的是降低HBV病毒再激活和相关肝损伤的风险,在这种情况下肝损伤可能很严重。[9,10]有关此主题的更多详细信息,请参见上的一课免疫抑制情况下的HBV再激活.
- 接受艾滋病毒暴露前预防的慢性HBV患者:在美国,FDA批准了两种HIV暴露前预防(PrEP)方案:替诺福韦DF-恩曲他滨或者替诺福韦阿拉芬酰胺-恩曲他滨.[47,48]HIV PrEP可能适用于同时患有慢性HBV病毒感染的患者。由于这两种用于HIV准备的口服药物组合对HBV病毒都有很高的活性,任何接受口服HIV准备的慢性HBV患者也在接受HBV治疗。与口服准备方案相比,批准用于HIV准备的长效注射药物cabotegravir对HBV没有活性。重要的是要理解,任何间歇服用当前推荐的口服HIV制剂或断断续续口服HIV制剂的人都可能产生与HBV感染相关的意外负面后果,例如产生HBV耐药性或出现HBV相关的肝火。当口服HIV PrEP用于慢性HBV病毒感染者时,应包括与口服HIV PrEP中断风险相关的适当咨询,以及如果口服HIV PrEP停止,应进行临床和实验室监测。
总结要点
- HBV治疗的目标是防止肝硬化、肝细胞癌和肝相关死亡的发展。
- 抗病毒治疗不被认为是治愈性的,但可以改善血清学、病毒学和组织学终点。它还被证明可以降低某些患者发生肝硬化和HCC等肝脏相关疾病的风险。
- 包括AASLD、EASL、APASL和世卫组织在内的多个组织发布了指南,阐述了慢性HBV患者的治疗适应症。
- 根据这些组,抗病毒治疗适用于所有慢性HBV和肝硬化患者,无论ALT水平如何。
- 根据大多数指南,抗病毒治疗适用于符合持续免疫活性疾病标准(定义为HBV DNA水平升高(大于2000 IU/ML)和ALT水平持续升高)的无肝硬化的慢性HBV患者。
- 为了对慢性HBV病毒感染者做出治疗决定,AASLD指南建议女性使用25 IU/L的正常ALT上限,男性使用35iu/L;世卫组织谷丙转氨酶阈值女性为19 IU/L,男性为39 IU/L。
- 慢性HBV的抗病毒治疗适用于具有至少中度肝脏坏死性炎症或纤维化证据的患者,这些证据传统上通过活检确定,但现在更经常通过非侵入性测量,如AST-血小板比率指数或瞬时弹性成像。
- 对于患有各种特殊疾病(包括妊娠、免疫抑制和HIV双重感染)的患者,无论疾病处于何种阶段,都可能需要对慢性HBV进行抗病毒治疗。
- 在决定对慢性HBV患者进行治疗或活检时,应考虑其他临床因素,如年龄、HCC家族史和合并症(即肝外表现)。
引文
- 1.Likhitsup A,Lok AS。了解乙型肝炎病毒感染的自然史和治愈的新定义以及临床试验的终点。临床肝病。2019;23:401-16.[PubMed文摘]
- 2.张里,刘。慢性乙型肝炎中的乙型肝炎复发:发病机制、自然病程和治疗。j肝醇。2014;61:1407-17.[PubMed文摘]
- 3.Walker M,El-Serag HB,Sada Y,等。肝硬化在随后诊断为肝细胞癌的患者中被低估。营养药物疗法。2016;43:621-30.[PubMed文摘]
- 4.泰劳·纳、洛克·阿斯夫、麦克马洪·BJ等。慢性乙型肝炎预防、诊断和治疗的最新进展:AASLD 2018年乙型肝炎指南。肝病学。2018;67:1560-99.[PubMed文摘]
- 5.迪恩斯塔·JL。乙肝病毒感染。英国医学博士。2008;359:1486-500.[PubMed文摘]
- 6.美国乙型肝炎病毒感染的预防:免疫实践咨询委员会的建议。MMWR重组代表2018;67:1-31.[PubMed文摘]
- 7.DNA整合:分子机制和临床意义。病毒。2017;9.pii: E75。[PubMed文摘]
- 8.Querido S,Weigert A,adra go T,等.乙型肝炎表面抗原血清阴性和核心抗体血清阳性肾移植受者的乙型肝炎再激活风险移植传染疾病。2019;21:e13009。[PubMed文摘]
- 9.筛查和预防预防乙型肝炎再激活:其他人群和新药物。临床肝病。2019;23:521-34.[PubMed文摘]
- 10.筛查和预防乙型肝炎再激活:血液和实体肿瘤患者。临床肝病。2019;23:511-9.[PubMed文摘]
- 11.萨林·斯克、库马尔·M、刘·GK等,《亚太地区乙型肝炎管理临床实践指南:2015年更新》。肝醇国际。2016;10:1-98.[PubMed文摘]
- 12.欧洲肝脏研究协会。EASL 2017年乙肝病毒感染管理临床实践指南。j肝醇。2017;67:370-98.[PubMed文摘]
- 13.世界卫生组织。慢性乙型肝炎感染者的预防、诊断、护理和治疗指南。2024年3月29日。[世卫组织]
- 14.拉费蒂E,法托维奇G,多纳托f。未治疗的慢性乙型肝炎患者的肝细胞癌发病率:一项系统综述和荟萃分析。肝脏Int。2016;36:1239-51.[PubMed文摘]
- 15.洛克·阿斯,麦克马洪·BJ,小布朗·RS,等。成人慢性乙型肝炎病毒感染的抗病毒治疗:一项系统综述和荟萃分析。肝病学。2016;63:284-306.[PubMed文摘]
- 16.Ghany MG。当前慢性乙型肝炎的治疗指南:核苷类似物和聚乙二醇干扰素的作用。最佳胃肠临床实践。2017;31:299-309.[PubMed文摘]
- 17.李燕,黄,王振中,等。应用荟萃分析进行系统综述:瞬时弹性成像对慢性乙型肝炎患者肝纤维化分期的诊断准确性。营养药理学疗法。2016;43:458-69.[PubMed文摘]
- 18.钟CC,文卡特什SK,Siew EP。常规临床超声对肝纤维化分期的准确性。临床影像科学杂志。2012;2:58.[PubMed文摘]
- 19.放大图片作者:Lurie Y,Webb M,Cytter-Kuint R,Shteingart S,Lederkremer GZ .肝纤维化和肝硬化的非侵入性诊断。世界胃肠病学杂志。2015;21:11567-83.[PubMed文摘]
- 20.在乙型肝炎病毒感染患者中预测肝纤维化和肝硬化的FIB-4的验证以及与其他简单无创性指标的比较。肝脏Int。2010;30:546-53.[PubMed文摘]
- 21.血清标志物对慢性乙型肝炎和慢性乙型肝炎肝纤维化分期的有效性。2014;21:930-7.[PubMed文摘]
- 22.Keeffe EB,Dieterich DT,Han SH,等。美国慢性乙型肝炎病毒感染的治疗算法:2008年更新。临床胃肠肝病。2008;6:1315-41.[PubMed文摘]
- 23.洛克阿斯,希思科特EJ,胡夫纳格尔JH。乙型肝炎的管理:2000 -研讨会摘要。胃肠病学。2001;120:1828-53.[PubMed文摘]
- 24.陈志军,杨喜,苏军,等。血清乙型肝炎病毒DNA水平的生物学梯度与肝细胞癌的危险性。贾马。2006;295:65-73.[PubMed文摘]
- 25.你好,杨,苏,陈志军,你好。基于循环乙型肝炎病毒载量水平预测肝硬化风险。胃肠病学。2006;130:678-86.[PubMed文摘]
- 26.Terrault NA,Bzowej NH,Chang KM,Hwang JP,Jonas MM,Murad MH。AASLD慢性乙型肝炎治疗指南。2016;63:261-83.[PubMed文摘]
- 27.洛克阿斯,麦克马洪BJ。慢性乙型肝炎。肝病。2007;45:507-39.[PubMed文摘]
- 28.普拉蒂D,泰奥利E,扎内拉A等更新了血清丙氨酸氨基转移酶水平健康范围的定义。安实习医生。2002;137:1-10.[PubMed文摘]
- 29.Kariv R,Leshno M,Beth-Or A,等。大规模人群研究中血清丙氨酸氨基转移酶正常上限及其调节因素的再评估。肝脏Int。2006;26:445-50.[PubMed文摘]
- 30.胡夫纳格尔JH,斗娥,梁TJ,弗莱舍R,洛克作为。乙型肝炎的管理:临床研究研讨会纪要。肝病学。2007;45:1056-75.[PubMed文摘]
- 31.麦克马洪·BJ。慢性乙型肝炎的自然史。2010;14:381-96.[PubMed文摘]
- 32.麦克马洪·BJ。慢性乙型肝炎病毒感染的自然史。肝病学。2009;49:S45-55。[PubMed文摘]
- 33.索雷尔MF,贝隆吉亚EA,科斯塔J,等。美国国立卫生研究院共识发展会议声明:乙型肝炎的管理。安实习医学。2009;150:104-10.[PubMed文摘]
- 34.曾TC,考JH。治疗免疫耐受的乙型肝炎。2015;22:77-84.[PubMed文摘]
- 35.陈志军,杨你好。揭示慢性乙型肝炎的自然史。胃肠肝病杂志。2011;26:628-38.[PubMed文摘]
- 36.莱米,凯悦BJ,纳赛尔我,库里米,阿夫达尔新罕布什尔州。慢性乙型肝炎患者ALT持续正常的临床意义。j肝醇。2007;47:760-7.[PubMed文摘]
- 37.陈继东,杨喜,伊洛伊杰,等。非活动性乙型肝炎病毒携带者仍有患肝细胞癌和肝相关死亡的风险。胃肠病学。2010;138:1747-54.[PubMed文摘]
- 38.唐,桑顿和初级保健工作组。乙型肝炎管理:初级保健提供者指南。2020年2月25日。
- 39.布朗RS Jr,麦克马洪BJ,洛克阿斯,等。妊娠期慢性乙型肝炎病毒感染的抗病毒治疗:一项系统综述和荟萃分析。肝病学。2016;63:319-33.[PubMed文摘]
- 40.成人和青少年抗逆转录病毒指南小组。成人和青少年艾滋病毒感染者抗逆转录病毒药物使用指南。卫生与公众服务部。开始抗逆转录病毒疗法。2019年12月18日。[HIV.gov]
- 41.成人和青少年艾滋病机会性感染专题小组。成人和青少年HIV机会性感染的预防和治疗指南:美国疾病控制和预防中心、国立卫生研究院和美国传染病学会HIV医学协会的建议。乙肝病毒感染。最后更新:2024年12月16日。[HIV.gov]
- 42.法拉德-恩武利亚O,西伯格EC,里纳尔多CR,巴德里S,威特M,硫氯。慢性乙型肝炎与慢性丙型肝炎病毒感染的肝脏相关死亡率的比较风险。临床感染疾病。2012;55:507-13.[PubMed文摘]
- 43.Thio CL,Seaberg EC,Skolasky R Jr,等,《多中心队列研究(MACS)中乙型肝炎病毒与肝脏相关死亡率的风险》。柳叶刀。2002;360:1921-6.[PubMed文摘]
- 44.佩瑞罗RP,吉什R,法尔克-伊特YT。美国胃肠病学会关于免疫抑制药物治疗期间乙型肝炎病毒再激活的预防和治疗的技术综述。胃肠病学。2015;148:221-244.e3[PubMed文摘]
- 45.布莱克·JT,谢尔曼·柯。乙型肝炎病毒(HBV)再激活-丙型肝炎病毒(HCV)直接作用剂的潜在作用。修订版医学病毒学。2018;28:e1984。[PubMed文摘]
- 46.Mücke MM,Backus LI,Mücke VT,等。丙型肝炎直接抗病毒治疗期间乙型肝炎病毒再激活:一项系统综述和荟萃分析。柳叶刀胃肠肝病。2018;3:172-180.[PubMed文摘]
- 47.3期发现研究:每日F/TAF或F/TDF用于HIV暴露前预防。摘要104磅。出席:逆转录病毒和机会性感染会议;2019年3月4日-7日;西雅图。[CROI]
- 48.美国公共卫生服务。美国预防HIV感染的暴露前预防-2017年更新。2018年3月:1-77。
附加参考
- Ahn J,Lee HM,Lim JK,等。恩替卡韦在美国初治慢性乙型肝炎患者中的安全性和有效性ENUMERATE研究。营养药物疗法。2016;43:134-44.[PubMed文摘]
- Ahn J,Lim JK,Lee HM,等。恩替卡韦治疗慢性乙型肝炎患者的肝细胞癌发生率较低:ENUMERATE研究的结果。胃肠病学杂志。2016;111:1297-304.[PubMed文摘]
- Baqai S,Proudfoot J,Xu R,Kane S,Clark M,Gish R .恩替卡韦单药治疗和替诺福韦-恩替卡韦联合治疗慢性乙型肝炎患者的疗效比较。BMJ开放式胃肠。2015;2:e000030。[PubMed文摘]
- 常,Gish RG,de Man R,等。恩替卡韦与拉米夫定治疗HBeAg阳性慢性乙型肝炎的比较。英国医学杂志。2006;354:1001-10.[PubMed文摘]
- 常,Gish RG,Hadziyannis SJ,等。恩替卡韦治疗拉米夫定难治性慢性乙型肝炎患者的疗效和耐受性的剂量范围研究。胃肠病学。2005;129:1198-1209.[PubMed文摘]
- 常,赖春林,尹国生,等。恩替卡韦治疗乙型肝炎e抗原阳性慢性乙型肝炎患者长达5年。肝病。2010;51:422-30.[PubMed文摘]
- 常,廖,吴树生,等。长期恩替卡韦治疗可逆转慢性乙型肝炎患者的纤维化/肝硬化并持续改善组织学。肝病。2010;52:886-93.[PubMed文摘]
- 陈光,林伟,沈峰,伊洛伊杰,伦敦WT,埃文斯AA。在一项前瞻性研究中,既往HBV病毒载量作为HCC和慢性肝病死亡率和发病率预测因子胃肠病学杂志。2006;101:1797-803.[PubMed文摘]
- 科恩C,霍尔姆伯格SD,麦克马洪BJ,等慢性乙型肝炎在美国治疗不足吗?j病毒性肝炎。2011;18:377-83.[PubMed文摘]
- 严重肝纤维化或肝硬化:超声对300例病例检测的准确性分析。放射科。2003;227:89-94.[PubMed文摘]
- 迪马尔科V,罗雅科诺O,卡马克,等。慢性乙型肝炎的长期病程。肝病学。1999;30:257-64.[PubMed文摘]
- 弗莱明是的,特劳特那。替诺福韦与恩替卡韦对慢性乙型肝炎患者肝细胞癌预防作用的比较:两者各不相同。贾马Oncol。2019;5:17-18.[PubMed文摘]
- 加奈姆D,王子AM。乙型肝炎病毒感染-自然史和临床后果。英国医学博士。2004;350:1118-29.[PubMed文摘]
- Gish RG,Chang,Lai CL,等:《恩替卡韦或拉米夫定治疗初治HBeAg阳性的慢性乙型肝炎患者的HBsAg抗原丢失》,病毒性肝炎杂志。2009;17:16-22.[PubMed文摘]
- Gish RG,常,赖春林,等.用恩替卡韦治疗的乙型肝炎e抗原阳性核苷(酸)类似物初治患者的乙型肝炎表面抗原定量分析红伞。2013;18:691-8.[PubMed文摘]
- Gish RG,Lok AS,Chang,等。恩替卡韦治疗HBeAg阳性慢性乙型肝炎患者长达96周。胃肠病学。2007;133:1437-44.[PubMed文摘]
- 霍萨卡T,铃木F,小林M等。长期恩替卡韦治疗可降低乙型肝炎病毒感染患者的肝细胞癌发病率。肝病学。2013;58:98-107.[PubMed文摘]
- Katz LH,Fraser A,Gafter-Gvili A,Leibovici L,Tur-Kaspa R .拉米夫定预防免疫抑制患者乙型肝炎再激活并降低死亡率:系统综述和荟萃分析。j病毒性肝炎。2008;15:89-102.[PubMed文摘]
- 金嘎,林,韩,等。免疫耐受期慢性乙型肝炎患者肝细胞癌和死亡的高风险。肠道。2018;67:945-52.[PubMed文摘]
- 廖,宋,周文凯,等。拉米夫定治疗慢性乙型肝炎和晚期肝病。英国医学博士。2004;351:1521-31.[PubMed文摘]
- 洛克阿斯,麦克马洪BJ。慢性乙型肝炎:2009年更新。肝病学。2009;50:661-2.[PubMed文摘]
- Lok AS,Zoulim F,Dusheiko G,Ghany MG。乙肝治疗:从发现到监管批准。肝病学。2017;66:1296-1313.[PubMed文摘]
- Marcellin P,Gane E,Buti M,等.用富马酸替诺福韦酯治疗慢性乙型肝炎期间肝硬化的消退:一项5年开放性随访研究柳叶刀。2013;381:468-75.[PubMed文摘]
- 美国慢性乙型肝炎病毒感染管理的治疗算法:2015年更新。临床胃肠肝病。2015;13:2071-87.e16[PubMed文摘]
- Nana J,Skaare K,Bosson JL等,EASL-阿莱2015年在初次接受治疗的乙肝患者中使用瞬时弹性成像算法:一项独立验证。j病毒性肝炎。2021;28:1169-76.[PubMed文摘]
- 用干扰素α治疗慢性乙型肝炎的HBeAg阳性患者的长期随访。1996;334:1422-7.[PubMed文摘]
- 西托WK,Lo YR,Pawlotsky JM,袁MF。慢性乙型肝炎病毒感染。柳叶刀。2018;392:2313-24.[PubMed文摘]
- 成人慢性乙型肝炎的抗病毒治疗:美国国立卫生研究院共识发展会议的系统综述。安实习医生。2009;150:111-24.[PubMed文摘]
- Sinn DH,Kim SE,Kim BK,Kim JH,Choi女士:目前治疗标准之外的慢性乙型肝炎病毒感染患者发生肝细胞癌的风险j病毒性肝炎。2019年7月22日。[印刷前的Epub[PubMed文摘]
- 乙型肝炎病毒血症与慢性携带者肝细胞癌风险增加相关。医学病毒学杂志。2004;72:35-40.[PubMed文摘]
- 姚FY,贝斯NM。拉米夫定治疗因复制性乙型肝炎感染导致的严重失代偿性肝硬化患者。j肝醇。2000;33:301-7.[PubMed文摘]
Hits: 130
- 生物类似药药学相似性研究的问题与解答(征求意见稿)
- 麻疹疫苗:世卫组织的立场文件
- 已上市境外生产药品转移至境内生产的药品上市注册申请申报资料要求(预防用生物制品)
- 生物技术/生物制品在生产工艺变更前后的可比性
- 疫苗生产场地变更质量可比性研究技术指导原则
- 已上市疫苗药学变更研究技术指导原则(征求意见稿)
- 已上市生物制品药学变更研究技术指导原则(试行)
- 青少年免疫接种讨论指南
- 推荐的儿童和青少年免疫计划:美国,2025年:政策声明
- 儿童免疫接种讨论指南
- 建议用于出生至 6 岁儿童疫苗接种计划
- 脑膜炎(细菌性)和脑膜炎球菌病:识别、诊断和管理NICE指南更新摘要
- 轮状病毒疫苗:世卫组织立场文件-2021年7月
- 关于新冠肺炎疫苗抗原成分的声明 2024年12月
- 多糖结合疫苗药学研究及评价技术指导原则(试行)
- 疫苗临床试验统计学指导原则(试行)
- ACIP建议
- 药物临床试验样本量估计指导原则(试行)
- 预防用猴痘疫苗临床试验技术指导原则(试行)
- 美国胃肠病学会免疫抑制药物治疗期间乙型肝炎病毒再激活的预防和治疗指南
- 免疫抑制情况下的乙型肝炎再激活
- 使用自体配子降低生育治疗期间病毒传播风险的建议:委员会意见
- HBV筛查、检测和诊断
- 选择初始 HBV 治疗方案
- 何时开始HBV治疗
- 监测开始接受丙肝治疗、正在接受治疗或已经完成治疗的患者
- 慢性乙型肝炎患者的初步评估
- 疫苗说明书临床相关信息撰写指导原则(试行)
- 预防用猴痘疫苗药学研究技术指导原则(试行)
- 了解疫苗接种率的行为和社会驱动因素 世卫组织立场文件 – 2022年5月
- 2025年至2026年夏季新冠肺炎疫苗使用指南
- COVID-19 体征、症状和疾病严重程度:临床医生指南
- 预防和控制儿童流感的建议,2024–2025:政策声明
- 预防和控制儿童流感的建议,2024–2025:技术报告
- 卡介苗疫苗:世卫组织立场文件——2018年2月
- 减轻疫苗接种疼痛:世界卫生组织(WHO)立场文件—2015年9月
- 霍乱疫苗:世卫组织立场文件 – 2017 年 8 月
- 维生素A用于美国麻疹管理
- 生物制品注册受理审查指南(试行)
- 登革热疫苗:世卫组织立场文件 – 2024 年 5 月
- 白喉疫苗:世卫组织立场文件——2017年8月
- 世卫组织关于甲型肝炎疫苗的立场文件 – 2022年10月
- 世界卫生组织《根除特定类型脊髓灰质炎后遏制脊髓灰质炎病毒指南》 — 全球,2015 年
- 老年人 RSV 疫苗指南
- 英国2025年常规免疫计划
- 麻疹、腮腺炎、风疹疫苗 (PRIORIX):免疫实践咨询委员会的建议 — 美国,2022 年
- 2025 年推荐的7至18岁儿童和青少年免疫接种计划
- 乙型肝炎疫苗:世界卫生组织立场文件(2017 年 7 月)
- 全科医生带状疱疹疫苗接种计划技术指南
- AGA 关于预防和治疗高危人群乙型肝炎病毒再激活的临床实践指南
- 世界卫生组织关于戊型肝炎疫苗的立场文件(2015 年5 月)
- 世界卫生组织立场文件:b 型流感嗜血杆菌疫苗的接种(2013 年 7 月)
- 人乳头状瘤病毒疫苗:世卫组织立场文件(2022年更新)
- 2022年美国动物医院协会(AAHA)推荐的犬类疫苗指南
- 流感疫苗:世卫组织立场文件—— 2022年5月
- 日本脑炎疫苗:WHO 立场文件
- 猴痘临床指南
- 疟疾疫苗:世卫组织的立场文件
- 麻疹疫苗:世卫组织立场文件—2017年4月
- 脑膜炎球菌疫苗:世卫组织关于非洲脑膜炎地带国家使用多价脑膜炎球菌结合疫苗的立场文件,2024 年 1 月
- A 群脑膜炎球菌结合疫苗:更新后的指导意见(2015 年 2 月)
- 百日咳疫苗:世卫组织立场文件 – 2015 年 8 月
- 猴痘的临床管理与感染预防与控制 临时快速响应指南
- 老年人肺炎球菌疫苗接种考虑因素
- 肺炎球菌疫苗:世卫组织关于其在社区爆发环境中使用的立场文件
- 婴幼儿使用的肺炎球菌结合疫苗:世卫组织立场文件——2019年2月
- 脊灰疫苗:世卫组织立场文件 – 2022年6月
- 风疹疫苗:世卫组织立场文件——2020年7月
- 世界卫生组织关于破伤风疫苗的立场文件——2017 年 2 月
- 蜱传脑炎疫苗: 世卫组织立场文件 – 2011 年
- 伤寒疫苗:世卫组织立场文件 – 2018 年 3 月
- 水痘疫苗和带状疱疹疫苗: 世界卫生组织立场文件(2014年6月)
- LC16m8(冻干牛痘减毒活疫苗)天花和 mpox 疫苗:临时指南,2025 年 4 月 22 日
- 世卫组织关于黄热病疫苗的立场文件(2013 年 6 月)
- 黄热病疫苗:世卫组织对分次剂量使用的立场 – 2017 年 6 月
- 世卫组织关于免疫接种以保护婴儿感染呼吸道合胞病毒病的立场文件 2025 年 5 月
- 世卫组织接触者追踪指南
- 世卫组织关于带状疱疹疫苗的立场文件 – 2025 年 7 月
- 世卫组织立场文件:5岁以下婴幼儿肺炎球菌结合疫苗——2025年9月
- 世界卫生组织关于水痘疫苗的立场文件 ——2025 年 11 月
- 减轻疫苗接种时的疼痛:世界卫生组织立场文件 ——2015 年 9 月