Contents
第21章:麻疹
2019年12月 须呈报
疾病
麻疹是由副粘病毒家族的麻疹病毒引起的急性病毒性疾病。前驱期的特征是出现发热、不适、鼻炎、结膜炎和咳嗽。皮疹是红斑和斑丘疹,开始于头部,在三到四天内扩散到躯干和四肢。红疹出现前一至两天,口腔粘膜上可能会出现红疹点(带有蓝白色中心的小红点),并可能在出现红疹后一至两天内继续出现。
麻疹通过空气传播或飞沫传播。从前驱期开始(当第一个症状出现时)到皮疹出现后四天,个体是有传染性的。这是传染性最强的传染病之一。潜伏期约为10天(7-18天),皮疹出现前还有2-4天(Chin,2000)。
以下特征强烈提示麻疹:
- 皮疹至少三天
- 发烧至少一天,以及
- 至少以下一种—咳嗽、鼻炎或结膜炎
需要对疑似病例进行实验室确认(见下文关于诊断的部分)。
麻疹感染最常见的并发症是中耳炎(7-9%的病例)、肺炎(1-6%)、腹泻(8%)和惊厥(0.5%)。其他更罕见的并发症包括脑炎(总发病率为每1000-2000例麻疹病例中1至4例)和亚急性硬化性泛脑炎(SSPE)(见下文)(Plotkin et al, 2018 Chapter 37; Norrby and Oxman, 1990; Perry and Halsey, 2004; McLean and Carter, 1990; Miller, 1978)。在英国,历史上每5000个病例中就有一个死亡(Miller,1985)。2006年之前,英格兰和威尔士最后一例急性麻疹死亡是在1992年。在2006年至2016年期间,有4例死亡报告(PHE,2017)。麻疹的病死率与年龄有关,一岁以下儿童的病死率较高,一至九岁儿童的病死率较低,青少年和成人的病死率再次上升(Plotkin et al, Chapter 37)。在营养不良和/或患有慢性病的儿童中,包括那些免疫抑制的儿童中,并发症更常见且更严重。
麻疹脑炎
有不同形式的麻疹脑炎,它们在与皮疹发作相关的不同时间发生:
- 感染后脑脊髓炎发生在皮疹发作后约一周。大脑中很少发现传染性病毒。这种情况与脱髓鞘有关,被认为具有自身免疫基础(Perry and Halsey, 2004)
- 麻疹包涵体脑炎(也称为延迟型急性脑炎)(Barthez Carpentier et al., 1992)发生在免疫功能低下的患者中。它可以在没有麻疹样疾病的情况下发生(Kidd et al., 2003),尽管可能在几周或几个月前有麻疹暴露史(Alcardi et al.,1997)。其特征是急性神经损害和意识退化、癫痫发作和渐进性神经损伤。麻疹RNA通常可以在几天或几周内从临床标本中检测出来
- SSPE是麻疹感染的一种罕见、致命的晚期并发症。每25,000例麻疹感染中会出现一例SSPE(Miller et al., 2004)。在两岁以下被感染的儿童中,感染率为8000分之一(Miller et al., 2004; Miller et al., 1992)。一岁以下儿童患麻疹的SSPE风险是五岁以上儿童的16倍(Miller et al., 1992)。从感染麻疹到出现症状的中间间隔约为7年,但可能长达20至30年。SSPE可能会出现未被确认的麻疹感染。在SSPE患者的大脑中发现了野生麻疹病毒,包括那些没有麻疹病史的人(Miller et al., 2004)。
疾病的历史和流行病学
英格兰和威尔士于1940年开始出现麻疹病例。在1968年引入麻疹疫苗之前,每年的报告数量在160,000到800,000之间,每两年出现一次高峰(见图21.1),每年约有100人死于急性麻疹。
从1968年引入麻疹疫苗接种到20世纪80年代末,覆盖率很低(图21.1),不足以阻断麻疹传播。因此,年度报告仅降至50,000至100,000例,麻疹仍然是发病和死亡的主要原因。1970年至1988年间,每年仍有平均13例急性麻疹死亡。麻疹仍然是因接受免疫抑制治疗而无法免疫的儿童死亡的主要原因。在1974年至1984年间,51名儿童在急性淋巴细胞白血病首次缓解时死亡,其中15人死于麻疹或其并发症(Gray et al., 1987)。然而,在1970年至1983年间,超过一半的急性麻疹死亡发生在以前健康但未接种疫苗的儿童中(Miller,1985)。

图21.1 1950年至2018年麻疹疫苗接种和麻疹通知覆盖率
在1988年10月引入麻疹、腮腺炎和风疹疫苗并实现超过90%的覆盖率水平后,麻疹传播大幅减少,麻疹的通报逐渐降至非常低的水平。
由于英国麻疹传播的大幅减少,儿童不再暴露于麻疹感染,如果他们没有接种疫苗,他们仍然容易感染到老年。血清流行率研究证实,1991年学龄儿童易患麻疹的比例高于1986/1987年(Gay et al., 1995)。预计麻疹会再次大规模流行,主要影响学龄人口(Gay et al., 1995; Babad et al., 1995)。1993年,英格兰和威尔士爆发了小规模麻疹,主要影响中学生(Ramsay et al., 1994)。1993-1994年,影响苏格兰西部的麻疹流行导致138名青少年住进一家医院。
为了预防预期的流行病,英国于1994年11月开展了疫苗接种运动。超过800万名5至16岁的儿童接种了麻疹-风疹疫苗。当时,MMR库存不足,无法为所有这些儿童接种腮腺炎疫苗。目标人群对麻疹的易感性下降了7倍,麻疹的地方性传播被阻断(Vyse et al., 2002; Ramsay et al., 2003)。
为了保持麻疹疫苗接种运动后建立的麻疹控制,1996年10月采用了两剂麻疹疫苗接种计划。第二剂MMR有助于防止易感个体的积累,否则可能足以重建麻疹传播。
单剂含麻疹疫苗在预防临床麻疹方面至少有95%的有效性(Demicheli V, et al, 2012)。第二剂含麻疹成分的疫苗可以保护那些对第一剂疫苗没有反应的人(Wichmann O et al,2006)。为了消灭麻疹,世界卫生组织(世卫组织)建议接种两剂含麻疹成分的疫苗(参见:http://www.who.int/immunization/diseases/measles/en/)。
在20世纪90年代末和21世纪初,由于疫苗和自闭症之间不可信的联系引起了广泛关注,两岁儿童一剂MMR的全国疫苗覆盖率下降到80%以下。在此期间,麻疹的地方性传播仍然被阻断,尽管覆盖率下降导致易感儿童人数增加,有可能特别是在城市大规模爆发。2004/2005年发起了一项针对伦敦小学学龄儿童的补种运动。麻疹病例持续上升,2006年再次出现地方性传播。2008年,在英格兰实施了一项针对13个月至18岁所有年龄儿童(以及18岁以上继续接受教育的儿童)的MMR疫苗接种全国追赶计划,导致发病率下降,尽管在青少年群体中仍有很大比例的易感儿童。
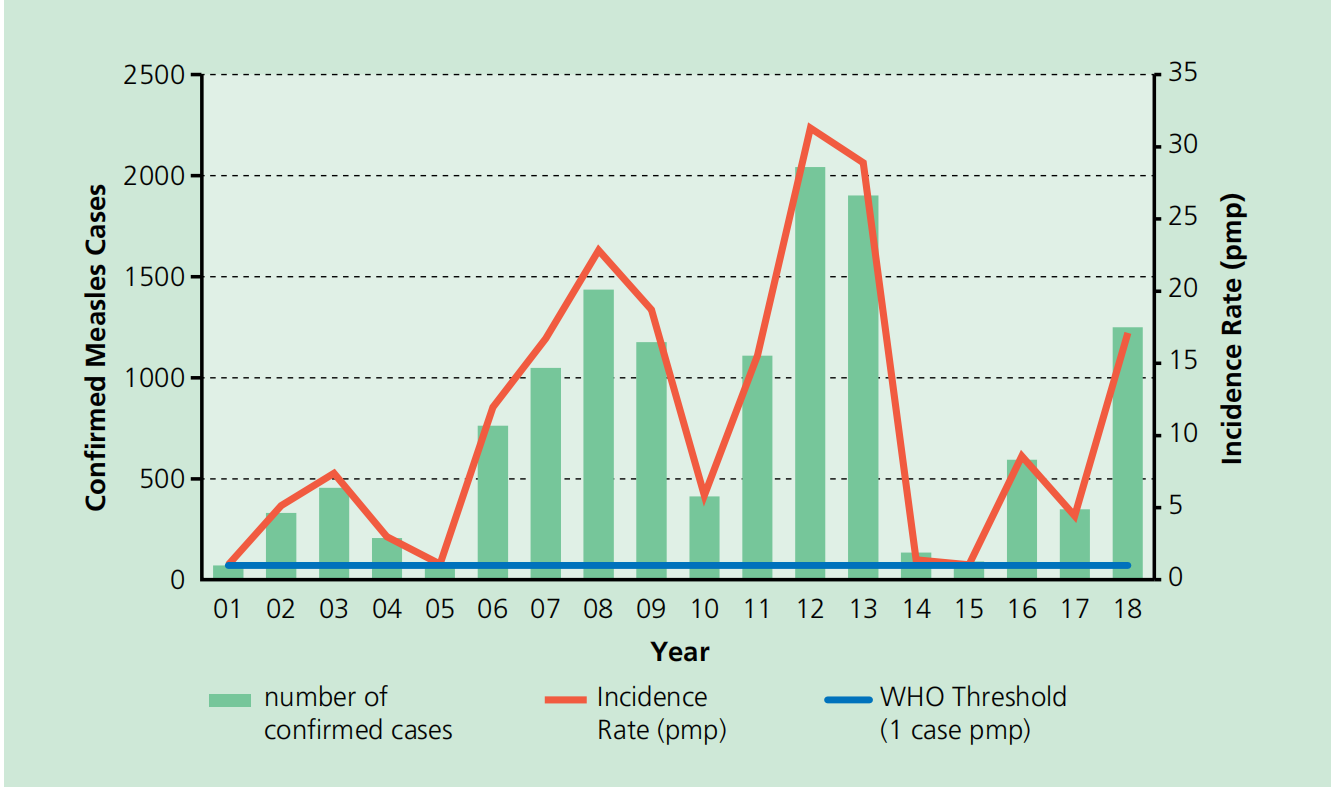
图21.2.英国2001年至2018年实验室确诊麻疹病例和发病率*的年度数量(n=13,451)。
*发病率=确诊麻疹病例/年中英国人口。这不包括输入病例。Pmp =每百万人口。
2012年和2013年初,尽管英格兰两岁儿童的MMR疫苗接种水平达到了全国最高水平,但报告的病例数量再次增加。这被认为主要归因于未受保护的比例,在20世纪90年代末和21世纪初错过疫苗接种的10-16岁儿童。2013年5月,英格兰启动了另一项全国追赶计划,以提高青少年对孕产妇死亡率的吸收。继2013年的追赶运动之后,2014年和2015年报告了低病例数。
到2014年,英国再次中断了麻疹的地方性传播,2016年,世卫组织地区核查委员会(RVC)宣布英国已经消除了地方性麻疹。在英国,在5岁儿童中评估的首剂MMR疫苗覆盖率在2016/17年度首次达到世卫组织95%的目标。自2013/14年以来,两岁时MMR1的年度疫苗覆盖率估计值一直在缓慢下降,RVC宣布,2018年麻疹传播在英国重新确立。
直到2006年,英国最后一例急性麻疹死亡病例是在1992年。2006年,一名免疫功能低下的未接种疫苗的13岁男孩死于急性麻疹。从那时起,直到2017年,又有三例因急性麻疹感染死亡。
通过免疫接种降低了麻疹发病率,这也导致了英格兰和威尔士SSPE的大幅减少。在1970年代早期,当建立SSPE登记时,每年大约报告20个病例。到20世纪90年代初,年度总数下降到约6例,在20世纪90年代末和21世纪初进一步下降到1至2例(Campbell et al., 2007)。在过去10年中,在被诊断为英国麻疹疑似患者中,SSPE病例不到5例。在英国的一项对11例病例的研究中,麻疹病毒株的测序在所有个体中鉴定出野生型(而非疫苗型)病毒,包括5名有麻疹疫苗接种史的个体(Jin et al., 2002)。对其他国家SSPE病例的研究证实了麻疹病毒野生株而非疫苗株的存在(Miki et al., 2002)。
MMR疫苗
MMR疫苗是冻干制剂,含有麻疹、腮腺炎和风疹病毒的减毒活毒株。将三种减毒病毒株分开培养,并在冻干前混合。这些疫苗包含以下成分:
Priorix®
每0.5毫升剂量的重组疫苗含有:
- 麻疹减毒活疫苗(Schwarz株)细胞培养感染剂量50 (CCID50)不低于103.0
- 不低于103.7 CCID50的活减毒腮腺炎病毒(RIT 4385株,来源于Jeryl Lynn株)
- 风疹病毒减毒活疫苗(Wistar RA 27/3株)不少于103.0 CCID50
M-RVaxPRO®
每0.5毫升剂量在复溶时含有不少于以下物质的当量:
- 减毒活麻疹病毒的1x 103 CCID50(Enders’edmons ton株)
- 12.5×103 CCID50活减毒腮腺炎病毒(Jeryl Lynn TM[B级]毒株)
- 风疹减毒活病毒(Wistar RA 27/3株)的1×103 CCID50
MMR疫苗不含硫柳汞或任何其他防腐剂。该疫苗含有已经减毒(修饰)的活生物体。当需要预防麻疹、腮腺炎和/或风疹时,建议使用MMR。
MMRVaxPRO含有猪源明胶作为稳定剂。因此,Priorix可以提供给穆斯林血统的个人(犹太法律允许在注射液中使用猪产品)。更多信息可在PHE出版物中获得疫苗和猪明胶。
正常免疫球蛋白
正常免疫球蛋白是从献血的混合血浆中制备的,含有麻疹和人群中流行的其他病毒的抗体。有两种类型的制剂可供使用,肌内或皮下使用(人正常免疫球蛋白,HNIG)和静脉使用(静脉免疫球蛋白,IVIG)。目前还没有公认的正常免疫球蛋白所需的最低麻疹抗体水平,近年来麻疹中和抗体水平已经下降。在暴露后预防中使用正常免疫球蛋白的详细信息可参见PHE麻疹暴露后预防指南。
由于vCJD从血浆产品传播的理论风险,英国目前使用的正常免疫球蛋白是从英国以外来源的血浆中制备的,有时供应会很少1。所有献血者都要接受HIV、乙肝和丙肝筛查,所有血浆库都要接受这些病毒RNA的检测。肌内/皮下产品中包括包膜病毒的溶剂去污剂灭活步骤。
储存
未复原的MMR疫苗及其稀释液应储存在+2℃至+8℃的原包装中,并避光保存。所有疫苗在某种程度上都对冷热敏感。高温加速了大多数疫苗效力的下降,从而缩短了它们的保质期。除非储存在正确的温度下,否则无法保证疫苗的有效性。冷冻可能导致某些疫苗的反应原性增加和效力丧失。它还会在容器中产生细小的裂纹,导致内容物被污染。
疫苗应使用制造商提供的稀释剂重新配制,并在一小时内使用或丢弃。
HNIG应在+2℃至+8℃的冰箱中保存在原包装中。这些产品可耐受环境温度长达一周。如果需要,可以在冷链外用坚固的包装分发。
1用于麻疹预防的正常免疫球蛋白有时会供应不足,可能需要使用替代产品和剂量。如需最新建议,请联系Public英国卫生部(PHE)或苏格兰健康保护局(www.hps.scot.nhs.uk)。
剂型
麻疹疫苗仅作为混合产品(MMR)的一部分提供。
Priorix以白色至浅粉色粉末装在玻璃瓶中,用预装注射器中的溶剂复溶。必须充分摇动重组疫苗,直到粉末完全溶解在稀释剂中。重组疫苗的颜色可以从透明的桃红色到紫红色,而不会降低疫苗效力。
M-M-RVaxPRO以冻干粉末的形式装在玻璃瓶中,用于与预装注射器中提供的溶剂复溶。必须轻轻摇动重组疫苗,以确保充分混合。在与溶剂混合之前,粉末是淡黄色的致密结晶块。完全复溶后,疫苗是一种透明的黄色液体,只有在透明且无颗粒物质的情况下才能使用。
剂量和时间表
在推荐的时间间隔内接种两剂0.5毫升(见下文)。
接种
疫苗通常通过上臂或大腿前外侧肌肉注射。然而,对于患有出血性疾病的个体,应通过深层皮下注射来接种疫苗,以降低出血的风险。
与其他疫苗一起接种
MMR疫苗可以与DTaP/ IPV、Hib/ MenC、PCV、乙肝、Men B等其他疫苗同时接种,如果MMR不能与灭活疫苗同时接种,可以在之前或之后的任意间隔时间接种同时注射的疫苗最好分开注射,但如果不可能的话,应该至少分开2.5厘米注射(美国儿科学会,2003)。应该在孩子的记录中注明接种每种疫苗的地点。
关于活疫苗间隔时间的建议是基于疫苗间干扰的具体证据。
第8页的表21.1详细说明了MMR的当前建议。
表21.1和其他活疫苗的推荐间隔时间
| 疫苗推荐组合 |
| Yellow Fever 和MMR:在这两种疫苗的MMR接种之间应观察到黄热病和至少四周的间隔期。黄热病和MMR应该不要在同一天接种1。 |
| Varicella (and zoster) vaccine 和 MMR:如果水痘(和带状疱疹)和MMR疫苗不是在同一天接种的,那么在接种疫苗之间应至少间隔四次接种疫苗周2。 |
| Tuberculin skintesting (Mantoux) 和MMR:结核菌素皮肤如果结核菌素皮肤试验已经开始,那么MMR应该延迟接种,除非预防迫切需要接种MMR疫苗。如果儿童最近有MMR,并需要结核菌素试验,则应观察4周的间隔3。 |
|
使用血液制品
当在接受血液制品(如免疫球蛋白)后的三个月内接种MMR时,对麻疹成分的反应可能会降低。这是因为这种血液制品可能含有大量的麻疹特异性抗体,这可能会阻止疫苗病毒的复制。在可能的情况下,MMR应推迟到收到此类产品后的三个月。如果最近接受过血液制品的人需要立即获得麻疹保护,仍应接种MMR疫苗。为了提供更长期的保护,MMR应该在三个月后再次接种。
处理
有关用于疫苗接种的设备的处置,包括用过的小瓶、安瓿、注射器或部分排出的疫苗,请参见Chapter 3。
疫苗使用建议
免疫接种计划的目标是在适当的时间间隔为所有符合条件的个人提供两剂MMR疫苗。
在英国目前使用的MMR疫苗的第一剂后,超过90%的个体将血清转化为麻疹、腮腺炎和风疹抗体(Tischer and Gerike, 2000)。单剂含麻疹疫苗在预防临床麻疹方面至少有95%的有效性(Demicheli V, et al, 2012)。接种第二剂含麻疹成分的疫苗后,保护率提高到95%以上(Wichmann O et al 2006)。单剂含风疹的疫苗对实验室确认的风疹提供接近100%的保护(Plotkin et al, 2018, Chapter 53)。在英国使用的单剂量含腮腺炎疫苗可提供61%至91%的腮腺炎保护作用(Plotkin et al, 2018, Chapter 40)。最近在英国进行的研究表明,单一剂量的MMR对腮腺炎的疗效较低,并且保护作用随着年龄的增长而下降((Harling et al., 2005, Cohen et al 2007)。第二剂MMR增加了对流行性腮腺炎的保护(Cohen et al, 2007),并且完全接种的病例发生疾病并发症的可能性低得多(Yung et al, 2011)。
当需要预防麻疹、腮腺炎和/或风疹时,建议使用MMR。不管是否有麻疹、腮腺炎或风疹感染或疫苗接种史,都可以接种MMR疫苗。对这些人进行免疫接种不会产生不良影响,因为他们已经具有抑制疫苗病毒复制的免疫力。
十岁以下的儿童
第一剂MMR应在12至13个月龄大时(即第一个生日的一个月内)注射。一岁前的免疫接种在麻疹风险较高的地区提供了早期保护,但残留的母体抗体可能会降低对疫苗的反应率。因此,为计划生育选择的最佳年龄是疾病风险和保护水平之间的折衷。
如果在第一个生日之前注射了一剂MMR,无论是因为到流行国家旅行,还是因为当地疫情爆发,则应忽略该剂量,并在12至13个月龄大(即在第一个生日的一个月内)和3岁4个月龄至5岁大(见第11章)。
第二剂通常在入学前注射,但也可以从18个月龄开始常规注射。母体抗体可降低对18个月龄前第一剂疫苗接种的反应(Orenstein et al., 1986; Redd et al., 2004; De Serres et al., 1995)。因此,为了给对第一剂疫苗无效的患者提供额外的保护,第二剂疫苗在18个月内不应常规使用。
在迫切需要麻疹疫苗的地方,可以在第一剂疫苗注射后一个月开始注射第二剂疫苗(ACIP., 1998)。如果儿童在不到15个月龄大时注射第二剂,则应在18个月龄后注射另一剂常规剂量(第三剂)以确保充分保护。如果儿童在15个月龄大时注射第二剂,则无需再注射常规剂量。
十岁或十岁以上的儿童和成人
所有儿童在进入中学之前都应接种两剂MMR疫苗,以降低在这种环境下暴发的风险。青少年(离校)强化课程或预约也是确保未免疫或部分免疫儿童获得MMR的机会。
自从怀孕期间停止风疹抗体筛查以来,鼓励育龄妇女接种MMR疫苗仍然很重要——例如在计划生育咨询等机会。此外,未接种疫苗或部分接种疫苗的怀孕妇女应在产后补打缺失剂量,例如在产后检查时或如果她们陪伴婴儿进行常规免疫接种时。如果需要两剂MMR,则应在第一剂后一个月注射第二剂。
MMR疫苗可以给任何年龄的人接种,应该有机会地提供给未接种或部分接种的年轻人——特别是1990年以前出生的人。新的全科医生注册和进入学院、大学或其他高等教育机构、监狱或军队服务也提供了检查个人免疫史的机会。应该为那些没有接受过MMR的人提供适当的MMR免疫。
决定何时为老年人接种疫苗需要考虑过去的疫苗接种史、个体保持易感的可能性以及未来的暴露和疾病风险:
- 1980年至1990年间在英国出生的人可能无法预防腮腺炎,但可能会接种麻疹和风疹疫苗。他们可能从未接种过含腮腺炎成分的疫苗,或只接种过一次MMR,接触天然腮腺炎的机会有限。他们应该被召回并接种MMR疫苗。如果这是他们的第一剂,一个月后应该再给一剂MMR
- 1970年至1979年间出生的人可能已经接种了麻疹疫苗,许多人在童年时期会接触到腮腺炎和风疹。然而,只要可行,这个年龄组应该提供MMR,特别是如果他们被认为有高暴露风险。如果这些成年人因为被证明对至少一种疫苗成分敏感而接种疫苗,则应接种两剂疫苗,或者应存在相关抗原血清转化的证据
- 1970年之前出生的人很可能已经感染了所有三种自然感染,并且不太可能易感。MMR疫苗应根据请求提供给这些人,或者如果他们被认为具有高暴露风险。如果此类成年人因被证明易患麻疹或风疹而接种疫苗,则应接种两剂疫苗,或者应存在相关抗原血清转化的证据
有未知或不完整疫苗接种史的个人
除非有可靠的适当免疫史,否则应假定个人未免疫。看见第十一章了解更多信息。18个月及以上未接受MMR的个体应接受两剂,至少相隔一个月。已经接受一剂MMR的个体应该接受第二剂以确保他们受到保护。
医护人员
鉴于医护人员有能力将麻疹或风疹传染给弱势群体,对他们的保护尤为重要。虽然他们可能需要接种MMR疫苗以保护自己的利益(包括预防腮腺炎),但他们也应该对麻疹和风疹免疫以保护他们的病人。
令人满意的保护证据将包括以下文件:
- 接受了两剂MMR2,或
- 麻疹和风疹抗体检测呈阳性。
所有员工都应及时进行例行免疫接种。看见第十二章了解更多信息。
正在国外旅行或打算在国外居住的个人
所有前往流行病或地方病地区的旅行者应确保根据英国的时间表(见上文)进行全面免疫接种。6个月龄大的婴儿前往麻疹高发的麻疹流行区或目前有疫情的地区,可能与当地人口混合,应接受MMR。由于在一岁前接种疫苗的婴儿对MMR的反应是次优的,因此应在推荐的年龄再接种两剂MMR。旅行中的儿童在常规年龄接种了一剂MMR后,应在第一剂疫苗接种后至少一个月接种第二剂疫苗。如果儿童年龄在15个月以下,则应给予常规学前剂量(第三剂)以确保充分保护。
禁忌症
极少数人不能接种MMR疫苗。如有疑问,应向儿科免疫顾问寻求适当的建议
传染病控制协调员或顾问,而不是扣留疫苗。
疫苗不应用于:
- 免疫抑制者(参见第六章更多细节)
- 对先前剂量的麻疹、腮腺炎或风疹疫苗有过敏反应的人
- 对新霉素或明胶有过敏反应的患者
- 孕妇
2 两剂或两剂含麻疹疫苗和两剂含风疹疫苗
MMR后的过敏反应极为罕见(每百万剂量3.5至14.4)(Bohlke et al., 2003; Patja et al., 2000; Pool et al., 2002; D’Souza et al., 2000)。可能会出现轻微的过敏症状,但不是MMR或其他疫苗进一步免疫的禁忌症。对这些事件的详细病史通常会区分过敏反应和其他不是由疫苗引起的或不危及生命的事件。在后一种情况下,有可能继续免疫过程。必须寻求专家对疫苗和接种环境的建议。必须考虑到不免疫对个人的终身风险。
预防措施
没有发烧或全身不适的小病不是推迟免疫接种的正当理由。如果个人急性不适,应推迟免疫接种,直到他们完全康复。这是为了避免由于错误地将任何体征或症状归因于疫苗的副作用而混淆任何急性疾病的鉴别诊断。
患有慢性疾病(如囊性纤维化、先天性心脏病或肾病、发育不良或唐氏综合征)的儿童特别容易感染麻疹。在这些人群中,MMR疫苗不应延迟或推迟接种。
特发性血小板减少性紫癜
接种MMR疫苗后,特发性血小板减少性紫癜(ITP)很少发生,通常在首剂疫苗接种后6周内。接种MMR疫苗后发生ITP的风险比感染麻疹或风疹病毒后发生的风险小得多。
如果在接种第一剂MMR后的六周内出现ITP,则应在接种第二剂MMR前采集血液并检测麻疹、腮腺炎和风疹抗体。
血清应送往英国公共卫生(PHE)病毒参考实验室(Colindale ),该实验室为此类儿童提供免费的专业血清学检测。如果结果表明对麻疹、腮腺炎或风疹的免疫力不完全,则建议接种第二剂MMR。
鸡蛋过敏
所有鸡蛋过敏的儿童都应该接受MMR疫苗接种,作为初级保健的常规程序(Clark et al., 2010)。最近的数据表明,对MMR疫苗的过敏反应与对鸡蛋抗原的超敏反应无关,而是与疫苗的其他成分(如明胶)的超敏反应有关(Fox and Lack, 2003)。在总共超过1000名鸡蛋过敏患者的三项大型研究中,在MMR疫苗接种后没有报道严重的心肺反应((Fasano et al., 1992; Freigang et al., 1994; Aickin et al., 1994; Khakoo and Lack, 2000)。对疫苗本身有过敏反应记录的儿童应由过敏症专科医生进行评估(Clark et al .,2010)。
怀孕和母乳喂养
没有证据表明含风疹的疫苗是致畸的。然而,作为预防措施,MMR疫苗不应用于已知怀孕的妇女。当给成年妇女注射MMR疫苗时,应建议她们避孕一个月。
当在怀孕期间或怀孕前不久接种含风疹的疫苗时,对母亲或婴儿都没有安全问题。女人们怀孕期间接种MMR或单一风疹疫苗可立即消除疑虑(参见“MMR疫苗:给孕妇的建议“)。这种情况不能作为建议终止妊娠的理由(Tookey et al., 1991)。PHE免疫部门正在对怀孕期间意外接种MMR进行监测,应向其报告此类情况(电话:020 8200 4400)。
母乳喂养不是MMR免疫接种的禁忌症,MMR疫苗可以给母乳喂养的母亲,对她们的婴儿没有任何风险。极少数情况下,在母乳中发现风疹疫苗病毒,但这并未导致婴儿出现任何症状(Buimovici-Klein et al., 1997; Landes et al., 1980; Losonsky et al., 1982)。口服疫苗不起作用。没有证据表明在母乳中发现腮腺炎和麻疹疫苗病毒。
早产儿
根据时间表,早产儿在适当的年龄接种疫苗是很重要的(参见Chapter 11)。
免疫抑制和艾滋病毒
不建议患有严重免疫抑制的患者接种MMR疫苗(参见Chapter 6)(Angel et al., 1996)。MMR疫苗可用于未免疫抑制或中度免疫抑制的HIV阳性患者(定义见表21.2)。
英国HIV协会(BHIVAhttp://www.bhiva.org/vaccination-guidelines.aspx)和儿童艾滋病毒协会(CHIVAhttp://www.chiva.org.uk/guidelines/immunisation/).
表21.2 CD4计数/微升(占淋巴细胞总数的%)
| 年龄 | 少于12个月龄 | 1-5岁 | 6至12岁 | 超过12岁 |
| 无抑制 | ≥1500 | ≥1000 | ≥500 | ≥500 |
| (≥25%) | (15–24%) | (≥25%) | (≥25%) | |
| 适度抑制 | 750–1499 | 500–999 | 200–499 | 200–499 |
| (15–24%) | (15–24%) | (15–24%) | (15–24%) | |
| 严厉的压制 | <750 | <500 | <200 | <200 |
| (<15%) | (<15%) | (<15%) | (<15%) |
神经疾病
神经疾病的存在不是免疫接种的禁忌症。如果有证据表明目前的神经恶化,包括控制不良的癫痫,免疫接种可能会推迟一段时间,直到病情稳定或诊断。然而,如果有暴露的风险,建议病人了解保护的好处可能比推迟更合适。有癫痫发作个人或密切家族史的儿童应接种MMR疫苗。
麻疹
应给出关于任何发热的可能时间和发热管理的建议。医生和护士应该寻求专家的建议,而不是拒绝免疫接种。
不良反应
MMR疫苗后的不良反应(过敏反应除外)是由于疫苗病毒的有效复制以及随后的轻微疾病。这种情况在某些人身上是可以预料的。麻疹成分引起的事件发生在接种疫苗后6至11天。腮腺炎和风疹成分引起的事件通常发生在疫苗接种后2-3周,但也可能发生在疫苗接种后6周。这些事件仅发生在对该成分易感的个体中,因此在第二次和后续剂量后不太常见。出现疫苗相关症状的个体不会传染给他人。
常见事件
接种第一剂MMR疫苗后,可能会出现不适、发热和/或皮疹,最常见的是在免疫接种后约一周,持续约两到三天。在一项对6000多名1至2岁儿童的研究中,所报告的症状在性质、频率、发病时间和持续时间方面与单独接种麻疹疫苗后通常报告的症状相似(Miller et al., 1989)。大约1%的4岁以下儿童出现腮腺肿大,通常发生在第三周。
接种第二剂MMR疫苗后的不良反应比接种第一剂疫苗后少得多。一项研究表明,与未接种疫苗的对照组相比,大学生再次接种疫苗后,发热或皮疹没有增加(Chen et al., 1991)。对1991-1993年通过美国疫苗不良事件报告系统报告的过敏反应进行的分析表明,6-19岁儿童(被认为是第二剂受试者)的过敏反应少于1-4岁儿童(被认为是第一剂受试者)(Chen et al., 1991)。在一项超过8000名儿童的研究中,在4至6岁之间接种第二剂MMR疫苗后的几个月内,惊厥、皮疹或关节痛的风险没有增加(Davis et al., 1997)。
罕见和更严重的事件
热性惊厥是麻疹免疫接种后最常报告的神经系统事件。接种MMR疫苗的1000名儿童中有1名在第6-11天发生癫痫发作——这一比率与接种麻疹疫苗后同期报告的比率相似。MMR后的热性惊厥率低于麻疹疾病感染后的热性惊厥率((Plotkin et al, 2018, Chapter 37)。有充分证据表明,与其他原因引起的热性惊厥相比,MMR免疫接种后的热性惊厥不会增加继发癫痫的风险(Vestergaard et al., 2004)。
先前在英国使用的MMR疫苗中的一株腮腺炎病毒(Urabe)与无菌性脑膜炎的风险增加有关(Miller et al., 1993)。该疫苗于1992年被替换(卫生部,1992年),并且不再在英国获得许可。在芬兰进行的一项研究使用了含有不同流行性腮腺炎毒株(Jeryl Lynn)的MMR,类似于目前在英国MMR中使用的MMR,但没有发现MMR和无菌性脑膜炎之间有任何联系(Makela et al., 2002)。
由于MMR疫苗含有活的减毒病毒,从生物学角度看,它可能会导致脑炎,并且在患有潜在免疫抑制疾病的儿童中有孤立病例报告。芬兰的一项大型记录关联研究观察了50多万1至7岁的儿童,没有发现MMR和脑炎之间有任何联系(Makela et al., 2002)。最近还没有研究,但是在发现有潜在原发性免疫缺陷的儿童中观察到了与麻疹免疫接种相关的孤立脑炎病例,但在其他健康儿童中没有观察到。
免疫性血小板减少症(ITP)是MMR后可能出现的一种疾病,很可能是由风疹成分引起的。这通常发生在六周内,并自行解决。每注射32,000剂疫苗,就会出现一例ITP(Miller et al., 2001)。如果在接种第一剂MMR后6周内出现ITP,则应在接种第二剂疫苗前采血检测麻疹、腮腺炎和风疹抗体(见上文)。
关节病(关节痛或关节炎)也很少在MMR免疫接种后发生,可能是由于风疹成分。如果是由疫苗引起的,应在免疫接种后14至21天出现。如果它发生在其他时间,它极不可能是由疫苗接种引起的。几项对照流行病学研究表明,女性没有患慢性关节炎的额外风险(Slater,1997)。
任何人都可以使用黄卡报告计划(https://yellowcard.mhra.gov.uk/)。所有发生在儿童身上的疑似疫苗不良反应,或任何年龄的接种了标有黑三角(▼)的疫苗的个体身上的疑似疫苗不良反应,都应使用黄卡计划报告给MHRA。成人对疫苗的严重疑似不良反应应通过黄卡计划进行报告。
接种含麻疹、腮腺炎和风疹的疫苗后报告的其他情况
证据驳斥了含麻疹疫苗(包括MMR)会导致格林-巴利综合征的说法(GBS)。在接受900,000剂MMR的人群中,在接种疫苗后的任何时间,GBS的风险都没有增加(Patja et al., 2001)。
尽管有报道称MMR后出现步态障碍,但最近的一项流行病学研究显示,没有证据表明MMR和步态障碍之间存在因果关系(Miller et al., 2005)。
在过去,麻疹疫苗和肠道疾病之间的联系一直被假设,并被证据驳回。与对照组相比,接种含麻疹疫苗的受试者炎症性肠病的发生率没有增加(Gilat et al., 1987; Feeney et al., 1997)。在芬兰(Pebody et al., 1998)或英国(Seagroatt, 2005)引入MMR疫苗接种后,炎症性肠病的发病率没有增加。
现在有压倒性的证据表明MMR不会导致自闭症http://www.ncbi.nlm.nih.gov/books/NBK25344/).已经发表了大量关于这个问题的研究。这些研究表明:
- 与未接种MMR的儿童相比,接种MMR的儿童患自闭症的风险没有增加(Farrington et al., 2001; Madsen and Vertergaard, 2004)
- 在接种MMR疫苗后的时期内,自闭症症状的发作没有聚集性(Taylor et al., 1999; De Wilde et al., 2001; Makela et al., 2002)
- 在英国,报告的自闭症发病率的增加先于MMR的使用(Taylor et al., 1999)
- 1993年后,尽管MMR被撤销,日本的自闭症发病率仍持续上升(Honda et al., 2005)
- 在英国或美国,自闭症发病率和MMR疫苗覆盖率之间没有相关性(Kaye et al., 2001; Dales et al., 2001)
- 接种MMR后出现退化形式的儿童与未接种疫苗的儿童相比,出现自闭症的比例没有差异(Fombonne, 2001; Taylor et al., 2002; Gillberg and Heijbel, 1998)
- MMR后出现相关肠道症状的儿童与未接种疫苗的儿童相比,出现自闭症的比例没有差异(Fombonne, 1998; Fombonne, 2001; Taylor et al., 2002)
- 使用最敏感的方法也无法在自闭症儿童中检测到疫苗病毒(Afzal et al., 2006; D’Souza et al., 2006)
- 在最近的病例对照和队列研究的荟萃分析中,没有发现疫苗和自闭症之间存在联系的证据(Taylor et al., 2014)
有人认为,MMR联合疫苗可能会使免疫系统超负荷。从出生的那一刻起,人类就在日常生活环境中暴露于无数的外来抗原和传染因子。对MMR中的三种病毒作出反应将仅使用婴儿免疫系统总能力的很小一部分(Offit et al., 2002)。MMR中的三种病毒以彼此不同的速率复制,并且预期在不同的时间达到高水平。
一项检查免疫超负荷问题的研究发现,与其他时间段相比,MMR疫苗接种后不久,严重细菌感染的入院率较低。这表明MMR不会引起免疫系统的任何普遍抑制(Andrews N, et al, 2019)。
病例、接触和暴发的管理
诊断
要求迅速向当地健康保护小组通报麻疹、腮腺炎和风疹,以确保能够迅速采取公共卫生行动。通知应基于临床怀疑,不应等待实验室确认。自1994年以来,少数临床诊断病例随后被确认为真正的麻疹、腮腺炎或风疹。然而,在疾病爆发和流行期间,确诊率确实会增加。
麻疹、流行性腮腺炎和风疹的诊断可以通过无创手段得到确认。口腔液样品中特异性IgM或病毒RNA的检测,理想地在皮疹或腮腺肿胀发作后尽快进行,已被证明对这些感染的确认是高度敏感和特异的(Brown et al., 1994; Ramsay et al., 1991; Ramsay et al., 1998)。应从所有通报的病例中获取口腔液样本。可以从当地健康保护小组获得有关该程序的建议。
患有皮疹疾病或接触过皮疹疾病的孕妇应按照PHE指南进行治疗:
https://www.gov.uk/government/publications/viral-rash-in-pregnancy
用MMR保护接触
由于疫苗诱导的麻疹抗体比自然感染后的抗体产生得更快,MMR应提供给任何未接种或未完全接种疫苗且过去未患过麻疹的暴露健康个体。为了有效对抗这种暴露,必须非常迅速地注射疫苗,最好在三天内。即使在为MMR提供有效的暴露后预防为时已晚的情况下,疫苗也可以为未来暴露于所有三种感染提供保护。因此,与疑似麻疹、腮腺炎或风疹的接触为以前未接种过MMR疫苗的个体提供了一个很好的机会。如果个人已经在潜伏麻疹、腮腺炎或风疹,接种MMR疫苗不会加剧症状。在这些情况下,应告知个人,接种疫苗后不久发生的麻疹样疾病最有可能是由于自然感染。如果对一个人的疫苗接种状况有疑问,MMR仍然应该进行,因为对已经免疫的人进行疫苗接种不会产生不良影响。
在需要立即预防麻疹的情况下,例如在暴露后,可以从6个月龄大开始注射MMR。(https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)。由于婴儿对MMR的反应是次优的,在12个月龄大之前接种疫苗,应在正常年龄时再接种两剂MMR。如果接受了第一剂MMR的儿童需要立即获得麻疹保护,第一剂和第二剂之间的间隔可缩短至一个月。如果儿童在注射第二剂疫苗时不满15个月,则应注射常规学前剂量(第三剂)以确保充分保护。
免疫球蛋白接触的保护
与麻疹接触的免疫系统受损的儿童和成人应在接触后尽快考虑正常免疫球蛋白。应当对指示病例(基于对当前流行病学的了解)和暴露进行当地风险评估。如果该指示病例被确认、与流行病学相关或被当地健康保护小组认为可能是麻疹,则应紧急解决暴露后预防的需要。有关使用免疫球蛋白进行暴露后预防的详细信息,请参见PHE麻疹暴露后预防指南(https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)
许多免疫抑制的成人和较大的儿童会由于过去的感染或接种而产生免疫力。因此,正常免疫球蛋白不太可能给可检测到麻疹抗体的个体带来额外的益处,因为他们的抗体水平可能高于预防剂量所达到的水平。大多数免疫抑制个体应该能够从以前的感染或疫苗接种中产生并维持足够的抗体水平(参见https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)。因此,免疫球蛋白的使用仅限于已知或可能为麻疹抗体阴性者。需要进行紧急评估,随后可能需要住院注射免疫球蛋白。
婴儿麻疹感染与高并发症率相关(Manikkavasagan et al., 2009a)。虽然自然免疫母亲的婴儿可能至少在6个月龄大之前具有保护性抗体水平,但接种疫苗母亲所生的一部分婴儿可能甚至从出生起就没有保护性滴度(Brugha et al., 1996)。根据母亲的年龄、母亲的麻疹感染或疫苗接种史以及婴儿的胎龄,暴露于麻疹的婴儿可能需要肌肉注射正常免疫球蛋白(参见https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)
妊娠期麻疹感染可导致宫内死亡和早产,但与先天性感染或损伤无关(Manikkavasagan et al., 2009b)。暴露于麻疹的孕妇也可考虑肌肉注射正常免疫球蛋白。很大比例的孕妇将获得免疫,因此正常免疫球蛋白仅提供给基于年龄、病史和/或麻疹IgG抗体筛查的组合而可能易感的妇女(参见https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)。如果对指示病例的诊断不确定,该评估应作为妊娠期皮疹暴露调查的一部分。(https://www.gov.uk/government/publications/viral-rash-in-pregnancy)
正常免疫球蛋白的剂量
详情见PHE麻疹暴露后预防指南(https://www.gov.uk/government/publications/measles-post-exposure-prophylaxis)
供应
MMR疫苗
- M-M-RVaxPRO–由默克夏普和多姆有限公司制造
- Priorix由英国葛兰素史克公司生产
作为国家免疫计划的一部分,集中购买的NHS疫苗只能通过ImmForm (immform.dh.gov.uk)订购。作为国家免疫计划一部分的疫苗是免费提供的。
用于私人处方、职业健康用途或旅行的疫苗不是免费提供的,应从制造商处订购。有关ImmForm的更多信息,请访问https://www.gov.uk/government/collections/immform,从ImmForm帮助台获取,网址为helpdesk@immform.org.uk或电话:0844 376 0040。
在苏格兰,应该从当地的儿童疫苗储备中心获得供应。
苏格兰保健用品公司(电话:0131 275 6725)提供了详细信息。
在北爱尔兰,应该从当地的儿童疫苗储备中心获得供应。详情可从区域药品采购处获得
(电话:028 9442 4089)。
人类正常免疫球蛋白
皮下人正常免疫球蛋白(HNIG)
英格兰和威尔士
科林代尔和其他PHE股东的狂犬病和免疫球蛋白服务机构(RIgS)可以发行亚球蛋白HNIG。,电话。020 8327 6204 (https://www.gov.uk/government/publications/immunoglobulin-when-to-use/rabies-and-immunoglobulin-rigs-changes-to-the-current-service)。其他HNIG产品可从当地医院药房购买。
苏格兰
健康保护苏格兰,格拉斯哥(0141 300 1100)北爱尔兰
贝尔法斯特卫生和社会保健信托基金,皇家维多利亚医院药剂科。(028)9032 9241(通过总机并询问皇家药房)
静脉注射正常免疫球蛋白
供应的申请需要通过医院的药剂师。
参考
ACIP (1998) Measles, mumps, and rubella – vaccine use and strategies for elimination of measles, rubella,
and congenital rubella syndrome and control of mumps: recommendations of the Advisory Committee on
Immunization Practices (ACIP) MMWR 47(RR-8): 1–57. www.cdc.gov/mmwr/preview/mmwrhtml/00053391.
htm (22 May 1998).
Afzal MA, Ozoemena LC, O’Hare A et al. (2006) Absence of detectable measles virus genome sequence in
blood of autistic children who have had their MMR vaccination during the routine childhood immunisation
schedule of the UK. J Med Virol 78: 623–30.
Aickin R, Hill D and Kemp A (1994) Measles immunisation in children with allergy to egg. BMJ 308: 223–5.
Alcardi J, Goutieres F, Arsenio-Nunes ML and Lebon P (1997) Acute measles encephalitis in children with
immunosuppression. Pediatrics 59(2): 232–9.
American Academy of Pediatrics (2003) Active immunization. In: Pickering LK (ed.) Red Book: 2003 Report of
the Committee on Infectious Diseases, 26th edition. Elk Grove Village, IL: American Academy of Pediatrics.
Andrews N, Stowe J, Thomas SL, Walker JL, Miller E. (2019) The risk of non-specific hospitalised infections
following MMR vaccination given with and without inactivated vaccines in the second year of life.
Comparative self-controlled case-series study in England. Vaccine. 2019 Jul 30. pii: S0264-410X (19)30967-3.
doi: 10.1016/j.vaccine.2019.07.059. [Epub ahead of print] PubMed PMID: 31375437.
Angel JB, Udem SA, Snydman DR et al. (1996) Measles pneumonitis following measles- mumps-rubella
vaccination of patients with HIV infection, 1993. MMWR 45: 603–6.
Babad HR, Nokes DJ, Gay N et al. (1995) Predicting the impact of measles vaccination in England and Wales:
model validation and analysis of policy options. Epidemiol Infect 114: 319–44.
Barthez Carpentier MA, Billard C, Maheut J et al. (1992) Acute measles encephalitis of the delayed type:
neuroradiological and immunological findings. Eur Neurol 32(4): 235–7.
Bohlke K, Davis RL, Moray SH et al. (2003) Risk of anaphylaxis after vaccination of children and adolescents.
Pediatrics 112: 815–20.
Brown DW, Ramsay ME, Richards AF and Miller E (1994) Salivary diagnosis of measles: a study of notified
cases in the United Kingdom, 1991–3. BMJ 308(6935): 1015–17.
Brugha R, Ramsay M, Forsey T et al. (1996) A study of maternally derived measles antibody in infants born to
naturally infected and vaccinated women. Epidemiol Infect 117(3): 519-24.
Buimovici-Klein E, Hite RL, Byrne T and Cooper LR (1997) Isolation of rubella virus in milk after postpartum
immunization. J Pediatr 91: 939–43.
Chen RT, Moses JM, Markowitz LE and Orenstein WA (1991) Adverse events following measles-mumps
rubella and measles vaccinations in college students. Vaccine 9: 297–9.
Chin J (ed.) (2000) Control of Communicable Diseases Manual, 17th edition. Washington, DC: American
Public Health Association.
Clark AT, Skypala I, Leech SC, et al. (2010). British Society for Allergy and Clinical Immunology guidelines for
the management of egg allergy. Clin Exp Allergy 40(8):1116-29.
Cohen C, White JM, Savage EJ, Glynn JR, Choi Y, Andrews N, Brown D, Ramsay ME. Vaccine effectiveness
estimates, 2004-2005 mumps outbreak, England. Emerg Infect Dis. 2007 Jan;13(1):12-7. PubMed PMID:
17370510; PubMed Central PMCID: PMC2913658.
Dales L, Hammer SJ and Smith NJ (2001) Time trends in autism and in MMR immunization coverage in
California. JAMA 285(22): 2852–3.
da Silveira CM, Salisbury DM and de Quadros CA (1997) Measles vaccination and Guillain-Barré syndrome.
Lancet 349(9044): 14–16.
Davis RL, Marcuse E, Black S et al. (1997) MMR2 immunization at 4 to 5 years and 10 to 12 years of age: a
comparison of adverse clinical events after immunization in the Vaccine Safety Datalink project. The Vaccine
Safety Datalink Team. Pediatrics 100: 767–71.
Demicheli V, et al (2012) Vaccines for measles, mumps and rubella in children. Cochrane Database of
Systematic Reviews 2012, Issue 2. Art. No.: CD004407
Department of Health (1992) Changes in Supply of Vaccine. Circular (PL/CMO(92)11).
De Serres G, Boulianne N, Meyer F and Ward BJ (1995) Measles vaccine efficacy during an outbreak in a
highly vaccinated population: incremental increase in protection with age at vaccination up to 18 months.
Epidemiol Infect 115: 315–23.
ACIP (1998) Measles, mumps, and rubella – vaccine use and strategies for elimination of measles, rubella,
and congenital rubella syndrome and control of mumps: recommendations of the Advisory Committee on
Immunization Practices (ACIP) MMWR 47(RR-8): 1–57. www.cdc.gov/mmwr/preview/mmwrhtml/00053391.
htm (22 May 1998).
Afzal MA, Ozoemena LC, O’Hare A et al. (2006) Absence of detectable measles virus genome sequence in
blood of autistic children who have had their MMR vaccination during the routine childhood immunisation
schedule of the UK. J Med Virol 78: 623–30.
Aickin R, Hill D and Kemp A (1994) Measles immunisation in children with allergy to egg. BMJ 308: 223–5.
Alcardi J, Goutieres F, Arsenio-Nunes ML and Lebon P (1997) Acute measles encephalitis in children with
immunosuppression. Pediatrics 59(2): 232–9.
American Academy of Pediatrics (2003) Active immunization. In: Pickering LK (ed.) Red Book: 2003 Report of
the Committee on Infectious Diseases, 26th edition. Elk Grove Village, IL: American Academy of Pediatrics.
Andrews N, Stowe J, Thomas SL, Walker JL, Miller E. (2019) The risk of non-specific hospitalised infections
following MMR vaccination given with and without inactivated vaccines in the second year of life.
Comparative self-controlled case-series study in England. Vaccine. 2019 Jul 30. pii: S0264-410X (19)30967-3.
doi: 10.1016/j.vaccine.2019.07.059. [Epub ahead of print] PubMed PMID: 31375437.
Angel JB, Udem SA, Snydman DR et al. (1996) Measles pneumonitis following measles- mumps-rubella
vaccination of patients with HIV infection, 1993. MMWR 45: 603–6.
Babad HR, Nokes DJ, Gay N et al. (1995) Predicting the impact of measles vaccination in England and Wales:
model validation and analysis of policy options. Epidemiol Infect 114: 319–44.
Barthez Carpentier MA, Billard C, Maheut J et al. (1992) Acute measles encephalitis of the delayed type:
neuroradiological and immunological findings. Eur Neurol 32(4): 235–7.
Bohlke K, Davis RL, Moray SH et al. (2003) Risk of anaphylaxis after vaccination of children and adolescents.
Pediatrics 112: 815–20.
Brown DW, Ramsay ME, Richards AF and Miller E (1994) Salivary diagnosis of measles: a study of notified
cases in the United Kingdom, 1991–3. BMJ 308(6935): 1015–17.
Brugha R, Ramsay M, Forsey T et al. (1996) A study of maternally derived measles antibody in infants born to
naturally infected and vaccinated women. Epidemiol Infect 117(3): 519-24.
Buimovici-Klein E, Hite RL, Byrne T and Cooper LR (1997) Isolation of rubella virus in milk after postpartum
immunization. J Pediatr 91: 939–43.
Chen RT, Moses JM, Markowitz LE and Orenstein WA (1991) Adverse events following measles-mumps
rubella and measles vaccinations in college students. Vaccine 9: 297–9.
Chin J (ed.) (2000) Control of Communicable Diseases Manual, 17th edition. Washington, DC: American
Public Health Association.
Clark AT, Skypala I, Leech SC, et al. (2010). British Society for Allergy and Clinical Immunology guidelines for
the management of egg allergy. Clin Exp Allergy 40(8):1116-29.
Cohen C, White JM, Savage EJ, Glynn JR, Choi Y, Andrews N, Brown D, Ramsay ME. Vaccine effectiveness
estimates, 2004-2005 mumps outbreak, England. Emerg Infect Dis. 2007 Jan;13(1):12-7. PubMed PMID:
17370510; PubMed Central PMCID: PMC2913658.
Dales L, Hammer SJ and Smith NJ (2001) Time trends in autism and in MMR immunization coverage in
California. JAMA 285(22): 2852–3.
da Silveira CM, Salisbury DM and de Quadros CA (1997) Measles vaccination and Guillain-Barré syndrome.
Lancet 349(9044): 14–16.
Davis RL, Marcuse E, Black S et al. (1997) MMR2 immunization at 4 to 5 years and 10 to 12 years of age: a
comparison of adverse clinical events after immunization in the Vaccine Safety Datalink project. The Vaccine
Safety Datalink Team. Pediatrics 100: 767–71.
Demicheli V, et al (2012) Vaccines for measles, mumps and rubella in children. Cochrane Database of
Systematic Reviews 2012, Issue 2. Art. No.: CD004407
Department of Health (1992) Changes in Supply of Vaccine. Circular (PL/CMO(92)11).
De Serres G, Boulianne N, Meyer F and Ward BJ (1995) Measles vaccine efficacy during an outbreak in a
highly vaccinated population: incremental increase in protection with age at vaccination up to 18 months.
Epidemiol Infect 115: 315–23.
Manikkavasagan G and Ramsay M (2009b) The rationale for the use of measles post- exposure prophylaxis in
pregnant women: a review. J Obstet Gynaecol 29(7): 572-5.
McLean ME and Carter AO (1990) Measles in Canada – 1989. Canada Diseases Weekly Report 16(42): 213–8.
Medical Research Council (1977) Clinical trial of live measles vaccine given alone and live vaccine preceded by
killed vaccine. Fourth report of the Medical Research Council by the measles sub-committee on development
of vaccines and immunisation procedures. Lancet ii: 571–5.
Miki K, Komase K, Mgone CS et al. (2002) Molecular analysis of measles virus genome derived from SSPE
and acute measles patients in Papua, New Guinea. J Med Virol 68(1): 105–12.
Miller CL (1978) Severity of notified measles. BMJ 1(6122): 1253.
Miller CL (1985) Deaths from measles in England and Wales, 1970–83. BMJ (Clin Res Ed) 290(6466): 443–4.
Miller C, Miller E, Rowe K et al. (1989) Surveillance of symptoms following MMR vaccine in children.
Practitioner 233(1461): 69–73.
Miller CL, Farrington CP and Harbert K (1992) The epidemiology of subacute sclerosing panencephalitis in
England and Wales 1970–1989. Int J Epidemiol 21(5): 998–1006.
Miller CL, Andrews N, Rush M et al. (2004) The epidemiology of subacute sclerosing panencephalitis in
England and Wales 1990–2002. Arch Dis Child 89(12): 1145–8.
Miller E, Goldacre M, Pugh S et al. (1993) Risk of aseptic meningitis after measles, mumps, and rubella
vaccine in UK children. Lancet 341(8851): 979–82.
Miller E, Waight P, Farrington P et al. (2001) Idiopathic thrombocytopenic purpura and MMR vaccine. Arch
Dis Child 84: 227–9.
Miller E, Andrews N, Grant A et al. (2005) No evidence of an association between MMR vaccine and gait
disturbance. Arch Dis Child 90(3): 292–6.
Mullooly J and Black S (2001) Simultaneous administration of varicella vaccine and other recommended
childhood vaccines – United States, 1995–1999. MMWR 50(47): 1058–61.
Norrby E and Oxman MN (1990) Measles virus. In: Fields BN and Knipe DM (eds) Virology, 2nd edition. New
York: Raven Press Ltd, pp 1013–44.
Offit PA, Quarles J, Gerber MA et al. (2002) Addressing parents’ concerns: do multiple vaccines overwhelm or
weaken the infant’s immune system? Pediatrics 109(1): 124–9.
Orenstein WA, Markowitz L, Preblud SR et al. (1986) Appropriate age for measles vaccination in the United
States. Dev Biol Stand 65: 13–21.
Patja A, Davidkin I, Kurki T et al. (2000) Serious adverse events after measles-mumps- rubella vaccination
during a fourteen-year prospective follow-up. Pediatr Infect Dis J 19(12): 1127–34.
Patja A, Paunio M, Kinnunen E et al. (2001) Risk of Guillaine-Barré syndrome after measles-mumps-rubella
vaccination. J Pediatr 138: 250–4.
PHE, Measles notifications and deaths in England and Wales: 1940 to 2016 https://www.gov.uk/government/
publications/measles-deaths-by-age-group-from-1980-to-2013-ons-data/measles-notifications-and-deaths-in
england-and-wales-1940-to-2013 [accessed July 2019].
Pebody RG, Paunio M and Ruutu P (1998) Measles, measles vaccination, and Crohn’s disease has not
increased in Finland. BMJ 316(7146): 1745–6.
Perry RT and Halsey NA (2004) The clinical significance of measles: a review. J Infect Dis 189: S4–16.
Plotkin SA, Orenstein WA Offit PA and Edwards KM, (eds) (2018) Vaccines, 7th edition. Philadelphia, PA :
Elsevier, [2018].
Pool V, Braun MM, Kelso JM et al. (2002) Prevalence of anti-gelatin IgE antibodies in people with anaphylaxis
after measles-mumps-rubella vaccine in the United States. Pediatrics 110(6): e71. www.pediatrics.org/cgi/
content/full/110/6/e71
Public Health England (2017) PHE National Measles Guidelines: Local and Regional Services, 2017: https://
www.gov.uk/government/collections/measles-guidance-data-and-analysis
Public Health England (2017) PHE Guidelines on post-exposure prophylaxis for measles, 2017
https://www.gov.uk/government/collections/measles-guidance-data-and-analysis
Ramsay ME, Brown DW, Eastcott HR and Begg NT (1991) Saliva antibody testing and vaccination in a mumps
outbreak. CDR (Lond Engl Rev) 1(9): R96–8.
Ramsay M, Gay N, Miller E et al. (1994) The epidemiology of measles in England and Wales; rationale for the
1994 national vaccination campaign. CDR Review 4(12): R141–6.
Ramsay ME, Brugha R, Brown DW et al. (1998) Salivary diagnosis of rubella: a study of notified cases in the
United Kingdom, 1991–4. Epidemiol Infect 120(3): 315–19.
Ramsay ME, Jin Li, White J et al. (2003) The elimination of indigenous measles transmission in England and
Wales. J Infect Dis 187(suppl. 1): S198–207.
Redd SC, King GE, Heath JL et al. (2004) Comparison of vaccination with measles- mumps-rubella at 9, 12
and 15 months of age. J Infect Dis 189: S116–22.
Seagroatt V (2005) MMR vaccine and Crohn’s disease: ecological study of hospital admissions in England,
1991 to 2002. BMJ 330(7500):1120–1.
Slater PE (1997) Chronic arthropathy after rubella vaccination in women. False alarm? JAMA 278: 594–5.
Taylor B, Miller E, Farrington CP et al. (1999) Autism and measles, mumps and rubella: no epidemiological
evidence for a causal association. Lancet 53(9169): 2026–9.
Taylor B, Miller E, Langman R et al. (2002) Measles, mumps and rubella vaccination and bowel problems or
developmental regression in children with autism population study. BMJ 324(7334): 393–6.
Tischer A and Gerike E (2000) Immune response after primary and re-vaccination with different combined
vaccines against measles, mumps, rubella. Vaccine 18(14): 1382–92.
Tohani VK, Kennedy FD. Vaccine efficacy in a measles immunisation programme. Commun Dis Rep CDR Rev.
1992 Apr 24;2(5):R59-60. PubMed PMID: 1285105.
Tookey PA, Jones G, Miller BH and Peckham CS (1991) Rubella vaccination in pregnancy. CDR (London Engl
Rev) 1(8): R86–8.
Vestergaard M, Hviid A, Madsen KM et al. (2004) MMR vaccination and febrile seizures. Evaluation of
susceptible subgroups and long-term prognosis. JAMA 292(3): 351–7.
Vyse AJ, Gay NJ, White JM et al. (2002) Evolution of surveillance of measles, mumps, and rubella in England
and Wales: providing the platform for evidence based vaccination policy. Epidemiol Rev 24(2): 125–36.
Wichmann O, Hellenbrand W, Sagebiel D, Santibanez S, Ahlemeyer G, Vogt G, Siedler A, van Treeck U. Large
measles outbreak at a German public school, 2006. Pediatr Infect Dis J. 2007 Sep;26(9):782-6.
WHO (2005) Eliminating measles and rubella and preventing congenital rubella infections. http://www.euro.
who.int/__data/assets/pdf_file/0008/79028/E87772.pdf
Yung CF, Andrews N, Bukasa A, Brown KE, Ramsay M. Mumps complications and effects of mumps
vaccination, England and Wales, 2002-2006. Emerg Infect Dis.2011 Apr;17(4):661-7; quiz 766. doi: 10.3201/
eid1704.101461. PubMed PMID:21470456; PubMed Central PMCID: PMC3377415.
Hits: 277
