Contents
Hospitalization Outcomes of Full-Term and Premature Children Aged Less Than 2 Years Hospitalized With RSV
Ayzsa Tannis,公共卫生硕士;Rachel E. Rutkowski,公共卫生硕士;Geoffrey A. Weinberg,医学博士;Peter G. Szilagyi,医学博士,公共卫生硕士;Mary A. Staat,医学博士,公共卫生硕士;Elizabeth Schlaudecker,医学博士,公共卫生硕士;Natasha B. Halasa,医学博士,公共卫生硕士;Laura S. Stewart,哲学博士;Julie A. Boom,医学博士;Leila C. Sahni,哲学博士,公共卫生硕士;Marian G. Michaels,医学博士;Jennifer E. Schuster,医学博士;Rangaraj Selvarangan,兽医学士,哲学博士;Eileen J. Klein,医学博士,公共卫生硕士;Janet A. Englund,医学博士;John V. Williams,医学博士;Ariana Toepfer,公共卫生硕士;Heidi L. Moline,医学博士,公共卫生硕士;Fatimah S. Dawood,医学博士
早产儿由于肺部发育差异,可能更容易罹患严重的呼吸道合胞病毒(RSV)感染。我们描述了 2 岁以下因 RSV 住院的患儿的特征,并按早产和支气管肺发育不良(BPD)状况进行分类,同时探讨了这两者作为严重住院结局风险因素的作用。
2016 年至 2023 年间,在 7 家医疗中心开展了基于人群的监测,以监测儿童呼吸道合胞病毒(RSV)相关急性呼吸道疾病的住院情况。采用稳健方差的泊松回归模型,在校正监测地点和帕利珠单抗治疗情况后,估算了早产儿(无论是否患有支气管肺发育不良)与足月儿相比,因年龄差异而导致的住院时间延长(≥3 天)、入住重症监护室(ICU)和需要辅助通气的调整后相对风险(aRR)。
在 5844 名儿童中,4626 名(79.2%)为足月儿,1218 名(20.8%)为早产儿,其中 1138 名(93.4%)未患支气管肺发育不良(BPD),80 名(6.6%)患有 BPD。与足月儿相比,所有早产儿在 6 个月龄前均有更高的住院时间延长风险(aRR = 1.3;95% CI,1.2–1.5)、入住重症监护室(ICU)风险(aRR = 1.4;95% CI,1.2–1.6)和需要辅助通气风险(aRR = 2.0;95% CI,1.4–2.8)。患有 BPD 的早产儿在 23 个月龄前的所有年龄段均有更高的住院时间延长风险。
在因呼吸道合胞病毒(RSV)住院的 2 岁以下儿童中,早产儿占五分之一。与足月儿相比,所有早产儿在婴儿早期发生严重住院后果的风险均较高,而患有支气管肺发育不良(BPD)的早产儿在 23 个月大之前仍面临住院时间延长的风险。
关于此主题的已知信息:
早产是呼吸道合胞病毒(RSV)感染和 RSV 住院的危险因素,一些研究表明,不同胎龄和实际年龄的风险各不相同。然而,鲜有研究探讨早产与严重住院结局风险之间的关联。
这项研究的新发现:
早产儿,包括妊娠期较晚出生的早产儿,无论是否患有支气管肺发育不良 (BPD),在 6 个月大之前发生严重住院后果的风险都会增加;患有 BPD 的早产儿仍然是 23 个月大之前需要长期住院的危险因素。
介绍
呼吸道合胞病毒(RSV)是全球儿童住院的主要原因之一,据估计每年约有 360 万儿童因 RSV 相关下呼吸道感染而住院。 1 据估计,全球婴儿 RSV 相关住院病例中,约有四分之一发生在早产儿(定义为妊娠 3-37 周出生)中, 2 而全球早产率约为 10%。 3 在美国,RSV 是婴儿住院的首要原因。 4,5
与足月儿相比,早产儿由于肺部发育差异导致气道狭窄和肺容量减少,更容易发生急性呼吸道感染(ARI)并出现严重后果。既往研究已证实早产是呼吸道合胞病毒(RSV)感染和 RSV 相关住院的危险因素,部分研究表明,早产儿的风险会随胎龄和实际年龄而变化。 2,6 一些研究还发现,某些在较低胎龄更常见的基础疾病,例如支气管肺发育不良(BPD)和血流动力学显著的先天性心脏病,可能比单纯早产更易导致 ARI 严重后果。 2,7,8 然而,鲜有研究探讨早产儿 RSV 住院后的院内结局,或早产与严重院内结局风险之间的关联。利用 2016 年至 2023 年的数据,我们描述了因 RSV 住院的 2 岁以下儿童的人口统计学和临床特征(按早产状况划分),比较了早产儿和足月儿按实际年龄发生严重住院结局的风险,并检验了患有 BPD 的早产儿发生严重住院结局的风险是否有所不同。
方法
新疫苗监测网络研究设计和数据收集
新疫苗监测网络 (NVSN) 是一个基于人群的前瞻性监测平台,用于监测 18 岁以下儿童的急性呼吸道感染 (ARI)。 9,10 该网络包括美国 7 家儿科医疗中心:辛辛那提儿童医院医疗中心(俄亥俄州辛辛那提市)、德克萨斯儿童医院(德克萨斯州休斯顿市)、儿童慈善医院(密苏里州堪萨斯城)、范德比尔特大学门罗·卡雷尔儿童医院(田纳西州纳什维尔市)、匹兹堡大学医学中心儿童医院(宾夕法尼亚州匹兹堡市)、罗切斯特大学医学中心戈利萨诺儿童医院(纽约州罗切斯特市)和西雅图儿童医院(华盛顿州西雅图市)。这些地区的儿童人口占美国儿童人口总数的 4.5%。
符合以下条件的儿童可入组:病程少于 14 天;入院后 48 小时内入组;至少出现 1 项符合条件的急性呼吸道感染(ARI)体征或症状(例如咳嗽、发热、鼻塞或喘息);或出现明显的危及生命的事件或短暂且原因不明的事件。排除标准包括:已知非呼吸系统疾病导致的住院;化疗引起的发热和中性粒细胞减少;既往住院后 5 天内入院;入院后 48 小时以上从其他医院转入;从未出院的新生儿;或在过去 14 天内已入组美国国家呼吸系统疾病网络(NVSN)。
通过对家长/监护人进行访谈和查阅病历,系统地收集了人口统计学和临床数据,包括早产情况、出生时胎龄、基础疾病以及家长报告的种族和民族;基础疾病信息则从患者病历中的临床记录中提取。帕利珠单抗的使用情况,如有可能,则通过查阅住院病历或州免疫信息系统进行核实;必要时,也会通过查阅初级保健提供者的记录进行核实。
所有入组儿童均采集了鼻中隔拭子或咽拭子,并在支持国家呼吸道合胞病毒监测网络(NVSN)的实验室中采用实时逆转录聚合酶链式反应(RT-PCR)检测呼吸道合胞病毒(RSV)。 11 对于无法获得本次监测活动所需样本的患者,则保留临床采集的呼吸道标本用于监测检测。
本分析纳入了 2 岁以下、在 2016 年 12 月 1 日至 2023 年 7 月 31 日期间,在监测医院通过监测或临床检测确诊为 RSV 并住院的儿童。如果出生时胎龄数据缺失,则将儿童排除在本分析之外。
研究定义和统计分析
早产定义为妊娠不足 37 周的出生。根据既定标准,早产亚组分为极早产(22 至 28 周)、非常早产(28 至 32 周)和中晚期早产(32 至 37 周)。 3 由于中晚期早产亚组的结果相似,因此最初分别对这两个亚组进行评估,然后合并进行最终分析。预先确定的潜在疾病包括先天性心脏病、唐氏综合征、支气管肺发育不良(BPD)以及除 BPD 以外的其他慢性肺疾病。BPD 定义为早产儿慢性肺疾病或慢性阻塞性肺疾病(例如,BPD 或闭塞性细支气管炎)。先天性心脏病定义为以下任何一种:室间隔缺损;主动脉弓异常;左心发育不良综合征;肺动脉闭锁、三尖瓣闭锁或法洛四联症;大动脉转位;其他心脏瓣膜异常;右位心;双出口右心室;或其他先天性心脏畸形。孤立性动脉导管未闭或卵圆孔未闭不属于先天性心脏病的定义范围。
本研究采用描述性统计方法总结了因呼吸道合胞病毒(RSV)相关急性呼吸道感染(ARI)住院患儿的人口统计学特征、基础疾病以及帕利珠单抗治疗情况,并按早产状况(早产儿与足月儿)和早产亚组(与足月儿相比)进行比较。分类变量采用卡方检验或 Fisher 精确检验,中位年龄采用 Mann-Whitney U 检验。所有检验均为双侧检验,显著性水平为 5%。种族和民族分类依据美国管理和预算办公室(OMB)制定的《联邦种族和民族数据维护、收集和呈现标准》进行。种族和民族数据由美国国家病毒感染网络(NVSN)收集,用于评估分析人群的代表性,并用于评估医疗服务或健康结果方面的差异。
采用稳健方差的泊松回归模型估计调整后的相对风险 (aRR) 和 95% 置信区间 (CI)。严重院内结局的 aRR 按早产状态进行估计,包括所有年龄组的合并分析以及按实际年龄和早产亚组进行分析,以足月儿为参照组。此外,还分别建立了模型,比较了患有或未患有支气管肺发育不良 (BPD) 的早产儿与足月儿的风险;患有 BPD 的足月儿被排除在这些分析之外。模型调整了监测地点、是否接受帕利珠单抗治疗、实际年龄组(仅限所有年龄组的分析)以及作为复合变量的潜在疾病(BPD 模型中排除)。严重院内结局包括:(1) 住院时间延长至少 3 天(根据住院时间中位数 2 天定义;四分位距 IQR,1-4 天);(2) 入住重症监护室 (ICU);(3) 辅助通气,定义为气管插管或使用持续气道正压通气 (CPAP) 或双水平气道正压通气 (BiPAP) 的无创通气。数据分析采用 SAS 软件 9.4 版(SAS Institute,Cary,NC),图表制作采用 Microsoft Excel 和 RStudio Desktop 2024.04.1+738 版。
伦理声明
在儿童入组前,其父母或监护人已提供知情同意书。2016 年至 2022 年期间,NVSN 的活动已由美国疾病控制与预防中心(CDC)和各参与机构的机构审查委员会审查并批准(45 CFR 第 46 部分和 21 CFR 第 56 部分)。2023 年期间,NVSN 的活动已由 CDC 审查,被认定为非研究性质,并符合适用的联邦法律和 CDC 政策(45 CFR 第 46.102(l)(2)部分和 21 CFR 第 56 部分;42 USC §241(d);5 USC §552a;以及 44 USC §3501 及后续条款)。
结果
入组儿童的基线特征
总共纳入了 5844 名因呼吸道合胞病毒(RSV)感染住院的 2 岁以下儿童,其中 1218 名(20.8%)为早产儿,4626 名(79.2%)为足月儿( 表 1 ; 补充图 1 )。所有入组儿童的中位年龄为 4 个月(四分位间距,2-11 个月);3256 名(55.7%)年龄小于 6 个月,3304 名(56.5%)为男性。5844 名儿童中有 285 名(4.9%)患有基础疾病,包括 195 名(3.3%)患有先天性心脏病,82 名(1.4%)患有支气管肺发育不良(BPD),43 名(0.7%)患有唐氏综合征,以及 5 名(0.1%)患有其他慢性肺部疾病。
根据足月或早产情况,分析 2 岁以下因呼吸道合胞病毒相关急性呼吸道疾病住院的儿童的特征,新疫苗监测网络,2016 年 12 月 1 日至 2023 年 7 月 31 日,N = 5844
| 特征 | 所有儿童(N = 5844) | 足月(≥37 周妊娠)(n = 4626) | 早产儿(<37周妊娠)(n = 1218) | P 值 a | |||
|---|---|---|---|---|---|---|---|
| n | % | n | % | n | % | ||
| 入院年龄 | |||||||
| 不到1个月 | 510 | 8.7 | 465 | 10.1 | 45 | 3.7 | <0.001 |
| 1-2个月 | 884 | 15.1 | 743 | 16.1 | 141 | 11.6 | – |
| 2-5个月 | 1862 | 31.9 | 1480 | 32.0 | 382 | 31.4 | – |
| 6-11个月 | 1280 | 21.9 | 963 | 20.8 | 317 | 26.0 | – |
| 12-17个月 | 804 | 13.8 | 608 | 13.1 | 196 | 16.1 | – |
| 18-23个月 | 504 | 8.6 | 367 | 7.9 | 137 | 11.2 | – |
| 中位数(四分位距),月 | 4.0 (2.0–11.0) | 4.0 (1.0–10.0) | 6.0 (2.0–12.0) | <0.001 | |||
| 性别,n (%) | |||||||
| 男性 | 3304 | 56.5 | 2621 | 56.7 | 683 | 56.1 | 0.82 |
| 女性 | 2539 | 43.4 | 2004 | 43.3 | 535 | 43.9 | – |
| 种族和民族 | |||||||
| 新罕布什尔州怀特 | 2766 | 47.3 | 2256 | 48.8 | 510 | 41.9 | <0.001 |
| 新罕布什尔州布莱克 | 955 | 16.3 | 687 | 14.9 | 268 | 22.0 | – |
| 西班牙裔 | 1497 | 25.6 | 1179 | 25.5 | 318 | 26.1 | – |
| 夏威夷原住民/其他太平洋岛民 | 36 | 0.6 | 30 | 0.6 | 6 | 0.5 | – |
| 美国印第安人/阿拉斯加原住民,新罕布什尔州 | 51 | 0.9 | 44 | 1.0 | 7 | 0.6 | – |
| 亚洲,新罕布什尔州 | 214 | 3.7 | 173 | 3.7 | 41 | 3.4 | – |
| 多种族或其他,新罕布什尔州 | 279 | 4.8 | 219 | 4.7 | 60 | 4.9 | – |
| 未知 | 46 | 0.8 | 38 | 0.8 | 8 | 0.7 | – |
| 早产亚组 | |||||||
| 中度/晚期早产(32 至 <37 周) | – | – | – | – | 941 | 77.3 | – |
| 极早产(28 至 <32 周) | – | – | – | – | 158 | 13.0 | – |
| 极早产(<28周) | – | – | – | – | 119 | 9.8 | – |
| 帕利珠单抗治疗 | |||||||
| 是的 | 117 | 2.0 | 26 | 0.6 | 91 | 7.5 | <0.001 |
| 不 | 4587 | 78.5 | 3700 | 80.0 | 887 | 72.8 | – |
| 缺少 b | 1140 | 19.51 | 900 | 19.4 | 240 | 19.7 | – |
| 潜在条件 | |||||||
| >=1 条件 c | 285 | 4.9 | 136 | 2.9 | 149 | 12.2 | <0.001 |
| 先天性心脏病 | 195 | 3.3 | 118 | 2.6 | 77 | 6.3 | 0.08 |
| 唐氏综合征 | 43 | 0.7 | 30 | 0.6 | 13 | 1.1 | 0.10 |
| BPD | 82 | 1.4 | 2 | 0.0 | 80 | 6.6 | <0.001 e |
| 其他肺部疾病 | 5 | 0.1 | 3 | 0.1 | 2 | 0.2 | 0.30 e |
| 病毒合并感染 | |||||||
| 是的 | 779 | 13.3 | 628 | 13.6 | 151 | 12.4 | 0.28 |
| 不 | 5065 | 86.7 | 3998 | 86.4 | 1067 | 87.6 | – |
缩写:BPD,支气管肺发育不良;NH,非西班牙裔;wGA,妊娠周数。
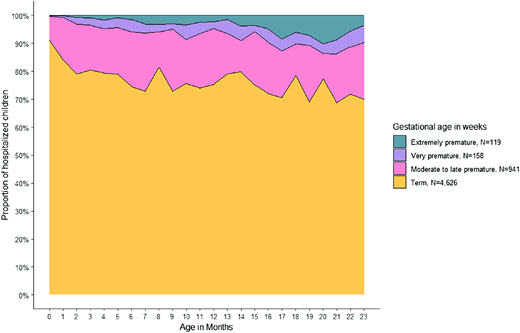
与足月儿相比,早产儿年龄较大(中位年龄 6 个月 vs 4 个月, P < .001);同样,12-23 个月龄的早产儿比例也较高(27.3% vs 21.1%)( 表 1 )。随着住院时实际年龄的增长,早产儿在呼吸道合胞病毒(RSV)住院患儿中所占比例也逐渐增加,从 1 个月以下患儿的 8.8% 增至 23 个月龄患儿的 30.1%( 图 1 )。同样,随着住院时实际年龄的增长,重度早产儿在早产儿住院患儿和所有住院患儿中所占比例也较高。
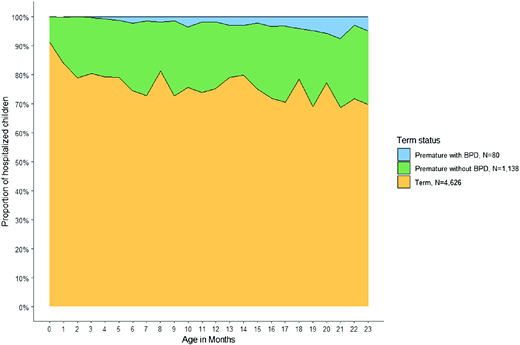
与足月儿相比,早产儿先天性心脏病(6.3% vs 2.6%, P = .08)或支气管肺发育不良(BPD)(6.6% vs 0.1%, P < .001)的发生率更高,但先天性心脏病的差异未达到统计学意义。足月儿和早产儿中唐氏综合征(1.1% vs 0.6%, P = .10)和其他慢性肺部疾病(0.1% vs 0.2%, P = .30)的发生率均较低。在因呼吸道合胞病毒(RSV)感染住院的早产儿中,先天性心脏病、BPD 和其他慢性肺部疾病在重度早产亚组中的发生率高于中晚期早产儿。例如,极早产儿中先天性心脏病的发生率为 13.4%,而中晚期早产儿的这一比例为 5.1%( 见补充表 1 )。同样,50.4%的极早产儿患有支气管肺发育不良(BPD),而中晚期早产儿的患病率为 3.5%。随着住院时实际年龄的增长,患有 BPD 的早产儿在因呼吸道合胞病毒(RSV)感染住院的儿童中所占比例也越来越高(从 1 个月龄儿童的 0%到 23 个月龄儿童的 4.8%)( 图 2 )。
院内严重不良事件风险
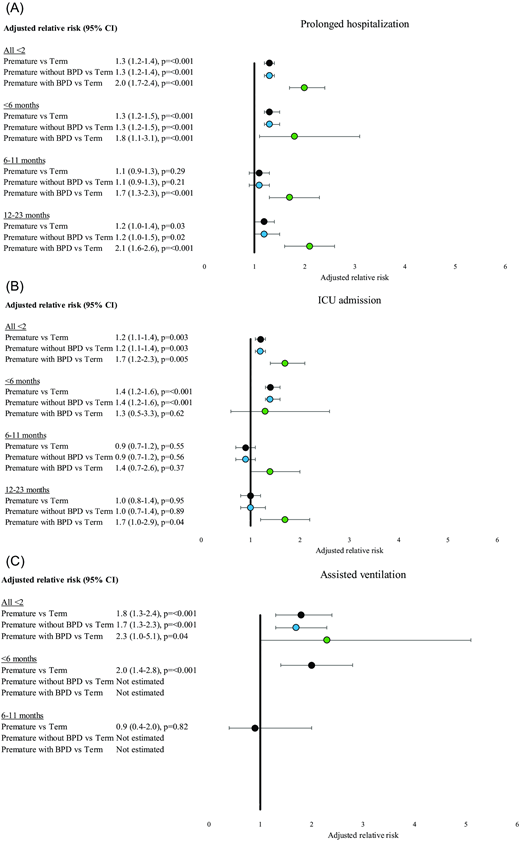
与足月儿相比,因呼吸道合胞病毒(RSV)感染住院的早产儿发生住院时间延长(aRR,1.3;95% CI,1.2–1.4)、入住重症监护室(ICU)(aRR,1.2;95% CI,1.1–1.4)和需要辅助通气(aRR,1.8;95% CI,1.3–2.4)的风险显著更高( 图 3 );早产儿和足月儿均无院内死亡病例。与足月儿相比,各早产亚组的各项结局风险也显著升高( 补充图 2 和补充表 2 )。按住院时的实际年龄检查风险时,早产儿在 6 个月以下出生时,与足月出生的儿童相比,住院时间延长(aRR,1.3;95% CI,1.2–1.5)、入住 ICU(aRR,1.4;95% CI,1.2–1.6)和需要辅助通气(aRR,2.0;95% CI,1.4–2.8)的风险更高,但在 6–11 个月或 12–23 个月大的儿童中则没有这种差异,但住院时间延长的风险除外,12–23 个月大的儿童的住院时间延长风险也增加( 图 3 ; 补充表 3 )。
2015 年 12 月 1 日至 2023 年 7 月 31 日期间,新疫苗监测网络(NVSN)对 5844 例因呼吸道合胞病毒相关急性呼吸道疾病住院的 2 岁以下早产儿与足月儿发生严重院内结局的调整相对风险(aRR)进行了评估,评估指标包括:(A)延长住院时间;(B)入住重症监护室;(C)辅助通气。aRR 比较了早产儿与足月儿的风险:“所有儿童”模型调整了研究中心、实际年龄组、基础疾病以及是否接受帕利珠单抗治疗。各实际年龄亚组模型均调整了研究中心、基础疾病以及是否接受帕利珠单抗治疗。aRR 比较了无支气管肺发育不良(BPD)的早产儿和患有 BPD 的早产儿与足月儿的风险:“所有儿童”模型调整了研究中心、月龄以及是否接受帕利珠单抗治疗。按年龄分组的模型已根据研究中心和帕利珠单抗的使用情况进行调整。由于样本量较小,无法估算 12-23 个月龄住院儿童辅助通气的调整相对风险(aRR)。由于病例数较少,未分别估算患有和未患有支气管肺发育不良(BPD)的早产儿辅助通气的 aRR。
在所有 2 岁以下儿童中,与足月儿相比,未患支气管肺发育不良(BPD)的早产儿住院时间延长(aRR,1.3;95% CI,1.2–1.4)、入住重症监护室(ICU)(aRR,1.2;95% CI,1.1–1.4)和需要辅助通气(aRR,1.7;95% CI,1.3–2.3)的风险显著更高( 图 3 和补充表 4 )。然而,按住院时的实际年龄分析风险时,与足月儿相比,6 个月以下的未患 BPD 的早产儿住院时间延长和入住 ICU 的风险更高(aRR 分别为 1.3;95% CI,1.2–1.5 和 1.4;95% CI,1.2–1.6),但对于至少 6 个月大的儿童,这两种结局的风险基本相似。
在所有 2 岁以下儿童中,患有支气管肺发育不良(BPD)的早产儿住院时间延长(aRR,2.0;95% CI,1.7–2.4)和入住重症监护室(ICU)(aRR,1.7;95% CI,1.2–2.3)的风险也更高。当按住院时的实际年龄分层分析风险时,患有 BPD 的早产儿在所有年龄组中住院时间延长的风险均增加(6 个月至 6 个月:1.8,95% CI,1.1–3.1;6 至 11 个月:1.7,95% CI,1.3–2.3;12 至 23 个月:2.1,95% CI,1.6–2.6)( 图 3 )。
讨论
在这项纳入 5000 多名 2 岁以下因呼吸道合胞病毒(RSV)相关急性呼吸道感染(ARI)住院患儿的多中心分析中,早产儿占住院病例的五分之一。相比之下,美国约有十分之一的儿童是早产儿。 12 早产儿,尤其是胎龄较小的早产儿和患有支气管肺发育不良(BPD)的早产儿,随着住院年龄的增长,在所有 RSV 相关住院病例中所占的比例也越来越高。所有早产儿(无论是否患有 BPD)在 6 个月龄以下住院时,均面临更高的住院时间延长、病情危重和需要辅助通气的风险。与其他研究 13 的结果一致,患有 BPD 的早产儿在 23 个月龄之前仍面临更高的住院时间延长风险。总而言之,这些发现表明,RSV 相关住院及其并发症在早产儿中负担过重,并凸显了 BPD 作为婴儿期后严重疾病结局风险因素的重要性。
既往研究,包括美国国家呼吸道合胞病毒网络(NVSN)发表的报告 14,15 发现,与足月儿相比,妊娠不足 29 周的早产儿发生呼吸道合胞病毒(RSV)相关住院的风险更高。然而,对于妊娠≥29 周的早产儿,研究结果却不尽相同 13,16,17 。 大多数探讨早产作为严重 RSV 疾病风险因素的美国研究开展于十多年前,且均为对医疗索赔或电子健康记录数据的回顾性分析,可能存在因 RSV 临床检测不一致而导致的确定性偏倚 16 。较少的美国研究探讨早产与 RSV 住院后严重院内结局之间的关联。本分析在既往研究 13-17 的基础上,提供了来自近期流行季的证据,表明早产儿在 2 岁以下儿童 RSV 相关住院病例中仍然占很大比例。此外,本研究记录了早产儿(包括妊娠 29 周及以上出生的早产儿)在 6 个月以下时发生严重住院后果的风险增加,无论其是否患有支气管肺发育不良(BPD),并且早产合并 BPD 至少在 23 个月大时仍然是某些后果的风险因素。
支气管肺发育不良(BPD)是早产儿最常见的并发症之一,且在胎龄较小、出生体重较低时发生率较高。 18 近期一项荟萃分析发现,5 岁以下患有 BPD 的儿童因呼吸道合胞病毒(RSV)感染住院的比例约为未患 BPD 儿童的 20 倍。该分析还发现,因 RSV 感染住院的 BPD 患儿入住重症监护室(ICU)、接受氧疗、辅助通气和院内死亡的可能性更高,但与院内结局相关的结果基于少量研究。 19 因呼吸道感染导致病情危重而住院的 BPD 患儿,发生长期后遗症(例如肺功能下降)的风险也更高。我们的研究结果证实了之前的报告 19 ,即支气管肺发育不良(BPD)会增加因呼吸道合胞病毒(RSV)感染住院的儿童发生严重后果的风险,并强调了对于进入第二个 RSV 流行季的 BPD 早产儿,使用尼塞维单抗进行 RSV 预防的重要性,这符合美国目前的推荐做法 20 。
从 2014 年到 2023 年 6 月,美国儿科学会指出,帕利珠单抗(palivizumab)是唯一可用的呼吸道合胞病毒(RSV)预防产品,可用于预防妊娠 29 周以内出生的早产儿在第一个 RSV 流行季以及患有支气管肺发育不良(BPD)且需要医疗支持的儿童在第二个流行季。2023 年,母体 RSV 疫苗和尼塞维单抗(nirsevimab)获批并推荐用于保护所有在美国出生或进入第一个 RSV 流行季的 8 个月以下婴儿,包括任何胎龄的早产儿。2025 年,克列维单抗(clesrovimab)获批并推荐作为保护该年龄组所有婴儿的另一种选择。尼塞维单抗也被推荐用于保护某些 8-19 个月大的儿童在第二个流行季,包括患有 BPD 的儿童。 20 母体接种呼吸道合胞病毒 ( RSV)疫苗、nirsevimab 和 clesrovimab 均可降低婴儿罹患严重 RSV 疾病的风险, 20-24 其中 nirsevimab 的疗效已在上市前试验中针对中晚期早产儿进行了评估。25 本分析发现,早产儿在 2 岁以下儿童的 RSV 相关住院病例中占相当大的比例,且其住院时间延长、病情危重和需要辅助通气的风险更高。这些结果表明,预防早产儿的 RSV 相关住院可能对降低美国儿童并发症的总体负担及其相关的经济成本产生重大影响。 此外,随着年龄的增长,早产儿在 RSV 相关住院病例中所占比例越来越高;因此,努力确保在第一个 RSV 流行季开始前出生的符合年龄条件的早产儿接受 nirsevimab 或 clesrovimab 治疗,对于保护这一弱势群体至关重要。
本分析的优势在于采用了前瞻性监测,并结合标准化的病例定义,在美国不同地理区域和人口统计学特征的地点进行了呼吸道合胞病毒(RSV)的系统性分子检测。然而,在解读研究结果时,应考虑以下几个局限性。首先,NVSN 的监测点均为学术医疗中心,其样本未必具有全国代表性。其次,本研究未收集支气管肺发育不良(BPD)严重程度的指标数据,例如长期使用皮质类固醇或利尿剂以及家庭氧疗情况,因此无法对 BPD 病情更严重的儿童亚组进行分析。第三,由于早产儿的 RSV 相关住院率存在显著差异,我们将分析范围限定于 BPD,而未探讨其他可能重要但与早产无关的潜在疾病(例如先天性心脏病、唐氏综合征和其他慢性肺部疾病)。第四,多变量分析中可能存在未测量的混杂因素。
在 2016 年至 2023 年间因呼吸道合胞病毒(RSV)相关急性呼吸道感染(ARI)住院的大量 2 岁以下儿童中,早产儿的比例过高。与足月儿相比,所有早产儿在出生后的前 6 个月内,住院时间延长、病情危重和需要辅助通气的风险均较高。早产合并支气管肺发育不良(BPD)在 23 个月龄前仍是某些严重住院结局的危险因素。目前推荐的 RSV 预防产品,包括孕妇 RSV 疫苗、尼塞维单抗和克列维单抗,为保护早产儿(包括之前不适合使用帕利珠单抗的早产儿)提供了有效的选择。
Salthouse 女士、Moline 博士和 Dawood 博士构思并设计了分析方案,撰写了初稿,并对稿件进行了审阅和修改。Salthouse 女士进行了初步分析,Rutkowski 女士提供了统计支持并重复了分析。所有作者均参与了数据采集和/或数据解读。所有作者均已审阅并同意最终提交的稿件,并对本研究的各个方面负责。
利益冲突披露: Halasa 博士接受默克公司的研究资助,并曾为 CSL-Seqirus 公司提供咨询服务。Staat 博士所在机构接受 Cepheid 和默克公司的资助,并曾为默克公司提供咨询服务。Schlaudecker 博士所在机构接受辉瑞公司的资助,并曾获得赛诺菲巴斯德公司的酬金。Weinberg 博士曾因撰写和修订《默克诊疗手册》章节、为 Inhalon Biopharma 公司提供咨询服务以及在埃默里大学担任数据安全监测委员会成员而获得默克公司的酬金。Selvarangan 博士曾获得 Hologic、BioFire、Becton Dickinson、Luminex 和 Cepheid 公司的研究经费,并担任葛兰素史克公司的顾问委员会成员。Englund 博士所在机构曾获得阿斯利康、葛兰素史克、默克、辉瑞和 Moderna 公司的研究经费。曾为艾伯维、阿斯利康、葛兰素史克、默克、迈萨疫苗、莫德纳、辉瑞和赛诺菲巴斯德提供咨询服务;并曾因演讲而获得辉瑞的报酬。其他作者均声明与本文相关的利益冲突。
资金来源: 本项目部分资金由美国疾病控制与预防中心 (CDC) 研究参与计划资助,该计划由橡树岭科学与教育研究所通过美国能源部与 CDC 之间的机构间协议进行管理。本文亦获得 CDC 的资助(合作协议 RFA-IP-16-004)。CDC 研究人员设计并开展了分析,并撰写了论文初稿。本报告中的研究结果和结论仅代表作者观点,并不一定代表 CDC 的官方立场。
急性呼吸道疾病
调整后的相对风险
支气管肺发育不良
美国疾病控制与预防中心
重症监护室
新疫苗监测网络
呼吸道合胞病毒
参考
Hits: 11
相关文章:
- 0至23月龄呼吸道合胞病毒感染住院儿童的特征
- AAP 更新 RSV 免疫指南
- 儿童人偏肺病毒与呼吸道合胞病毒的比较分析
- 呼吸道合胞病毒:可预防和可治疗的年轻人和老年人感染
- 呼吸道合胞病毒研究显示孕妇、婴儿的危险因素
- 吸道合胞病毒(RSV)创新药Nirsevimab的早期估计显示70%的预防住院疾病
- 呼吸道合胞病毒:可预防和可治疗的年轻人和老年人感染
- 早产儿感染呼吸道合胞病毒的风险极高
- 病情观察:呼吸道合胞病毒
- 数据:在2023-24季节,77%的婴儿具有RSV保护
- 推荐使用帕利珠单抗减少婴儿呼吸道合胞病毒感染的并发症
- 母体呼吸道合胞病毒疫苗接种
- 尼塞维单抗对婴儿呼吸道合胞病毒(RSV)及 RSV 相关事件的有效性
- 2025 年 4 月 ACIP 会议更新:流感、COVID-19、HPV、RSV 和其他免疫接种
- 大多数美国人会建议老年人、婴儿和孕妇接种呼吸道合胞病毒疫苗
Powered by YARPP.