Contents
The HPV vaccine is erasing cancer – here’s the proof
在首批 HPV 疫苗接种计划推出十多年后,来自多个国家的数据显示宫颈癌和癌前病变病例大幅下降,证实 HPV 疫苗非常有效且极其安全。
- 2025年11月17日
- 8 min read
- 经过琳达·格德斯

里程碑式的研究证明了 HPV 疫苗在现实世界中的有效性
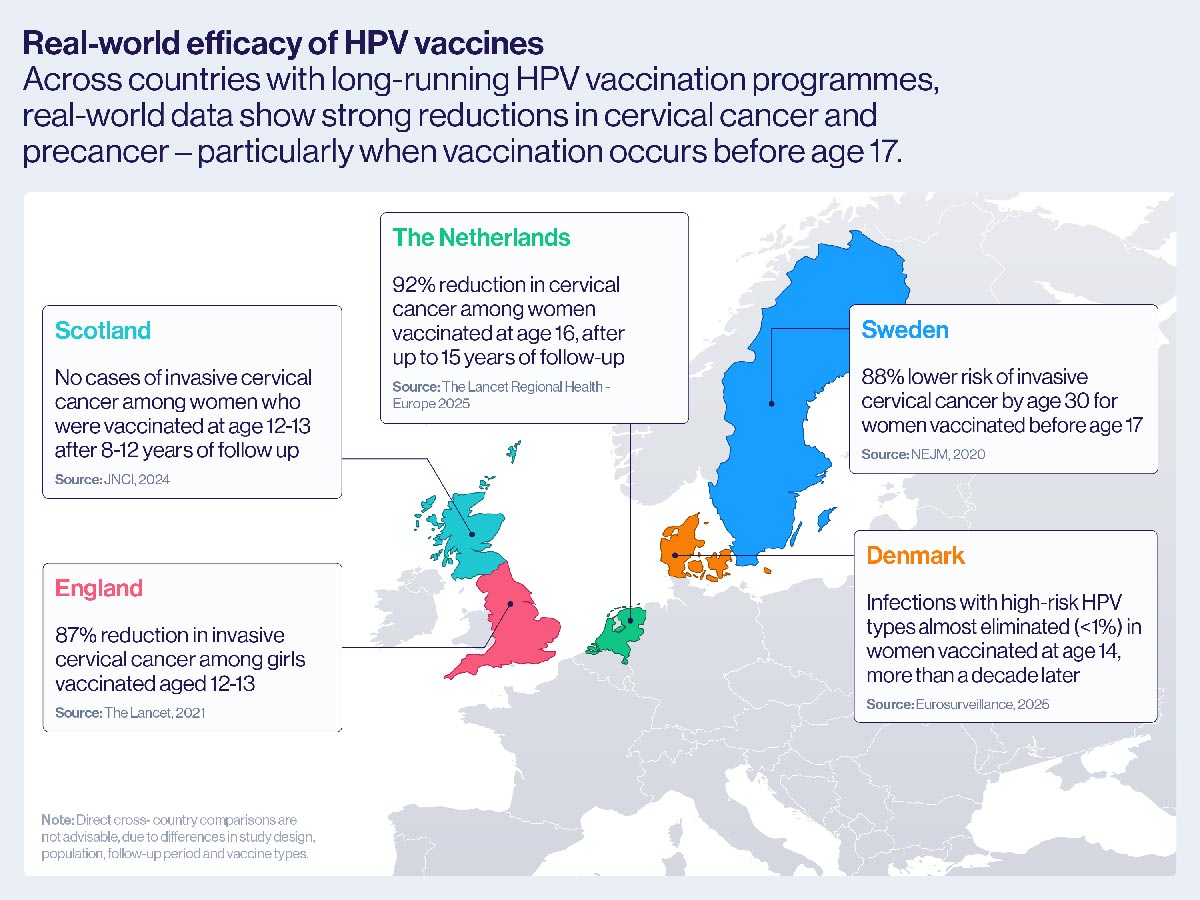
苏格兰:一项基于人口的研究调查了 1988 年 1 月 1 日至 1996 年 6 月 5 日期间在苏格兰出生的所有女性,并将免疫接种、宫颈癌筛查和癌症登记数据联系起来,结果发现,在 12 至 13 岁时接种二价 HPV 疫苗(Cervarix)的女性中,经过 8 至 12 年的随访,没有出现浸润性宫颈癌病例。
荷兰:一项结合了 103,059 名荷兰女性的疫苗接种、病理学和癌症登记数据的全国性关联研究发现,16 岁时完全接种二价 HPV 疫苗(Cervarix)的女性,在长达 15 年的随访后,患宫颈癌的风险降低了 92%,患严重癌前病变的风险降低了 81%,证实了该疫苗的强效保护作用至少可以持续到 30 岁。
丹麦: 一项针对 8659 名 14 岁时接种四价 HPV 疫苗(加卫苗)并接受国家宫颈癌筛查计划的女性的研究发现,十多年后,高危 HPV 类型的感染几乎被消除。
人乳头瘤病毒 (HPV) 疫苗旨在阻断最有可能导致癌症的病毒株。
但由于宫颈癌可能需要很多年才会显现,这些疫苗(推出至今还不到二十年)的全部影响现在才开始显现。
过去几年的多项研究表明,对于早期采用 HPV 疫苗的国家来说,宫颈疾病的发病率正在急剧下降。
这些疫苗于 2006 年首次在美国推出,随后加拿大、澳大利亚和几个欧洲国家也相继推出,如今已有近 20 年的证据支持。
瑞典研究人员发现,在 12 或 13 岁接种疫苗的年轻女性中,浸润性宫颈癌减少了 87%,高级别癌前病变减少了 97%。
证据一致表明,HPV 疫苗不仅安全,而且非常有效,显著降低了宫颈癌前病变和宫颈癌本身的发病率。
如今,超过 目前已有 158 个国家引入了这些疫苗,而且这一数字还在不断增长。我们将梳理 HPV 疫苗背后的科学发展历程,从早期临床试验到真实世界数据,并阐述最新研究揭示的疫苗长期影响。
时间线
- 2006 年 :美国、加拿大和欧盟首次批准 HPV 疫苗上市。美国开始为女孩接种 HPV 疫苗。
- 2007 年: 澳大利亚、加拿大、比利时、法国、德国和意大利启动了国家 HPV 免疫接种计划,随后其他欧洲国家于 2008 年也加入了该计划。
- 2009 年 :世界卫生组织(世卫组织)发布正式立场声明,建议在可行的情况下,将 HPV 疫苗接种纳入国家免疫规划,作为女孩的常规疫苗接种。
- 2012 年: 到 2012 年, 至少有 39 个国家将 HPV 疫苗纳入国家免疫规划。
- 2012 年: 全球疫苗免疫联盟 (Gavi) 开始资助符合条件的国家引入 HPV 疫苗接种计划和示范项目。
- 2014 年: 全球疫苗免疫联盟(Gavi)宣布已支持超过 390 万名女孩完成针对人乳头瘤病毒(HPV)的全面免疫接种。
- 2016 年 :世界卫生组织建议各国在首次引入疫苗时应考虑多年龄段队列,包括 9 至 14 岁的女孩,以加快疫苗的益处。
- 2019 年: 截至目前,全球已有超过 100 个国家将该疫苗纳入国家免疫规划。
- 2022 年: 世卫组织建议采用更简便的单剂接种方案
- 2022 年: 全球疫苗免疫联盟 (Gavi) 为其 HPV 项目追加投资 6 亿美元,并设定目标到 2025 年底惠及 8600 万青春期女孩。
- 2023 年: 到 2023 年底,已有 38 个国家在 Gavi 的支持下启动了国家 HPV 疫苗计划。
- 2025 年: 到 2025 年 11 月,全球已有 158 个国家将 HPV 疫苗接种纳入国家计划,全球疫苗免疫联盟 (Gavi) 宣布,据估计,已有 8600 万女孩接种了疫苗。
早期试验对 HPV 疫苗的有效性有何评价?
2006 年,世界上第一支 HPV 疫苗——加卫苗(Gardasil)——获得美国食品药品监督管理局的批准。
Gardasil 旨在预防四种类型的人乳头瘤病毒 (HPV),包括两种最常见的致癌毒株 (16 和 18),标志着对抗宫颈癌的历史性时刻。
一年后,一项关键性临床试验的结果发表在《 新英格兰医学杂志》 上。该试验涉及 13 个国家的 12000 多名年轻女性,结果表明,加卫苗在预防由 HPV 16 型和 18 型引起的宫颈高级别病变(宫颈癌的前兆)方面有效率达 98%。
当分析中纳入了以前感染过这些 HPV 类型的女性时,疫苗的有效性较低(44%)——这也是为什么在女孩开始性生活之前就向她们提供疫苗的一个关键原因。
苏格兰 2024 年公布的癌症登记数据显示,情况更加令人瞩目。在 HPV 疫苗接种十多年后,12 岁或 13 岁时接种过疫苗的女性中,没有出现宫颈癌病例。
这些研究结果证明,该疫苗可以预防导致宫颈癌的早期细胞变化。但是,对于其他危险的 HPV 病毒类型呢?
2009 年的一项研究表明…… 《柳叶刀》 另一款新获批准的疫苗 Cervarix(可预防两种高危 HPV 类型(16 和 18))扩大了证据基础。
在一项针对 18,000 多名 15-25 岁女性的试验中,该疫苗不仅对 HPV 16 和 18 引起的癌前病变表现出很高的疗效,而且还对疫苗未涵盖的另外三种致癌 HPV 类型(31、33 和 35)具有交叉保护作用。
这是 HPV 疫苗首次在针对特定毒株之外显示出明显的保护作用,这大大增强了人们对更广泛预防宫颈癌的希望。
这些试验证明 HPV 疫苗在受控环境下是有效的,但真正的考验还在后面:它们在现实世界中能多好地预防疾病——尤其是宫颈癌,宫颈癌在 HPV 感染后可能需要数十年才会发展?
HPV 疫苗对预防宫颈癌的有效性如何?
第一项重要的真实世界研究发表于…… 2020 年 《新英格兰医学杂志》 援引瑞典国家疫苗接种计划的数据。
瑞典于 2007 年开始为 13 至 17 岁的女孩提供四剂四价疫苗 Gardasil。2012 年,该国通过补种计划将覆盖范围扩大到 13 至 18 岁的女孩和妇女,同时启动了一项针对 10 至 12 岁女孩的学校疫苗接种计划。
研究人员对超过 160 万名女孩和妇女进行了长达 11 年的追踪调查,以了解接种过该疫苗的人群中宫颈癌的发病率。
总体而言,与未接种疫苗的女性相比,接种疫苗的女性在30岁之前患浸润性宫颈癌的风险降低了63%。17岁之前接种疫苗的女性所受到的保护作用更强,她们的风险降低了88%。
这表明 HPV 疫苗接种降低了丹麦普通人群中这些致癌病毒的传播——即所谓的“群体免疫”。
证据还不止于此。2021 年, 《柳叶刀》杂志发表的一项研究基于英格兰的全国数据,提供了两剂二价 HPV 疫苗 Cervarix 真实世界效果的证据。
该国于 2008 年启动了一项针对 12 至 13 岁女孩的学校疫苗接种计划,通过将国家疫苗接种、筛查和癌症登记记录联系起来,研究人员能够衡量该计划随时间推移的效果。
瑞典研究人员发现,在 12 或 13 岁接种疫苗的年轻女性中,浸润性宫颈癌减少了 87%,高级别癌前病变减少了 97%。
对年龄较大的女孩的影响较小:14 至 16 岁接种疫苗的女孩宫颈癌发病率降低了 75%,而 16 至 18 岁接种疫苗的女孩宫颈癌发病率降低了 39%。
随着越来越多的长期数据证实其安全性和有效性,科学已经明确表明:HPV 疫苗有效、安全,并且正在使世界更接近彻底终结宫颈癌的目标。
与此同时,苏格兰2024年公布的癌症登记数据显示,情况更加令人震惊。
HPV 疫苗接种十多年后,在 12 岁或 13 岁时接种疫苗的女性中 ,没有记录到宫颈癌病例 。
尽管随着年龄增长,这些女性中仍有可能患上癌症,但进行这项研究的斯特拉斯克莱德大学的研究人员将其描述为“强有力的群体层面证据”,表明这项以学校为基础的计划正在保护整整一代人免受宫颈癌的侵害。
荷兰近期也为这一日益增多的证据库增添了新的证据。2025 年,研究人员在 《柳叶刀区域健康——欧洲》杂志上发表了分析结果,该结果基于十多年来超过 10 万名符合该国二价 HPV 疫苗接种计划条件的女性的全国性数据。
他们发现,完全接种疫苗的女性患浸润性宫颈癌的风险比未接种疫苗的女性低约 90%——这是迄今为止疫苗影响的最有力的现实世界证明之一。
HPV 疫苗如何保护未接种疫苗的人群?
除了保护已接种疫苗的个体外,新出现的证据表明,免疫接种计划正在产生群体保护——即使在那些仍然未接种疫苗的人群中,也能降低患宫颈癌的风险。
在丹麦于 2008 年引入 HPV 疫苗之前,该国约有 15-17% 的人口感染了两种主要的致癌 HPV 类型(16 和 18)。
然而, 最近一项全国性研究分析了 2017 年至 2024 年间收集的宫颈样本,发现这些高危 HPV 类型的患病率在接种疫苗的女性中已降至 1% 以下,在未接种疫苗的女性中已降至 5% 左右。
这表明 HPV 疫苗接种降低了丹麦普通人群中这些致癌病毒的传播——即所谓的 “群体免疫” 。
即便如此,仍有约三分之一接种过疫苗的女性感染了疫苗未涵盖的其他与癌症相关的 HPV 类型,这表明可能需要对这些女性进行持续但强度较低的筛查。
HPV 疫苗长期使用安全吗?
HPV 疫苗问世至今已近 20 年,数亿人接种了疫苗,科学家们仍在持续监测人群,以观察是否存在严重副作用的迹象。
自 2006 年以来,美国已接种超过 1.35 亿剂 HPV 疫苗——包括二价 Cervarix 和四价及九价 Gardasil——而且证据仍然令人非常放心。
虽然有些人报告说接种疫苗后会出现轻微且短暂的副作用——通常是疼痛、头痛或发烧——但大规模研究和持续监测发现,HPV 疫苗接种与生殖问题、持续疼痛或慢性疾病等严重后果之间没有因果关系 。
疫苗接种后报告的死亡病例也经过了彻底审查,没有证据表明任何死亡病例是由疫苗引起的。
随着越来越多的长期数据证实其安全性和有效性,科学已经明确表明:HPV 疫苗有效、安全,并且正在使世界更接近彻底终结宫颈癌的目标。
Hits: 46
- 关于 HPV
- HPV引起的癌症
- HPV 疫苗接种
- 接种HPV疫苗的原因
- HPV疫苗的影响
- 人乳头瘤病毒的临床概述
- HPV疫苗接种建议
- HPV疫苗安全性和有效性数据
- 与父母谈论人乳头瘤病毒疫苗接种
- 提高HPV疫苗接种率的五种方法
- HPV 教育工具和资源
- HPV与临床医生的联系
- HPV与家长的联系
- 人乳头瘤病毒
- 什么是 HPV(人乳头瘤病毒)?
- HPV 的类型
- 与 HPV 相关的癌症
- HPV 体征和症状
- 如何预防 HPV
- HPV 检测
- HPV 疫苗
- 使用 HPV 疫苗预防 6 种癌症
- 大型临床研究表明,一针 HPV 疫苗有效
- HPV 疫苗是救命稻草
- 我告诉每位患者关于 HPV 疫苗的知识
- 数据显示,疫苗接种后感染高危 HPV 毒株 16/18 的比例低于 1%
- 关于抗癌HPV疫苗你需要知道的
- HPV筛查、疫苗接种加速宫颈癌下降
- 丹麦在疫苗推出后接近消灭主要致癌 HPV 毒株
- 为什么向少女提供 HPV 疫苗以及父母需要了解的内容
- HPV疫苗似乎也能保护未接种疫苗的女性
- 人乳头瘤病毒(HPV):症状与治疗
- 人乳头瘤病毒(HPV):传播、预防和风险
- 人乳头瘤病毒(HPV):旅行健康建议
- 人乳头瘤病毒(HPV):供卫生专业人员参考
- 口咽人乳头瘤病毒(HPV)感染
- HPV 疫苗正在消灭癌症——以下是证据
- 口咽部人乳头瘤病毒(HPV)感染
- HPV 疫苗与宫颈癌风险大幅降低相关
- 人乳头瘤病毒疫苗上市 17 年后的人群水平有效性及群体保护效应
- 宫颈癌防治进展
- HPV 疫苗可降低外阴和阴道癌前病变的风险
- 人乳头瘤病毒
- 宫颈癌预防:从显微镜载玻片到疫苗胜利
- 分析表明,HPV 疫苗可通过群体免疫保护未接种疫苗的人群
- 儿童和青少年人乳头瘤病毒疫苗接种常规医嘱
- 美国卫生与公众服务部建议女性首次进行 HPV 居家检测
- 庆祝宫颈癌预防的最新进展
- 一项新研究证实了先前支持单剂 HPV 疫苗接种方案的结论
- 关于 HPV 疫苗的问答
- 人乳头瘤病毒:关于导致癌症的病毒以及如何预防癌症的事实
- 自1950年以来,英国宫颈癌的死亡率下降了80%
- 新近数据显示,咀嚼口香糖可减少头颈部鳞状细胞癌患者体内的人乳头瘤病毒(HPV)和口腔癌相关细菌。

您好孟博士,
抱歉在周末还打扰您,我想问您一下我五分钟前把脚蹭到了很大一块,没有流血但是非常疼,路边刚好有人遛狗,狗耷拉着舌头从我旁边走过,这需要打疫苗吗?我从来没有打过狂犬疫苗。十分感谢您的帮助!
祝您有个愉快的周末。
不差钱 ,打个暴露前