Contents
关于重大致命疾病的关键事实 霍乱
KEY FACTS ABOUT MAJOR DEADLY DISEASES CHOLERA
霍乱 你应该知道的10件事
霍乱反应提示
协调响应者
| 健康信息
|
沟通风险
-让社区加强卫生和食品安全措施 -建立治疗设施,并让公众知道如何获得这些设施 -确保有口服补液盐
-霍乱可通过受污染的水或食物传播。
-在关键时刻洗手 -轻度患者可在家中通过口服补液进行治疗 -如果你的地区有霍乱爆发或威胁,服用霍乱疫苗 | 健康干预措施
-社区中的口服补液点(ORPs)有助于早期获得治疗 -社区中的口服补液点(ORPs)有助于早期获得治疗
|
2017 – 2018年主要霍乱爆发
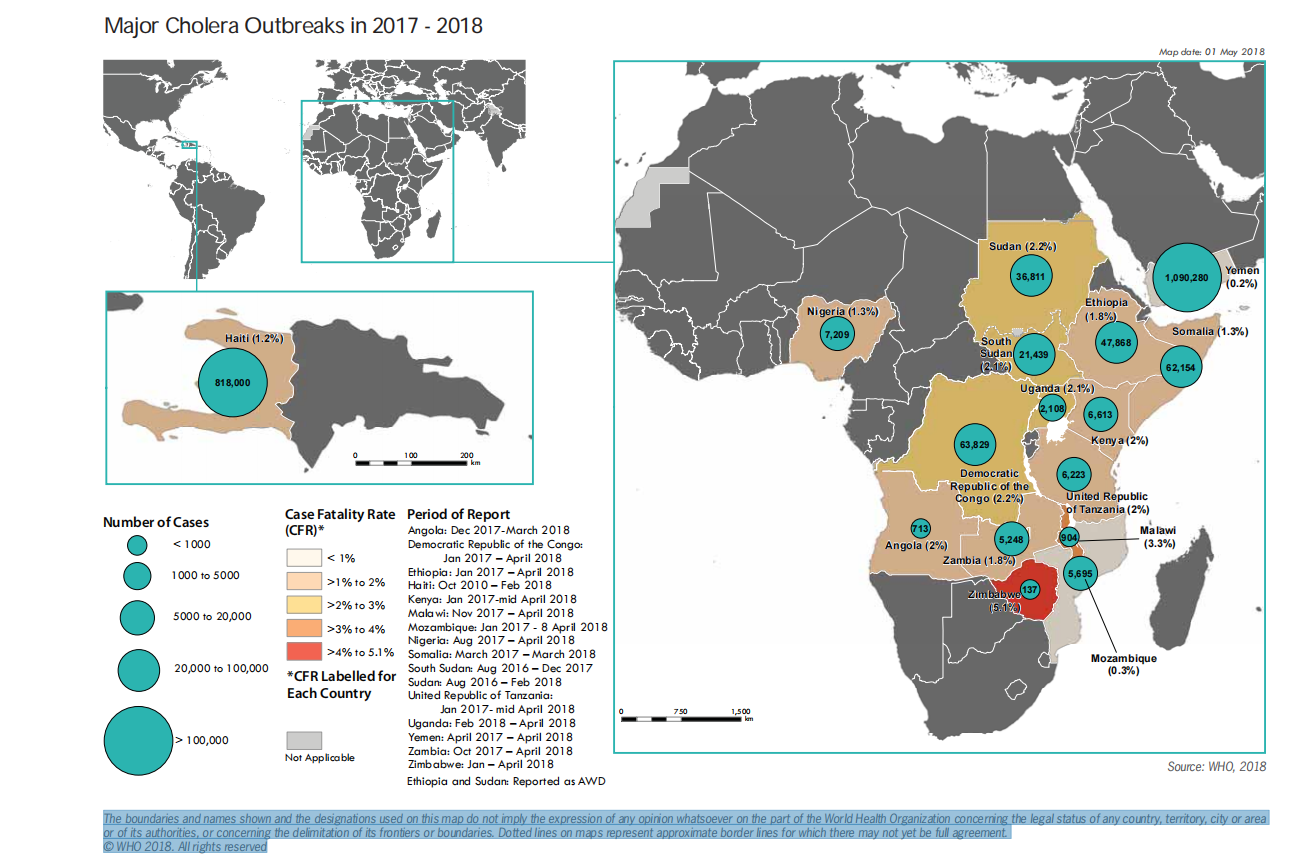
边界和名称显示和本地图上使用的名称并不意味着任何意见的表达的世界卫生组织关于任何国家的法律地位、领土、城市或地区或其当局,或关于其边界或边界的划分。地图上的虚线表示可能还没有完全一致的近似边界线。©世卫组织,2018年。保留所有权利
1.霍乱与获得清洁水和卫生设施的机会不足密切相关。
- 控制霍乱的长期解决办法是经济发展和普遍获得安全饮用水和适当的卫生设施。这些措施预防流行病和地方性霍乱以及其他粪口传播和水传播疾病。它们可能需要大量的长期投资。
- 霍乱与恶劣的环境条件密切相关。缺乏或缺乏安全的水和适当的卫生设施是导致该疾病传播的主要原因。典型的危险地区是城市周边的贫民窟,其基本基础设施不稳定,以及国内流离失所者或难民营。
- 减少霍乱传播的措施包括:
-实施经过调整的长期可持续讲卫生运动(水卫生和卫生)解决方案,以确保对最容易发生霍乱的人群使用安全水、基本环境卫生和良好卫生习惯:
o家庭层面的干预措施(水处理、化学或太阳能消毒、安全水储存、建设安全污水处理系统,包括厕所);
o采用基本的卫生习惯;
o在卫生设施和学校等公共区域获得安全的水和卫生设施。
-快速获得治疗的机会;
-在治疗结构中实施适当的感染控制做法
-疫苗接种
2.霍乱是由受粪便污染的水和食物传播的。
- 一个人可能会被饮用水或食用被霍乱弧菌污染的食物所感染。
- 受感染者粪便中的细菌是主要的污染源。
- 食物在准备过程中,或进食或一些灌溉措施可能被弄脏的手污染。
- 在葬礼仪式上,可能通过食用接触死者尸体的食物和饮料,或葬礼参与者触摸尸体进行传播。
- 用受污染的水配制并由街头小贩出售的饮料是由霍乱传播的交通工具,以及用受污染的水和生的或未煮熟的海鲜“清新”的蔬菜和水果。
- 该细菌可以在水中长时间存活,并在潮湿的剩食中繁殖。
3.霍乱的爆发可能是爆炸性的。
- 潜伏期很短。时间从2小时到5天不等,通常是2到3天。
- 这导致了爆炸性的流行病,因为病例数可以非常迅速地上升。
- 早期发现和治疗病例以及迅速开始控制活动至关重要。
- 无症状携带者可传播感染。只要粪便呈阳性,受感染者就能传播这种疾病。即使在无症状的携带者中,病原体也会在粪便中停留14天,然后再流回环境中,可能感染其他个体。
4.快速发现疑似病例和实验室确认是必要的。
- 当怀疑爆发疫情时,应派多学科小组前往现场,以确认疫情,并采取初步措施控制疾病的传播。这些小组应至少携带取样材料、快速诊断测试、制造清洁水的方法和口服补液盐)。如果访问了治疗设施,应携带更多的医疗材料。
- 应使用快速诊断试验(RDTs)来加强对霍乱的怀疑。这允许在不需要实验室的情况下进行快速检测,并经常被用于在疫情调查期间增加怀疑。霍乱rdt的敏感性和特殊性不足以用作个体诊断测试。将RDT阳性的粪便样本送至实验室进行确认。
- 霍乱是通过在受感染患者的粪便样本中识别霍乱弧菌来确诊的:
-确认培养和抗生素敏感性试验;
-PCR(聚合酶链反应)进行鉴定。
- 实验室诊断对诊断这是一场霍乱的爆发至关重要。一旦确诊了疫情,使用世卫组织标准病例识别进行临床诊断就足够了。
- 应在报告病例的每个新地区(地区或地区)进行实验室调查,以确认疫情的蔓延。
- 应在整个爆发期间对疑似病例进行零星抽样和检测,以监测爆发,确定抗生素敏感性和监测菌株。
- 当所有疑似患者的所有样本经RDT、培养或PCR检测为阴性时,考虑爆发。
- 不要等待实验室确认后再开始控制活动。获得清洁水和基本环境卫生设施、促进个人卫生和获得治疗都是重要的公共卫生干预措施,即使疫情没有得到证实。
5.霍乱患者会出现急性水样腹泻,但无发烧。
- 大多数霍乱患者(约80%)没有出现任何症状,尽管这些细菌在感染后的粪便中多达14天内存在。
- 在出现症状的人中,约80%的人出现轻度至中度水样腹泻,导致没有或只有轻微的脱水迹象。其余的20%会迅速出现大量的水样腹泻,如果不进行治疗,可能导致严重脱水和死亡。
- 其他的体征和症状可能包括:
-大量呕吐;
-腹部或肌肉痉挛;
-低血糖;
-低钾血
- 患有霍乱的孕妇发生胎儿丢失的风险很高。
- 发烧不是霍乱的症状,但可能是霍乱患者共发病的结果。
6.严重的霍乱可以在几个小时内死亡:早期补液是治疗的基石。
- 最重要的治疗方法是补液,包括立即更换液体和严重腹泻和呕吐导致的盐分流失。早期补液可以挽救几乎所有霍乱患者的生命。通过早期和适当的治疗,病死率应保持在1%以下。
- 对脱水状态的良好评估是进行适当治疗的关键(见手册“管理急性腹泻爆发的第一步”中的评估工具)。
- 没有脱水迹象或一些迹象的患者(约80%的患者),无论是成人还是儿童,都可以按照口服补液(ORS)的标准治疗方案,快速和轻松地进行复水。志愿者和家庭成员应在家中尽早给予口服补液盐,以避免补水和死亡的延迟。
- 严重脱水的患者需要接受静脉注射(林格氏乳酸溶液)。
- 我们鼓励婴幼儿继续母乳喂养。
- 锌也是5岁以下儿童的一种重要的辅助治疗方法,它也可以减少腹泻的持续时间,并可能防止未来发生其他原因引起的急性水样腹泻。
7.口服霍乱疫苗是安全的,应与其他预防和控制策略一起使用。
- 有三种口服霍乱疫苗(OCV):
-Shanchol™和Euvichol®本质上是同一种疫苗。一剂可用于控制流行病(至少保护6个月)。需要两剂更长的保护(两种疫苗在两剂后至少三年提供65%>的持续保护)。两种剂量可给所有一岁以上的人,至少间隔两周;
-还有第三种疫苗,-还有第三种疫苗,Dukoral®,主要用于旅行者。它还对肠毒素性大肠杆菌(ETEC)具有显著的短期保护作用。疫苗用缓冲溶液注射。它可以给所有两岁以上的人,剂量间隔至少一周。,主要用于旅行者。它还对肠毒素性大肠杆菌(ETEC)具有显著的短期保护作用。疫苗用缓冲溶液注射。它可以给所有两岁以上的人,剂量间隔至少一周。
- 口服霍乱疫苗被认为对孕妇是安全的。
- OCV可用于紧急情况:
-在人道主义危机中,OCV可用于预防霍乱,甚至在任何疑似病例报告之前;
-为了应对疫情,OCV被用于防止霍乱的进一步传播。应尽早使用,以防止病例增多;
-目前所有的ocv都需要冷链(2-8°C),但在冷链外的使用目前正在审查中;
-对于紧急使用OCV,有由国际协调小组(ICG)管理的全球紧急储备口服霍乱疫苗剂量(Shanchol™ or
Euvichol®)。
- 在流行环境中,口服霍乱疫苗被用作长期霍乱控制计划的一部分,包括加强监测和实验室诊断能力,以及改善水、环境卫生和个人卫生条件。OCV用于向人口提供中期保护,同时正在实施较长期的水、环境卫生和个人卫生解决办法。
-通过全球霍乱控制工作组提供OCV。
8.应向有危险人群提供安全的水和基本的卫生设施。
- 疫情期间:
-应向人们提供安全的水或在家里准备和储存安全的水的方法;
- -应组织宣传运动,并向社区提供有关霍乱潜在风险和症状的信息、避免霍乱采取的预防措施、何时和何处报告病例,以及在出现症状时立即寻求治疗。适当的治疗地点的位置也应被共享。
- 社区参与在任何时候都是至关重要的,以便社区采取预防行为以避免污染:
-健康教育运动应促进采取适当的卫生习惯,如用肥皂洗手、安全准备和储存食物,以及安全处置儿童粪便;
-在关键时刻要加强洗手工作;
-必须调整死于霍乱的个人的葬礼做法,以防止与会者之间的感染;
-应促进母乳喂养;
-保健运动应适应当地的文化和信仰。
9.绘制病例来源对确定控制活动至关重要。
- 绘制病例来源的地图有助于确定水和卫生活动以及促进卫生的优先领域。绘图越精确,可以有针对性的干预措施就越有效。
- 还应确保生活在优先地区的人能够获得治疗。
- 关键地区的口服补液点和向霍乱治疗中心提供的运输服务可以挽救生命。
- 在这些领域也应进行主动保护。
- 在有社区卫生方案的地区,可以对社区卫生工作者或志愿者进行培训,以识别和报告疑似霍乱,安全地制作和提供口服补液盐,并转诊患者进行治疗。
10.世卫组织可向各国提供霍乱试剂盒。
- 世卫组织可以为调查和调查霍乱暴发以及霍乱患者的治疗提供必要的资料。霍乱试剂盒的设计是为了帮助为潜在的霍乱爆发做好准备,并支持最初反应的第一个月。
- 有六个试剂盒:
-一套试剂盒为调查霍乱暴发提供了必要的材料;
-为疑似霍乱病例提供用品。
注:不包括样品运输的三重包装;
-设计了三套试剂盒,用于治疗中央、外围和社区层面现有结构内的霍乱患者
-一个试剂盒提供必要的材料,在没有现有结构时,为病人护理建立临时结构。
有一个工具可以快速估计霍乱工具包的需求(见下一页的链接)。
更多关于霍乱的信息:
• Cholera WHO webpage http://who.int/cholera/en/
• Cholera WHO factsheet http://who.int/mediacentre/factsheets/fs107/en/
• Ending Cholera: a global roadmap to 2030 http://www.who.int/cholera/publications/global-roadmap/en/
• Cholera kits http://who.int/cholera/kit/en/
• Cholera outbreak: assessing the outbreak response and improving preparedness http://who.int/cholera/publications/OutbreakAssessment/en/
• First steps for managing an outbreak of acute diarrhoea http://who.int/cholera/publications/fi rststeps/en/
• Interim guidance document for Cholera surveillance, Global Task Force on Cholera Control, Surveillance Working Group
http://www.who.int/cholera/task_force/GTFCC-Guidance-cholerasurveillance.pdf?ua=1
• Interim technical notes on the Use of Cholera Rapid Diagnostic Tests, Global Task Force on Cholera Control, Surveillance and Laboratory Working Group
http://www.who.int/cholera/task_force/Interim-guidance-cholera-RDT. pdf?ua=1
• Oral Cholera Vaccine and technical notes on the use of OCV in pregnant women and travellers
http://www.who.int/cholera/vaccines/en/ • WHO Oral Cholera Vaccines position paper – 2017
http://apps.who.int/iris/bitstream/10665/258763/1/WER9234.pdf?ua=1
Hits: 28
