Contents
Assessing Measles Outbreak Risk in the United States
知道什么
- 全球麻疹活动正在增加。
- 美国幼儿园儿童的麻疹-腮腺炎-风疹(MMR)覆盖率低于95%的覆盖率目标,在一些社区更低,并且正在下降。
- 疾控中心正在创建模型,以显示麻疹疫情如何在美国发生和传播。
摘要
疾控中心知道什么
在世界范围内,麻疹病例和疫情正在上升和美国的麻疹-腮腺炎-风疹(MMR)疫苗接种覆盖率自新冠肺炎疫情开始以来一直在下降。对于一些社区来说,它已经低于预防麻疹爆发所需的95%的覆盖率水平。美国一些社区的MMR疫苗接种覆盖率甚至更低,使它们处于麻疹爆发的高风险中。
疾控中心在做什么
除了向医疗保健提供者提供临床指导以及向卫生部门提供技术和通信支持和疫苗之外,CDC还在全球范围内监测麻疹情况,并创建麻疹如何在美国传播的模型。这些模型可用于帮助联邦、州、地方、部落和地区卫生部门为可能的麻疹病例做准备,更好地了解如何识别高危社区,以及管理医疗保健资源。
麻疹是一种极具传染性和潜在严重的皮疹疾病,在1971年引入麻疹-腮腺炎-风疹(MMR)疫苗之前,在儿童中非常常见。由于安全有效的MMR疫苗的高水平接种,美国于2000年宣布消灭麻疹。今年,美国爆发麻疹的风险更大,因为全球范围内疫苗接种的减少导致了更多的国际病例。没有接种疫苗的人在国外旅行时可能会遇到麻疹,回到美国时也会感染麻疹。此外,美国疫苗接种率下降增加了疾病爆发的易感性。
重要的是要记住对一般人群而言,麻疹爆发的总体风险较低;然而,全球麻疹病例正在增加,增加了输入美国的机会和随后爆发的风险,特别是在疫苗接种率低的社区。下面,我们描述麻疹流行病学,包括决定谁可能感染麻疹的因素,以及疫情会有多大。我们还描述了我们如何使用建模来探索潜在的情景,并更好地了解美国未来麻疹爆发的风险。建模还用于帮助强调州、地方、部落和地区卫生部门的个人和公共卫生从业者的建议准备行动。
什么是麻疹,为什么我们现在要谈论它?
麻疹是一种传染性极强且可能非常严重的皮疹疾病。麻疹是于2000年在美国被宣布淘汰,这要归功于很高比例的人接受了安全有效的麻疹-腮腺炎-风疹(MMR)疫苗。
在麻疹疫苗出现之前几乎每个人在15岁时都感染了麻疹病毒。据估计,美国每年有300万至400万人被感染,400-500人死亡,48,000人住院,1,000人患脑炎(脑肿胀)。
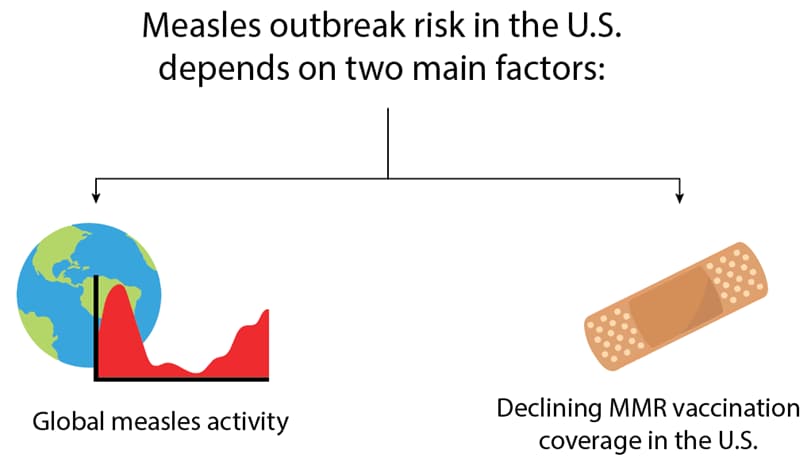
美国麻疹爆发风险取决于两个主要因素:
- 全球麻疹活动:全球出现更多麻疹病例意味着更多进口到美国的机会
- 美国人口对麻疹病毒的易感性:自新冠肺炎疫情以来,幼儿园儿童的MMR覆盖率下滑至美国95%的疫苗接种覆盖率目标到93%。关于25万名幼儿园教师自2020-2021学年以来,每年都没有最新的MMR疫苗。
什么因素决定麻疹爆发的可能性和规模?
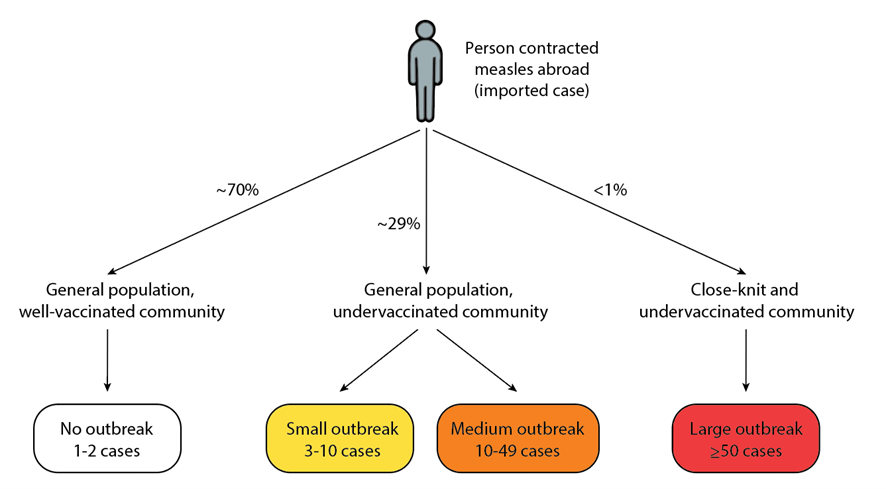
在美国,根据麻疹输入病例暴露者的易感性,麻疹疫情通常分为三大类:
- 没有爆发:如果一个在国外感染麻疹的人回到美国,并在接种疫苗良好的环境中接触到普通人群,这通常不会导致传染给他人和疫情爆发。从2001年到2023年,70%的国际麻疹输入没有导致疫情。
- 中小规模爆发:如果一个在国外感染麻疹的人回到普通人群中疫苗接种不足的环境中,则有可能发生小规模至中等规模的疫情。爆发的规模取决于公共卫生反应的强度、暴露环境的密度和偶发事件,如麻疹暴露发生的地点和暴露的未接种疫苗个体的数量。
- 大爆发:如果一个在国外感染了麻疹的人回到一个人口密度高、联系紧密且疫苗接种不足的社区,就有可能出现大规模疫情。从2001年到2023年,88%的大于50例的暴发发生在这些环境中。
这种流行病学背景如何影响建模工作?
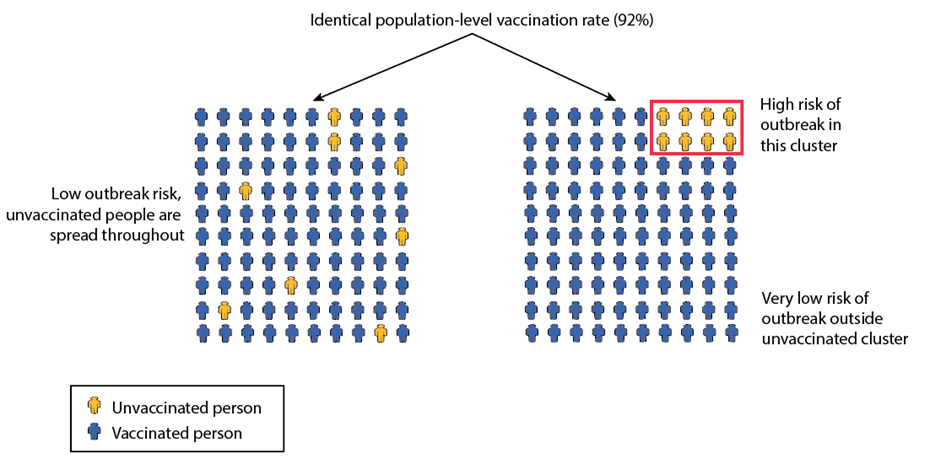
我们从流行病学数据中看到,麻疹暴发大多发生在关系密切和疫苗接种不足的社区。如图3所示,两个群体平均可以有相同的疫苗接种覆盖率,当未接种疫苗的个体遍布整个社区时,疫情爆发的风险较低。然而,如果未接种疫苗的个体聚集在一起,在该组密切相关的未接种疫苗的个体中爆发的风险很高。
我们如何模拟潜在的麻疹爆发?
CDC的预测和分析中心(CFA)与国家免疫和呼吸系统疾病中心(NCIRD)的病毒疾病部门(DVD)一直在分析麻疹数据并创建模型,以探索潜在的情况,并帮助我们更好地了解美国麻疹爆发的风险。
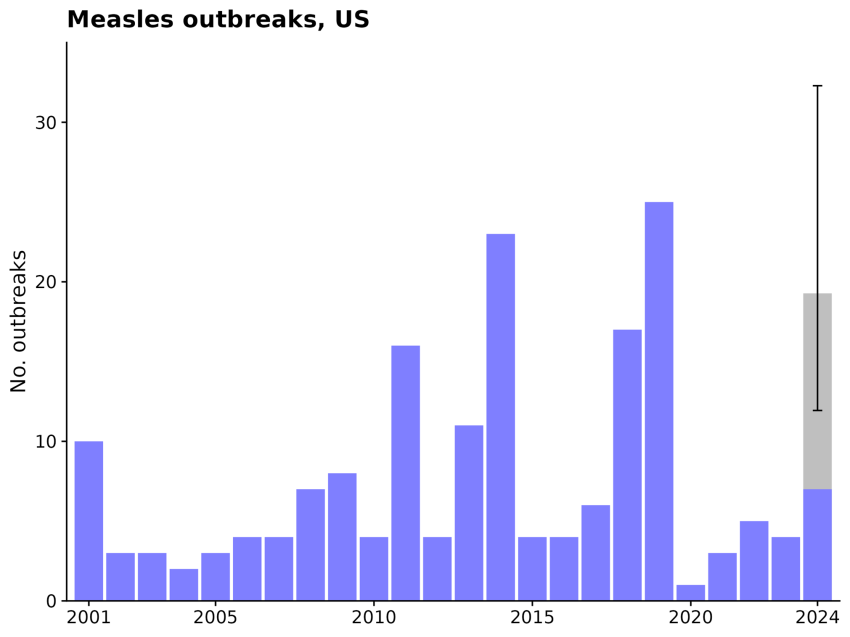
2024年我们会看到多少次麻疹爆发?
通过查看自2001年以来麻疹暴发、暴发规模及其分布的历史数据,我们预计2024年最有可能的病例数为300例左右,并且我们估计2024年报告麻疹病例超过1000例的概率为4%。我们的分析表明,2024年的疫情数量不太可能大幅超过前几年(如2011年、2014年、2018年和2019年)的疫情数量。
改变MMR覆盖率如何影响学龄儿童麻疹暴发的风险?
随着幼儿园儿童疫苗接种覆盖率的下降——大约自新冠肺炎疫情开始以来,每年有250,000名儿童在幼儿园入学时未完全接种麻疹疫苗—我们分析这可能如何影响爆发风险。
我们探讨了疫苗接种覆盖率如何影响一个假设的学校人群中的疫情风险。我们知道,根据获得医疗或非医疗疫苗豁免的儿童人数,学校的疫苗接种覆盖率会有很大差异。
事实
这使得因医疗原因未接种疫苗的儿童——以及免疫功能受损的家庭成员或太小而无法接种疫苗的婴儿——面临麻疹及其并发症的风险。这也会造成巨大的公共卫生响应负担,包括对医疗机构、医生、护士和卫生部门的压力。
下面的表1显示了一所学校的例子100名儿童和1名受感染儿童。模型是中使用的模型的简化版本这篇论文,假设患有麻疹的儿童在具有传染性的同时上学,并且没有疫苗接种干预。
| MMR覆盖率 | #易感儿童 | 爆发的可能性 |
|---|---|---|
| 97% | 6 | 16% |
| 95% | 8 | 29% |
| 93% | 10 | 36% |
| 90% | 13 | 51% |
| 85% | 18 | 61% |
| 80% | 22 | 64% |
| 70% | 32 | 78% |
这个例子说明了以下结论:
- 随着疫苗接种覆盖率的下降,疫情爆发的可能性增加。一旦我们将MMR覆盖率降至85%及以下,如果一名患有麻疹的儿童带着传染性来到学校,就有可能发生疫情。
- 即使覆盖率达到97%,也有一些如果患有麻疹的儿童在具有传染性的情况下来到学校,则有可能发生疫情。这突出表明,虽然麻疹疫苗非常有效,但麻疹极具传染性,未接种疫苗的儿童仍有感染麻疹的风险。预防麻疹的最佳方法是接种疫苗。
面向公众的行动
- MMR疫苗非常安全有效。两剂MMR疫苗比一剂疫苗对麻疹提供更好的保护:两剂MMR疫苗在预防麻疹方面约97%有效;一剂大约93%有效。
- 麻疹传染性极强,可导致危及生命的疾病。任何没有预防麻疹的人都有危险。未接种疫苗的人在国外或美国旅行时可能会感染麻疹。疫苗接种还可以保护那些年龄太小而无法接种第一次麻疹疫苗的人或那些患有无法免疫的疾病的人。
- 父母应该让他们的孩子按时接种MMR疫苗。青少年和成年人应该咨询他们的医生,以确保他们能够预防麻疹。
- 国际旅行:6个月及以上的人在出国旅行前应接种麻疹疫苗。正在进行国际旅行的12个月以下婴儿应在6至11个月时接种早期剂量,然后按照建议的时间表接种第1剂和第2剂。12个月及以上的人应在旅行前接种2剂。回来后注意你的健康3周。如果您或您的孩子出现皮疹和发烧,请致电您的医务人员。
- 可能的暴露:如果您认为自己患有麻疹或接触过患有麻疹的人,请将自己与其他人隔离,并致电您的医务人员、紧急护理或急诊室以前接受测试。不要在没有提前通知的情况下到达医疗机构。
内容来源: 国家免疫和呼吸疾病中心; 关于NCIRD; NCIRD各司和办公室
Hits: 112
